Clear Sky Science · nl
Met ademhalingsdruk geleide ventilatie met longultrasound vermindert longcomplicaties na epigastrische chirurgie op grote hoogte
Veilig ademen op het dak van de wereld
Een operatie is al stressvol genoeg, maar voor mensen die hoog in de bergen wonen kan het eenvoudigweg krijgen van voldoende zuurstof een extra uitdaging zijn. Op grote hoogte is de lucht ijler, en dat maakt de longen kwetsbaarder wanneer een beademingsmachine het werk tijdens een operatie overneemt. Deze studie volgde patiënten op het Tibetaanse Plateau om een slimmer wijze van afstellen van die machines te testen, gebruikmakend van realtime signalen uit de longen zelf, om te zien of dat de veelvoorkomende ademhalingsproblemen na bovenbuikchirurgie kon verminderen.
Waarom opereren op grote hoogte riskanter is
Mensen die duizenden meters boven zeeniveau wonen ademen voortdurend lucht met minder zuurstof. In de loop der jaren passen hun longen en bloedvaten zich aan, maar één bijwerking is dat de longen stijver kunnen worden en minder ‘reserve’ hebben. Tijdens grote buikchirurgie nabij het bovenste abdomen hebben anesthesie en spierrelaxatie de neiging delen van de long te laten inklappen, waardoor de zuurstofoverdracht verder beperkt raakt. Op zeeniveau verdraagt het lichaam deze veranderingen vaak; op hoogte kunnen zelfs bescheiden verliezen van longfunctie het verschil betekenen tussen een vloeiend herstel en ernstige ademhalingsproblemen, bekend als postoperatieve pulmonaire complicaties (PPCs).
Een op maat gemaakte manier om de ventilator te gebruiken
De onderzoekers vergeleken twee manieren om de ventilator te bedienen bij 152 volwassenen die een open epigastrische (bovenbuik) operatie ondergingen op meer dan 3.500 meter. Beiden groepen kregen hetzelfde zachte, ‘longbeschermende’ ademvolume. In de standaardgroep gebruikte het team een universeel lage druk om de longen licht open te houden en voerden ze één korte diepe-ademhaling manoeuvre uit. In de experimentele groep stelden ze de druk aan het einde van de uitademing stap voor stap voor elke patiënt bij, op zoek naar het niveau dat de kleinste duwkracht produceerde die nodig was om elke adem te geven. Die kleine duwkracht, de zogenaamde driving pressure, is een eenvoudige indicator van hoe stijf of ontspannen de longen zijn. Het team gebruikte ook bedzijde longultrasound om verborgen collapsgebieden te zoeken en herhaalde diepe-ademhalingsmanoeuvres alleen wanneer de beelden aangaven dat ze nodig waren. 
Wat de studie in de operatiekamer vond
Ondanks vergelijkbare leeftijden, operatietijden en algemene risico’s vertoonden de twee groepen heel verschillend longgedrag onder de ventilator. Met de gepersonaliseerde benadering eindigden patiënten doorgaans met een iets hogere basale druk die hun longen openhield, maar met een veel lagere driving pressure, wat betekent dat de longen gemakkelijker op te blazen waren. Ultrasoundbeelden in deze groep toonden minder ingeklapte gebieden tijdens en na de operatie, en metingen van bloedgassen lieten een betere zuurstofoverdracht zien. Hoewel de totale mechanische ‘energie’ geleverd door de ventilator iets hoger was, zat die vooral in de vorm van constante ondersteuning om luchtzakjes open te houden, in plaats van herhaalde rekking die kwetsbaar weefsel kan beschadigen. Hart en bloeddruk bleven stabiel, wat suggereert dat deze strategie veilig was voor de circulatie.
Minder ademhalingscomplicaties en kortere opnames
De echte toets was wat er gebeurde nadat de patiënten de operatiekamer verlieten. Met een gestandaardiseerd scoresysteem hield het team longgerelateerde problemen bij zoals lage zuurstofwaarden, gebieden van longcollaps en vocht rondom de longen tijdens de eerste week na de operatie. In de standaardgroep ontwikkelde meer dan de helft van de patiënten matige of ernstigere complicaties. In de gepersonaliseerde groep daalde dat cijfer tot ongeveer één op de vijf. De ernst van de problemen was ook lager en het percentage zichtbare collaps op beeldvorming nam af. Patiënten waarvan de ventilatie werd gestuurd door driving pressure en ultrasound verlieten het ziekenhuis gemiddeld ongeveer anderhalve dag eerder, wat een vlotter herstel weerspiegelt. 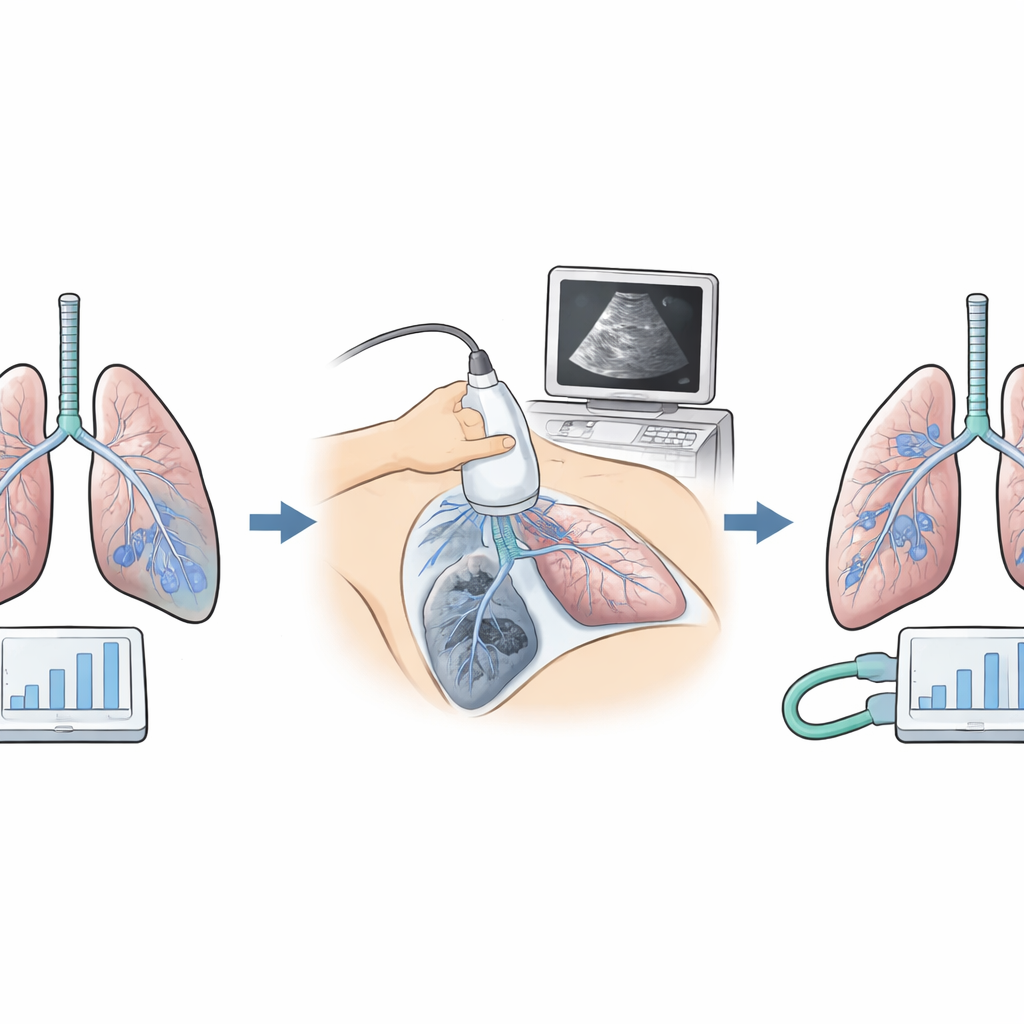
Wat dit betekent voor patiënten op hoogte
Voor mensen die op grote hoogte wonen en daar geopereerd worden, suggereert deze studie dat ‘luisteren’ naar de longen—door te kijken hoeveel druk ze nodig hebben en ze direct te beeldvormen met ultrasound—mechanische ademhaling milder en veiliger kan maken. In plaats van voor iedereen dezelfde instellingen te gebruiken, wordt de ventilator afgestemd op het unieke longgedrag van elke persoon, wat helpt kwetsbare luchtzakjes open te houden zonder ze te overblazen. Hoewel dit een eenmalig onderzoek in één ziekenhuis betrof en grotere studies nog nodig zijn, wijzen de bevindingen op een toekomst waarin anesthesieteams routinematig eenvoudige drukmetingen en bedzijde-ultrasound combineren om longcomplicaties te verminderen, vooral op plaatsen waar de lucht ijl is en elke ademhaling telt.
Bronvermelding: Xu, Z., Dou, C., Chen, R. et al. Driving pressure guided ventilation with lung ultrasound reduces pulmonary complications after epigastric surgery at high altitude. Sci Rep 16, 8581 (2026). https://doi.org/10.1038/s41598-026-39549-6
Trefwoorden: hooggebergte chirurgie, longultrasound, mechanische ventilatie, postoperatieve longcomplicaties, geïndividualiseerde PEEP