Clear Sky Science · nl
Effecten van niet-farmacologische interventies op slaap bij patiënten met een kritieke ziekte: een systematische review en netwerkmeta-analyse
Waarom slaap op de intensive care ons allemaal aangaat
Veel mensen weten hoe verschrikkelijk een slechte nacht slapen voelt. Voor patiënten die op de intensivecare (IC) vechten voor hun leven, is slechte slaap veel meer dan een ergernis: het kan het herstel vertragen, verwarring verergeren en de lange termijn herstelkansen aantasten. Deze studie stelt een eenvoudige maar belangrijke vraag met grote gevolgen voor patiënten, families en ziekenhuispersoneel: zonder afhankelijk te zijn van slaapmiddelen, welke eenvoudige maatregelen aan het bed helpen kritisch zieke patiënten daadwerkelijk beter slapen?
Rust is stuk in de intensivecare
Moderne IC’s zijn drukke, luide plekken vol alarmen, fel licht en constante medische controles. Patiënten hebben vaak pijn, zijn angstig en uit hun natuurlijke dag–nachtritme. In plaats van diepe, continue slaap, drijven ze in en uit lichte slaap en worden ze vaak wakker. Onderzoek heeft deze gebroken slaap in verband gebracht met problemen zoals delirium (plotselinge verwardheid), meer pijn en spierzwakte die lang na ontslag uit het ziekenhuis kan aanhouden. Omdat slaap verbonden is met het immuunsysteem, hormoonbalans en hoe de hersenen herstellen van stress, is het verbeteren van rust op de IC geen luxe—het is onderdeel van levensondersteuning.
Over veel studies tegelijk kijken
Ziekenhuizen hebben veel niet-medicamenteuze methoden geprobeerd om IC-patiënten te helpen slapen: het dimmen van lichten, het verminderen van lawaai, het gebruik van slaapmaskers en oordopjes, het afspelen van rustgevende muziek, zachte massage en het gebruik van kalmerende geuren zoals lavendel of roos. Maar elke studie test meestal slechts één of twee methoden, vaak met kleine aantallen patiënten, waardoor het moeilijk is te weten welke strategie echt het beste werkt. Om dit aan te pakken doorzochten de auteurs systematisch de belangrijkste medische databases naar alle onderzoeken sinds eind jaren zestig die niet-medicamenteuze slaapmiddelen bij volwassen IC-patiënten hebben getest en gestandaardiseerde slaapvragenlijsten gebruikten. Ze kwamen uit op 36 studies uit de hele wereld, met 16 verschillende typen interventies en meer dan 2.600 patiënten.
Een netwerkblik op wat het beste werkt
In plaats van elke interventie één voor één met de gebruikelijke zorg te vergelijken, gebruikte het team een techniek genaamd netwerkmeta-analyse. Deze benadering combineert zowel directe vergelijkingen (bijvoorbeeld slaapmasker versus gebruikelijke zorg) als indirecte vergelijkingen (muziek versus aromatherapie via hun afzonderlijke vergelijkingen met gebruikelijke zorg) om te schatten hoe alle opties zich tot elkaar verhouden. In het algemeen verbeterden niet-medicamenteuze benaderingen duidelijk de slaapscore van patiënten vergeleken met standaard IC-zorg. Wanneer de verschillende methoden werden gerangschikt, vielen er vijf op als betrouwbaar behulpzaam: aromatherapie; slaapmaskers; slaapmaskers gecombineerd met oordopjes; muziektherapie; en gebundelde “multicomponent” programma’s die meerdere maatregelen combineren zoals geluidsreductie, lichtbeheersing en gestructureerde verpleegkundige routines.
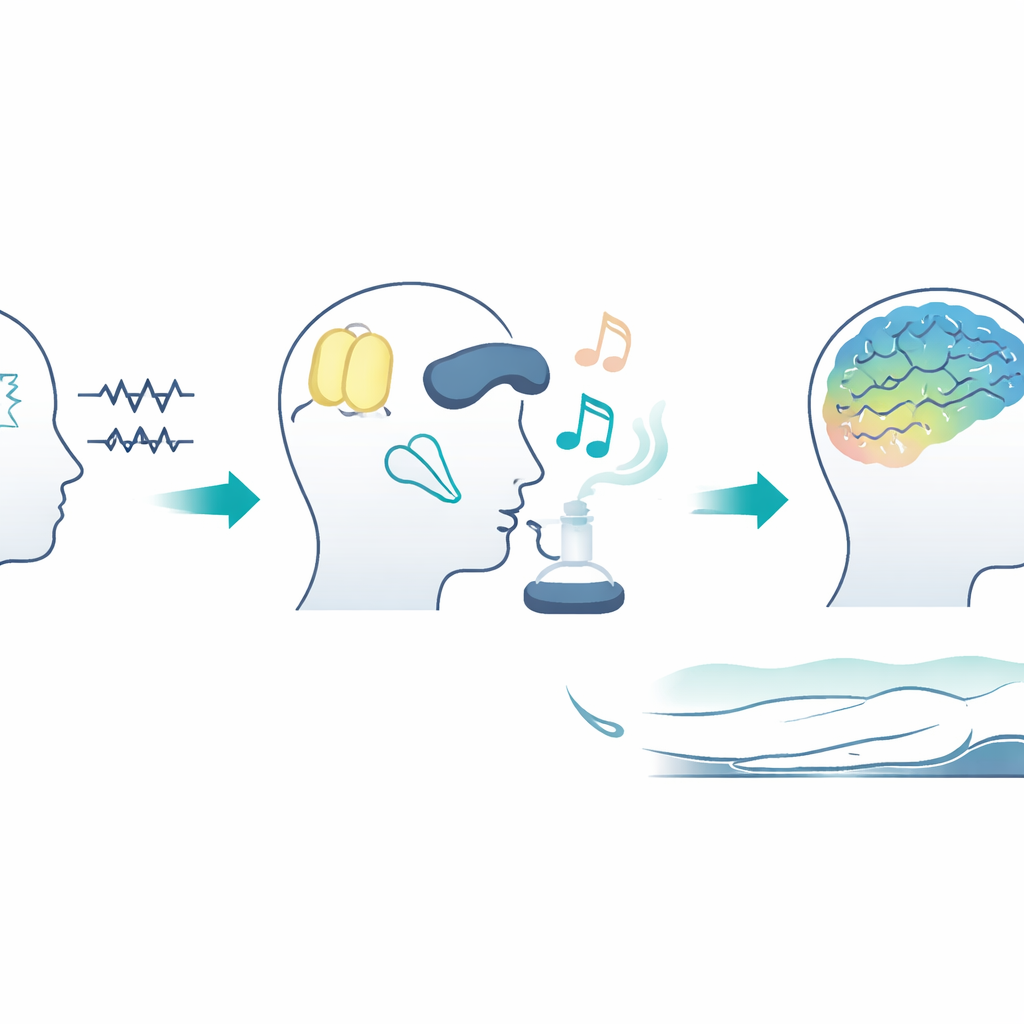
Muziek en geur komen naar voren als beste opties
Onder alle opties kwam muziektherapie naar voren als koploper, met de hoogste kans de meest effectieve aanpak te zijn, gevolgd door aromatherapie. Waarom zouden deze zachte methoden zo belangrijk zijn? Kalmerende muziek en aangename geuren lijken het stresssysteem van het lichaam te dempen en de ‘rust-en-spijsvertering’-tak te versterken, die de hartslag vertraagt en de hersenen helpt zich in diepere slaap te nestelen. Tegelijkertijd beschermen het bedekken van ogen en oren patiënten tegen fel licht en constant geluid dat anders de waakcircuits in de hersenen actief zou houden en de natuurlijke nachtelijke stijging van het slaaphormoon melatonine zou onderdrukken. Multicomponent-programma’s werken waarschijnlijk goed omdat ze deze effecten combineren—externe verstoringen verminderen terwijl de interne slaapregulatie van het lichaam wordt ondersteund.
Wat dit betekent voor patiënten en ziekenhuizen
Ondanks veelbelovende resultaten waren de meeste onderliggende onderzoeken klein en hadden ze een hoog risico op bias, en ze werden grotendeels uitgevoerd in Aziatische en Midden-Oosterse landen. Dat betekent dat de exacte grootte van het voordeel onzeker is en dat meer rigoureuze studies met objectieve slaapmetingen, zoals hersenactiviteitsregistraties, nog nodig zijn. Toch is het algemene beeld bemoedigend: eenvoudige, goedkope stappen—het afspelen van ontspannende muziek, het gebruik van kalmerende geuren en routinematig het aanbieden van slaapmaskers en oordopjes binnen een breder slaapvriendelijk zorgplan—kunnen de rust van kritisch zieke patiënten duidelijk verbeteren. Voor familieleden en verpleegkundigen aan het bed is de boodschap in alledaagse bewoordingen helder: de nacht van een patiënt beschermen gaat niet alleen om comfort. Het is een praktische, medicijnvrije manier om genezende hersenen en lichamen te ondersteunen wanneer ze het het hardst nodig hebben.
Bronvermelding: Matsuura, Y., Kita, E., Taneda, Y. et al. Effects of non-pharmacological interventions on sleep in patients with critical illness: a systematic review and network meta-analysis. Sci Rep 16, 7883 (2026). https://doi.org/10.1038/s41598-026-39187-y
Trefwoorden: ICU-slaap, muziektherapie, aromatherapie, slaapmasker en oordopjes, niet-medicamenteuze interventies