Clear Sky Science · nl
Voorlopige analyse van langetermijnprognose bij gemodificeerde extracraniale-intracraniële bypassreconstructie bij volwassen ischemische moyamoya‑ziekte
Waarom deze hersenchirurgiestudie ertoe doet
Moyamoya‑ziekte is een zeldzame aandoening waarbij vitale bloedvaten aan de basis van de hersenen geleidelijk dichtslibben, waardoor patiënten een hoog risico lopen op beroertes en problemen met denken en geheugen. Artsen kunnen proberen de bloedstroom chirurgisch om te leiden, maar daar bestaan verschillende technieken voor, en het was onduidelijk welke methode op de lange termijn het beste de hersenen beschermt. Deze studie volgde volwassenen met de ischemische (verminderde bloedstroom) vorm van moyamoya vijf jaar om te onderzoeken of een complexere “gecombineerde” bypassoperatie hen gezonder kon houden dan een eenvoudigere indirecte ingreep.
De ziekte achter de “wolk van rook”
Bij moyamoya‑ziekte raken de grote slagaders die bloed naar de hersenen voeren langzaam vernauwd of afgesloten. Als compensatie ontstaan er een wirwar van kleine nevenvaten die op een angiogram als een wolk of pluisje lijken — het Japanse woord “moyamoya”. Deze fragiele omleidingen zijn vaak onvoldoende, waardoor patiënten herhaalde voorbijgaande ischemische aanvallen, volledige beroertes of bloedingen in de hersenen kunnen ervaren. Medicatie alleen kan meestal de bloedvoorziening niet herstellen wanneer beeldvorming duidelijke circulatieproblemen toont. Daarom proberen chirurgen nieuwe routes voor bloed te creëren, door een hoofdschedelslagader rechtstreeks op een hersenslagader te hechten of door weefsel met veel bloedtoevoer tegen de hersenen te leggen en te wachten tot er nieuwe vaten ingroeien.
Twee verschillende omwegen om de hersenen te voeden
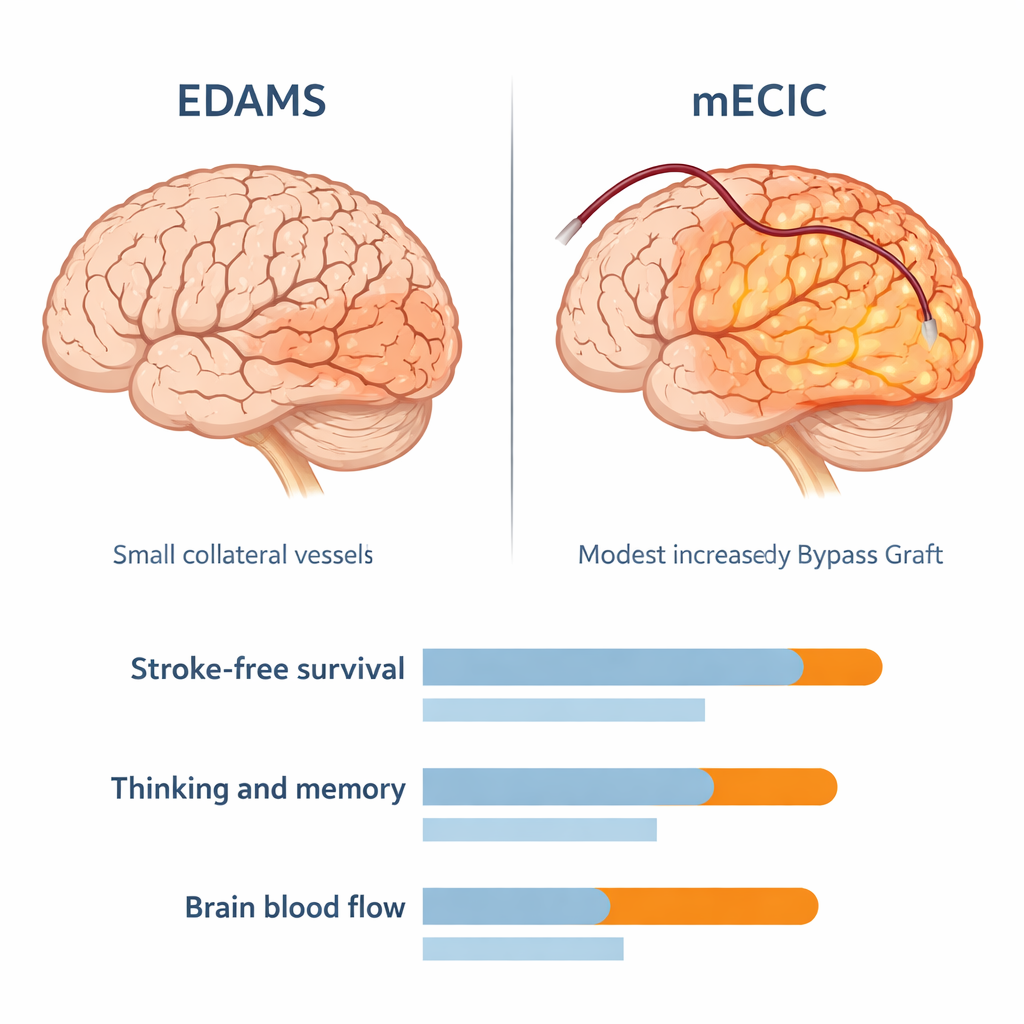
Deze studie vergeleek twee chirurgische strategieën bij 50 volwassenen waarvan het voornaamste probleem te weinig bloedtoevoer naar de hersenen was, niet bloedingen. De ene groep onderging een “gecombineerde” gemodificeerde extracraniale–intracraniële bypass (mECIC), waarbij een gezonde arterie uit de hoofdhuid direct op een oppervlakkige hersenslagader werd gehecht en tegelijkertijd weefsels over de hersenen werden geplaatst om extra vaatvorming te stimuleren. De andere groep kreeg een indirecte methode genaamd EDAMS, die voornamelijk berust op het geleidelijk laten aangroeien van collaterale vaten zonder directe arterie‑op‑arterie verbinding. Alle patiënten vertoonden voor de operatie duidelijke tekenen van verminderde cerebrale perfusie op CT‑scans en werden gedurende 60 maanden gevolgd met klinische onderzoeken, cognitieve tests en herhaalde beeldvorming.
Leven na de operatie: beroertes, zelfstandigheid en denken
Gedurende vijf jaar follow‑up hielpen beide operaties, maar de gecombineerde bypass presteerde beter. Bijna 9 van de 10 patiënten in de mECIC‑groep leefden onafhankelijk of hadden slechts lichte beperkingen, vergeleken met ongeveer 6 van de 10 in de EDAMS‑groep. Recidiverende beroertes en voorbijgaande aanvallen kwamen minder vaak voor na mECIC, en statistische overlevingscurven toonden aan dat patiënten met de gecombineerde bypass langer vrij van beroertes bleven. Cognitie en geheugen, gemeten met een standaard screeningsinstrument, verbeterden in beide groepen, maar patiënten die de gecombineerde bypass kregen behaalden gemiddeld ongeveer drie extra punten vergeleken met degenen die de indirecte procedure ondergingen — een aanwijzing dat het herstellen van sterkere bloedstroom de hersenen kan helpen te herstellen, niet alleen te overleven.
Hoe de bloedstroom in de hersenen veranderde
CT‑perfusiescans gemaakt vijf jaar na de operatie verklaren waarom de uitkomsten verschilden. Beide groepen toonden een verbeterde circulatie ten opzichte van de situatie voor de operatie, maar de mECIC‑groep liet duidelijk sterkere verbeteringen zien. Gemiddeld was de bloedstroom door het aangetaste hersenweefsel hoger en was de tijd die bloed nodig had om dat weefsel te bereiken en te passeren korter bij patiënten met de gecombineerde bypass. Met andere woorden: hun hersenen kregen meer bloed, en efficiënter. Belangrijk is dat het percentage complicaties — zoals nieuwe beroertes, bloedingen of aanvallen direct na de operatie — vergelijkbaar was tussen beide groepen, wat suggereert dat, bij zorgvuldig bloeddrukmanagement en chirurgische techniek, de meer complexe ingreep in deze cohorte geen extra veiligheidsprijs vroeg.
Wat dit voor patiënten kan betekenen
Voor volwassenen met ischemische moyamoya‑ziekte suggereert dit vroege bewijs dat een gecombineerde directe‑indirecte bypass een robuustere en duurzamere omleiding voor de bloedstroom kan bieden dan een louter indirecte methode. Patiënten die de mECIC‑procedure ondergingen hadden meer kans verdere beroertes te vermijden, zelfstandig te blijven functioneren en enige cognitieve verbetering te behalen over vijf jaar. De studie is relatief klein en afkomstig uit één gespecialiseerd centrum, dus grotere trials zijn nog nodig. Maar voor patiënten met geschikte anatomie ondersteunen de bevindingen het bespreken van gecombineerde bypasschirurgie als een veelbelovende optie om de hersenen op lange termijn beter te beschermen.
Bronvermelding: Zhang, W., Liu, J., Li, C. et al. Preliminary analysis of long-term prognosis outcomes of modified extracranial-intracranial bypass reconstruction for adult ischemic moyamoya disease. Sci Rep 16, 7405 (2026). https://doi.org/10.1038/s41598-026-39116-z
Trefwoorden: moyamoya‑ziekte, hersengelegen bypasschirurgie, ischemische beroerte, cerebrale bloedstroom, cognitief herstel