Clear Sky Science · nl
High-flow neussonde versus non-invasieve ventilatie bij patiënten met hypoxemische respiratoire insufficiëntie: een prospectieve cohortstudie
Ademhalingsondersteuning zonder buis
Wanneer ernstige longaandoeningen het moeilijk maken voldoende zuurstof op te nemen, belanden veel patiënten op de intensivecare. Artsen staan dan voor een cruciale keuze: hoe de ademhaling te ondersteunen zonder meteen een tube in de luchtpijp te plaatsen. Deze studie uit een groot Chinees ziekenhuis bekijkt nauwkeurig twee veelgebruikte opties — zuurstof met hoge flow via zachte neuspipetten en een nauwsluitend gezichtsmasker — en vraagt of de ene aanpak patiënten vaker van een beademingsbuis afhoudt of langer in leven houdt dan de andere.
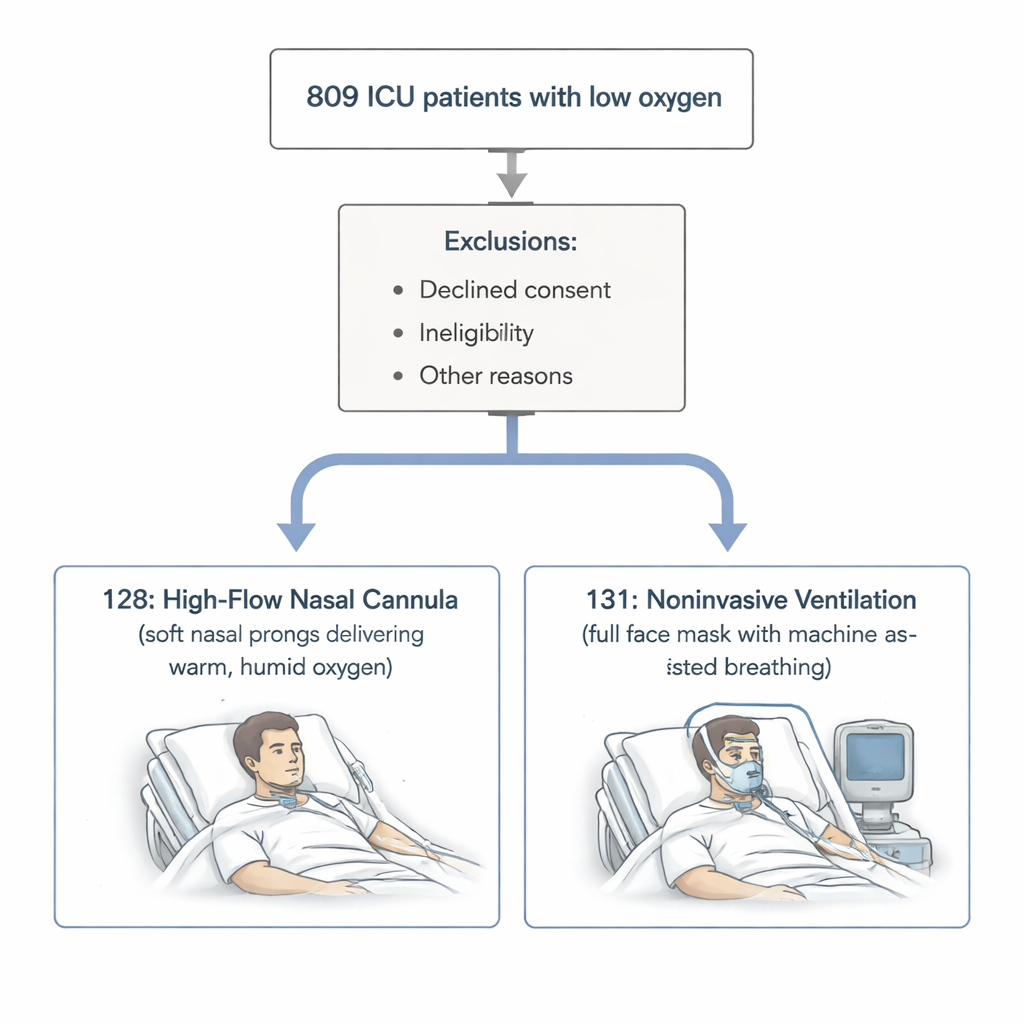
Twee verschillende manieren om zuurstof toe te dienen
De onderzoekers concentreerden zich op volwassenen met gevaarlijk lage bloedzuurstofwaarden maar zonder ophoping van kooldioxide — mensen waarvan de longen moeite hadden om zuurstof op te nemen maar die afvalgas nog konden afvoeren. Allen werden behandeld op een gespecialiseerde intensivecare. De ene groep kreeg high-flow neussonde (HFNC), waarbij warme, bevochtigde zuurstof met hoge snelheid door brede, zachte neuspipetten wordt toegediend. De andere groep kreeg noninvasieve ventilatie (NIV), waarbij een machine elke ademhaling ondersteunt via een afgesloten gezichtsmasker. Beide methoden hebben dezelfde doelen: de zuurstofwaarden verbeteren, het werk van ademen verlichten en de noodzaak voor een in de luchtpijp geplaatste beademingsbuis vermijden.
Wie werd bestudeerd en wat werd gemeten
Van de 809 mensen die tussen 2021 en 2023 waren opgenomen met een laag-zuurstof respiratoir falen, voldeden 259 aan strikte selectiecriteria en stemden toe aan deelname aan de studie. Zij werden verdeeld in 128 patiënten die begonnen met HFNC en 131 die begonnen met NIV, op basis van het oordeel van de behandelende arts. De belangrijkste uitkomstmaat was hoeveel patiënten binnen 28 dagen geïntubeerd moesten worden — dat wil zeggen aangesloten op een invasieve beademingsmachine. Het team volgde ook sterfte, beslissingen om actieve behandeling te staken, en hoe lang patiënten op de intensivecare en in het ziekenhuis verbleven.
Verschijnbare verschillen die bij nadere beschouwing vervaagden
Op het eerste gezicht leek HFNC beter. Zonder statistische correctie moesten er aanvankelijk minder HFNC-patiënten geïntubeerd worden en overleden er minder of stopten met actieve behandeling vergeleken met degenen op NIV. Maar er bleek een belangrijk kanttekening: patiënten die op NIV werden geplaatst, waren aan het begin vaak zieker, met snellere ademhaling en hogere hartslagen. Om de groepen vergelijkbaar te maken, gebruikten de onderzoekers propensity score matching, waarbij patiënten uit beide groepen werden gekoppeld die overeenkwamen in leeftijd, onderliggende aandoeningen, vitale functies en bloedgasanalyse. Nadat deze matching was toegepast, verdwenen de vroege voordelen van HFNC. De twee benaderingen lieten geen noemenswaardige verschillen zien in de kans op intubatie, sterfte, gecombineerde intubatie-of-sterfte, of in de verblijfsduur op de IC of in het ziekenhuis.
Wat er gebeurt als de eerste keuze faalt
De studie onderzocht ook wat er gebeurde wanneer HFNC onvoldoende was en de behandeling moest worden "opgevoerd." Sommige van deze patiënten werden overgeplaatst naar NIV; anderen gingen direct naar intubatie. Overstappen van HFNC naar NIV verbeterde de zuurstofwaarden, wat laat zien dat het gezichtsmasker sterkere ondersteuning kan bieden. Deze groep verbleef echter gemiddeld ongeveer vier dagen langer op de IC dan patiënten die direct met NIV waren begonnen, wat de kosten verhoogt en de intensieve zorg verlengt. Ondanks het langere verblijf was er geen verschil in sterftecijfers of totale ziekenhuisdagen tussen degenen die van HFNC naar NIV gingen en degenen die alleen met NIV werden behandeld. Evenzo maakte bij HFNC-falen de keuze tussen NIV of onmiddellijke intubatie — en het exacte tijdstip van die opschaling — geen verschil voor overleving of verblijfsduur.
Wat dit betekent voor patiënten en families
Voor mensen met laag-zuurstof respiratoir falen maar normale kooldioxidewaarden suggereert dit werk dat zowel high-flow neuspipetten als een noninvasieve gezichtsmasker redelijke beginopties zijn, met vergelijkbare kansen om een beademingsbuis te vermijden en het ziekenhuislevend te verlaten. NIV kan een betere eerste stap zijn bij patiënten die ernstiger ziek zijn of extreem kortademig, omdat het de IC-opnameduur kan verkorten, ook al verandert het de overleving niet. Zodra high-flow neustherapie echter duidelijk faalt, lijkt overstappen naar NIV of direct intuberen weinig uit te maken voor de uiteindelijke uitkomst; belangrijker is het falen vroeg te herkennen en doortastend te handelen. Omdat de studie niet gerandomiseerd was en artsen de behandeling kozen op grond van klinisch oordeel, waarschuwen de auteurs dat er nog verborgen vertekeningen kunnen bestaan en pleiten zij voor grote, zorgvuldig gecontroleerde trials voordat er definitieve behandelrichtlijnen worden opgesteld.
Bronvermelding: Qianru, Z., Heyue, J., Longfang, P. et al. High-flow nasal cannula versus noninvasive ventilation in patients with hypoxemic respiratory failure: a prospective cohort study. Sci Rep 16, 6900 (2026). https://doi.org/10.1038/s41598-026-38516-5
Trefwoorden: high-flow neussonde, noninvasieve ventilatie, acute respiratoire insufficiëntie, intubatie, IC-zorg