Clear Sky Science · nl
Risico op prikkelbare-darmsyndroom bij patiënten met hidradenitis suppurativa: een wereldwijd-federatief, multicenter cohortonderzoek
Wanneer huidproblemen verbonden zijn met darmproblemen
Veel mensen zien huiduitslag en buikpijn als volkomen afzonderlijke klachten. Deze studie suggereert dat ze soms met elkaar verbonden kunnen zijn. Ze onderzoekt een pijnlijke, langdurige huidaandoening genaamd hidradenitis suppurativa (HS) en vraagt of mensen met HS later meer kans hebben om prikkelbare-darmsyndroom (PDS) te ontwikkelen, een veelvoorkomende oorzaak van aanhoudende buikpijn en veranderingen in de stoelgang. Inzicht in deze koppeling kan patiënten en artsen helpen darmproblemen eerder te herkennen en de hele patiënt te behandelen, in plaats van slechts één orgaan tegelijk.
Een pijnlijke huidaandoening met verborgen reikwijdte
HS veroorzaakt terugkerende knobbels, abcessen en drainerende tunnels in gebieden zoals de oksels en de lies. Deze opvlammingen zijn niet alleen lichamelijk pijnlijk; ze beïnvloeden ook stemming, werk en relaties. In het afgelopen decennium beseffen onderzoekers dat HS meer is dan een plaatselijk huidprobleem. Hetzelfde overactieve immuunsysteem dat haarzakjes en zweetklieren in de huid ontsteekt, kan ook andere organen ontregelen en bijdragen aan aandoeningen zoals gewrichtsaandoeningen, metabole problemen en mogelijk ook darmaandoeningen.
Wat is prikkelbare-darmsyndroom?
PDS is een van de meest voorkomende spijsverteringsklachten wereldwijd. Mensen met PDS leven met herhaalde perioden van buikpijn, een opgeblazen gevoel en diarree, obstipatie of beide, terwijl standaardtesten vaak geen duidelijke schade aan de darmen laten zien. Wetenschappers denken dat PDS voortkomt uit een mix van factoren: laaggradige ontsteking, veranderingen in de gemeenschap van microben in de darm, een lekkere darmwand die irriterende stoffen in het lichaam laat doordringen, en een gevoelige ‘‘brein–darm’’-communicatie die pijnsignalen versterkt.
Miljoenen medische dossiers volgen
Om te onderzoeken of HS de kans op PDS verhoogt, gebruikten de onderzoekers een enorm elektronisch patiëntendossier-netwerk in de Verenigde Staten met ongeveer 100 miljoen patiënten. Ze identificeerden meer dan 119.000 volwassenen met HS die tussen 2005 en 2023 werden gezien en matchten elk van hen aan een vergelijkbaar persoon zonder HS. Bij het matchen hielden ze rekening met leeftijd, geslacht, ras, lichaamsgewicht, psychiatrische diagnoses en andere medische aandoeningen, waardoor de twee groepen zo veel mogelijk op elkaar leken behalve dat de ene HS had en de andere niet. Iedereen die al PDS of kanker had, werd uitgesloten, en het team volgde de mensen vervolgens tot 15 jaar om te zien wie later de diagnose PDS kreeg.
Groter dartrisico bij mensen met HS
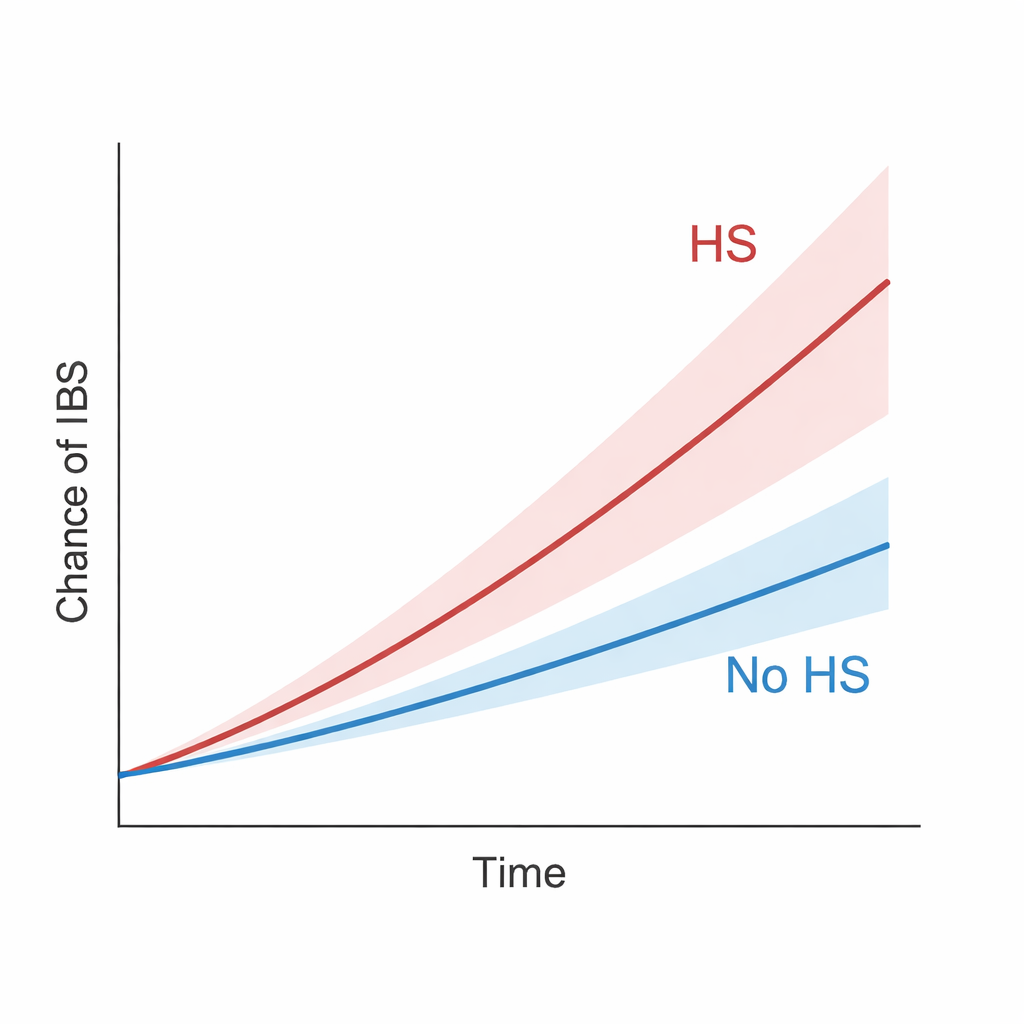
Gedurende deze lange follow-up kregen mensen met HS vaker PDS dan hun gematchte tegenhangers zonder HS. Over het geheel genomen hing HS samen met ongeveer 42 procent hoger risico op PDS. Het verschil tussen de groepen nam gestaag toe in de loop van de tijd, wat suggereert dat dit geen kortstondige schommeling was. Het patroon bleef bestaan toen de onderzoekers strengere regels toepasten, zoals het negeren van PDS-gevallen die in de eerste één tot drie jaar na HS-diagnose opdoken, of het herdefiniëren van HS om alleen de duidelijk gedocumenteerde of ernstige gevallen te omvatten. Mensen met HS die ernstig genoeg waren om ziekenhuisopnames of chirurgische ingrepen te vereisen, hadden zelfs een bijzonder hoog PDS-risico. Toen HS-patiënten werden vergeleken met mensen met psoriasis—een andere chronische ontstekingshuidziekte die al aan PDS gekoppeld is—bleef de HS-groep nog steeds een hogere kans op PDS houden, wat wijst op een unieke extra risicofactor.
Wie lijkt het meest getroffen?
Het verhoogde risico op PDS deed zich zowel voor bij mannen als vrouwen met HS, en bij zowel jongere als oudere volwassenen. Het bleek echter bijzonder sterk te zijn bij mensen van 65 jaar en ouder, die meer dan tweemaal zo veel risico op PDS hadden vergeleken met oudere volwassenen zonder HS. De auteurs voeren aan dat gedeelde biologische mechanismen deze verbinding kunnen helpen verklaren: verstoorde huid- en darmsamenstellingen van microben, een chronisch ‘‘aan’’ staand immuunsysteem en een verzwakte barrière in zowel huid als darm die irriterende stoffen doorlaat. Emotionele stress, pijn en herhaalde antibiotica-gebruik—veelvoorkomend in de zorg voor HS—kunnen ook bijdragen door invloed op de darmbacteriën en de brein–darm–huid-as.
Wat betekent dit voor patiënten
Voor iemand met HS is de boodschap van de studie niet dat PDS onvermijdelijk is, maar dat het waarschijnlijker is en het waard om op te letten. Huisartsen en specialisten die HS-patiënten behandelen, kunnen overwegen te vragen naar langdurige buikpijn, een opgeblazen gevoel of plotselinge veranderingen in de stoelgang en patiënten eerder te verwijzen voor onderzoek. Vroege herkenning van PDS kan leiden tot betere symptoomcontrole via dieet, medicatie en stressmanagement. Breder gezien voegen deze resultaten toe aan een groeiende zienswijze van HS als een aandoening met effecten in het hele lichaam, en stimuleren toekomstig onderzoek naar hoe huid, darm, immuunsysteem en geest op elkaar inwerken—en hoe behandeling van één onderdeel van dat netwerk de andere kan verbeteren.
Bronvermelding: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Trefwoorden: hidradenitis suppurativa, prikkelbare-darm-syndroom, darm-huid-as, chronische ontsteking, comorbiditeiten