Clear Sky Science · nl
Plasma met hoge concentratie plaatjes bevordert cellulair herstel van nicotine‑induced toxiciteit via modulatie van autofagie
Waarom dit belangrijk is voor je tandvlees
Als je rookt of nicotineproducten gebruikt, voert je tandvlees elke dag een onzichtbare strijd. Nicotine verkleurt niet alleen tanden of veroorzaakt slechte adem; het verzwakt geruisloos de cellen die je tandvlees stevig houden en genezing mogelijk maken. Deze studie stelde een hoopvolle vraag: kan plaatjesrijk plasma — een bloedafgeleid product dat al wordt gebruikt om genezing in chirurgie en sportgeneeskunde te versnellen — helpen tandvleescellen te herstellen van nicotineschade en ze beter bestand te maken tegen langdurige ziekte?
Hoe roken mondgezondheid stilletjes schaadt
Parodontitis is een chronische tandvleesziekte waarbij het steunweefsel en het bot rond tanden geleidelijk afbreken. Normaal houden tandvleescellen en het immuunsysteem schadelijke bacteriën onder controle en herstellen ze dagelijkse slijtage. Nicotine verstoort deze balans op meerdere manieren. Het doet bloedvaten samentrekken, waardoor zuurstof en voedingsstoffen verminderen. Het zet tandvleescellen onder stress zodat ze minder goed groeien, sneller verouderen en gemakkelijker afsterven. Het wakkert ook ontsteking aan en stimuleert botafbrekende cellen die tanden losser maken. De auteurs concentreerden zich op gingivale fibroblasten — sleutelcellen die tandvleesweefsel opbouwen en vernieuwen — om precies te zien hoe nicotine hen richting ziekte duwt.
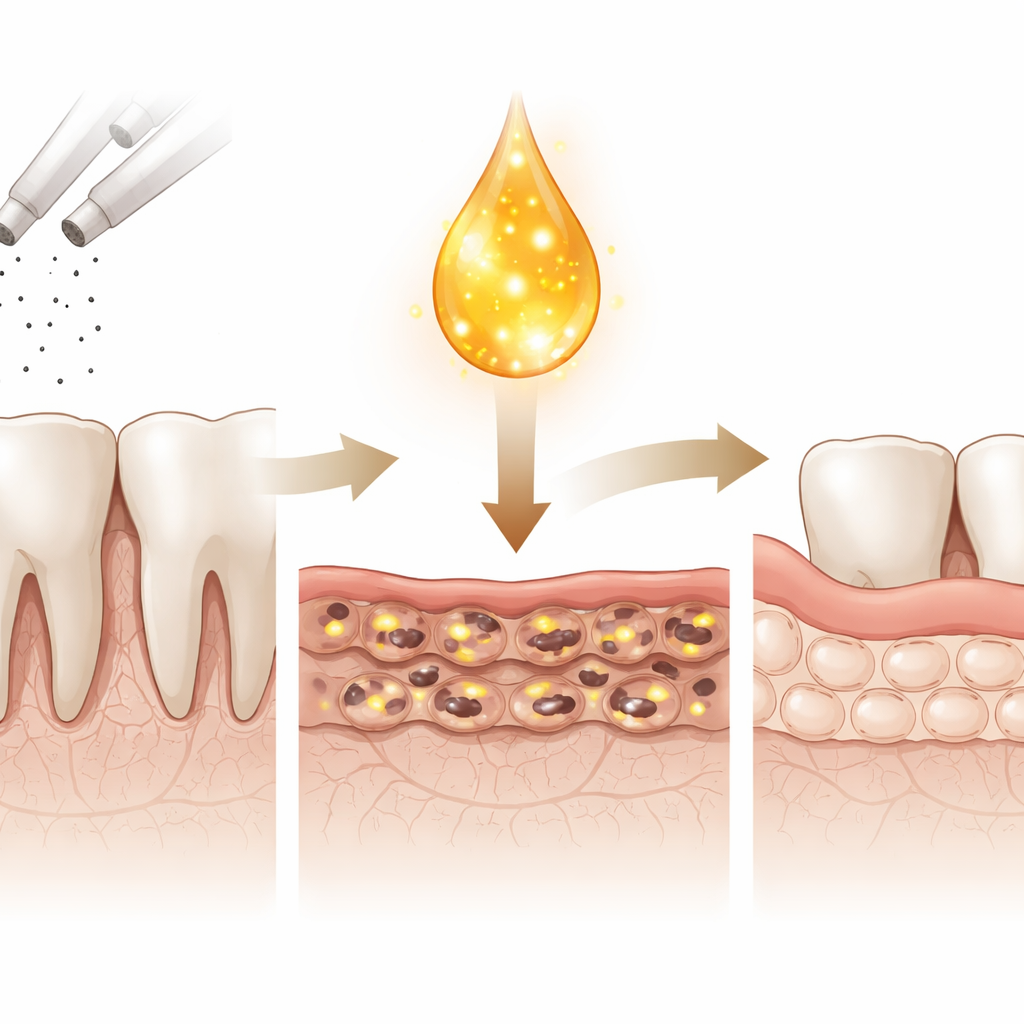
Een herstelboost uit bloed
Plaatjesrijk plasma (PRP) wordt gemaakt door een klein bloedmonster te centrifugeren om bloedplaatjes te concentreren, kleine fragmenten vol groeifactoren en signaalmoleculen. Tandartsen gebruiken PRP al bij sommige ingrepen om genezing te stimuleren. In dit onderzoek behandelden onderzoekers in het laboratorium gekweekte menselijke gingivale fibroblasten met realistische nicotineconcentraties, vergelijkbaar met die in het bloed van rokers. Hoge nicotinewaarden veroorzaakten dat cellen opzwollen met met vloeistof gevulde blaasjes, energie verloren, niet meer deelden en uiteindelijk afstierven. Wanneer dezelfde beschadigde cellen daarna werden blootgesteld aan een bescheiden hoeveelheid PRP, keerde een groot deel van deze schadelijke veranderingen om: energieniveaus herstelden, meer cellen overleefden en het cellenveld werd dichter en gezonder van uiterlijk.
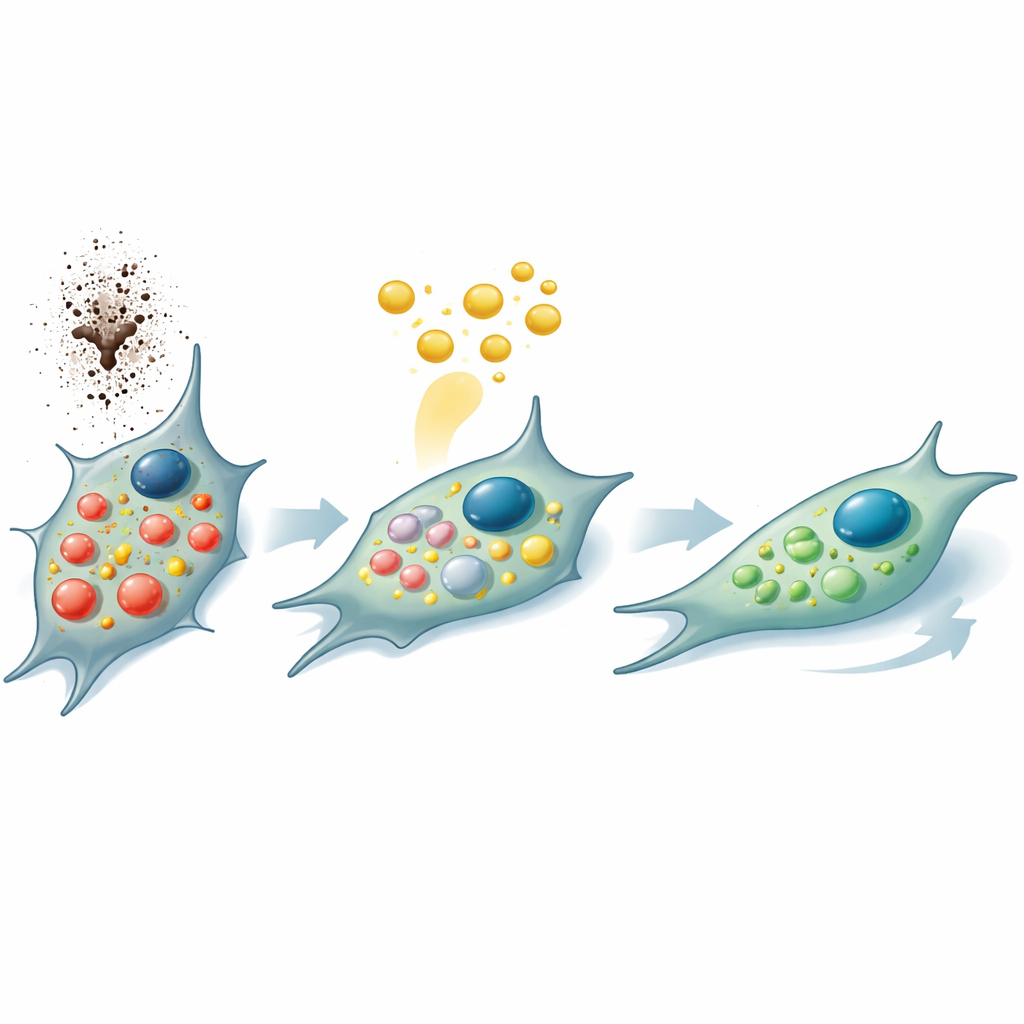
Nicotine, cellulair “zelf‑opeten” en hoe PRP dat dempt
Een van de belangrijkste effecten van nicotine is het opkrikken van autofagie, een soort cellulair “zelfreinigings” of “zelf‑opeten” systeem. In kleine mate houdt dit proces cellen gezond door versleten onderdelen te recyclen; wanneer het te sterk geactiveerd wordt, duidt het op stress en kan het cellen naar schade en voortijdige veroudering duwen. Het team toonde aan dat nicotine zure compartimenten en afvalverwerkende vesikels binnen tandvleescellen vergrootte, samen met een toename van reactieve zuurstofsoorten — hoogenergetische moleculen die celcomponenten aanvallen. PRP‑behandeling draaide deze stresssignalen terug, verminderde het aantal overactieve vesikels en verlaagde oxidatieve stress. De onderzoekers onderzochten ook wormen van de soort C. elegans, een klassiek model voor verouderen. Nicotine verkortte hun levensduur en veroorzaakte excessieve autofagie, maar toevoeging van PRP verminderde deze overactiviteit en hielp de wormen langer te leven onder stress.
Signalen die genezing, ontsteking en recycling koppelen
Om te begrijpen hoe PRP het gedrag van cellen hervormt, maten de wetenschappers tientallen signaalproteïnen die door nicotineblootgestelde tandvleescellen werden vrijgegeven. Met PRP aanwezig stegen verschillende boodschappers die betrokken zijn bij ontsteking, bloedvatgroei en weefselhermodellering in een gecoördineerd patroon. Veel van deze moleculen staan bekend als kruisingen met de routes die autofagie regelen, wat suggereert dat PRP meer doet dan alleen cellen van groeifactoren voorzien — het lijkt het evenwicht te herstellen in hoe cellen op stress reageren, overactief zelf‑opeten te verminderen en een meer op herstel gerichte staat te bevorderen die migratie en herbouwen van beschadigd tandvleesweefsel ondersteunt.
Wat dit zou kunnen betekenen voor tandheelkundige zorg van rokers
Samengevat suggereert de studie dat PRP tandvleescellen die door nicotine zijn beschadigd kan beschermen en nieuw leven kan inblazen, deels door overmatige autofagie en oxidatieve stress te kalmeren en door gezonder celgedrag en overleving te stimuleren. Voor de tandheelkunde opent dit de mogelijkheid dat toevoeging van PRP aan bepaalde parodontale behandelingen de genezing kan verbeteren bij patiënten die nog nicotine gebruiken. De experimenten werden echter in celkweken en in wormen uitgevoerd, niet bij mensen met een lange rookgeschiedenis. De auteurs benadrukken dat geen enkele bloedgebaseerde behandeling kan vervangen dat stoppen met tabak de belangrijkste stap is om je tandvlees en algemene gezondheid te beschermen. PRP moet worden gezien als een potentiële hulp bij herstel, niet als een vrijbrief om te blijven roken.
Bronvermelding: Vérièpe-Salerno, J., Cancela, J.A., Vischer, S. et al. Platelet-rich plasma promotes cellular recovery from nicotine-induced toxicity via autophagy modulation. Sci Rep 16, 7979 (2026). https://doi.org/10.1038/s41598-026-38188-1
Trefwoorden: tandvleesontsteking, nicotine, plaatjesrijk plasma, cellulaire stress, regeneratieve tandheelkunde