Clear Sky Science · nl
INHBA: een mitochrondriale pan-celsterftegen die samenhangt met prognose en immuniteit bij OSCC
Waarom dit belangrijk is voor mondkanker
Oral squamous cell carcinoma, een veelvoorkomende vorm van mondkanker, kan mensen hun basale vermogens ontnemen, zoals spreken, eten en zelfs comfortabel glimlachen. Ondanks operaties, bestraling en chemotherapie krijgen veel patiënten nog steeds te maken met terugkeer van de ziekte en een slechte lange‑termijnoverleving. Deze studie bekijkt mondkanker vanuit een nieuw perspectief door te focussen op hoe één gen, genaamd INHBA, invloed uitoefent op celsterfte, het ondersteunende cellenomgeving van de tumor en het succes of falen van moderne behandelingen zoals immunotherapie.
Een nadere blik op een dodelijke mondkanker
De meeste hoofd‑ en halskankers beginnen in het slijmvlies van de mond, en meer dan 90% daarvan is plaveiselcelcarcinoom van de mond (OSCC). Wereldwijd nemen zowel het aantal gevallen als het aantal sterfgevallen door OSCC toe en wordt verwacht dat dit tegen 2040 met ongeveer 40% stijgt. De standaardzorg berust op operatie in combinatie met bestraling en chemotherapie, maar veel tumoren zijn resistent tegen behandeling en komen terug. Nieuwere immunotherapieën, die het immuunsysteem willen activeren, helpen slechts een deel van de patiënten. Om verder te komen dan toevalstreffers in behandeling, moeten onderzoekers begrijpen welke genen OSCC aansturen en hoe die met het immuunsysteem samenwerken.
Celsterfte, energiecentrales en een nieuwe gencategorie
Onze cellen zijn geprogrammeerd om op verschillende nauwkeurig gereguleerde manieren te sterven, waaronder processen met namen als apoptose, autofagie, ferroptose en anderen. Bij kanker zijn deze sterfteprogramma’s vaak herschikt, zodat tumorcellen overleven wanneer ze dat niet zouden moeten doen. Het team achter deze studie richtte zich op een brede groep die zij «pan‑celsterfte» genen noemen — genen die op het kruispunt van verschillende sterftepaden zitten — en spitste zich vervolgens toe op diegenen die aan de mitochondriën gekoppeld zijn, de kleine energiecentrales in cellen. Door grote, openbare kankerdatasets te combineren met een gespecialiseerd mitochondrial genenregister definieerden ze een reeks «mitochondriële pan‑celsterftegenen» en zochten ze naar diegenen die het sterkst gekoppeld waren aan het gedrag van OSCC en de uitkomst voor patiënten.
INHBA vinden tussen vele verdachten
Met geavanceerde statistiek en negen verschillende machine‑learningalgoritmen gingen de onderzoekers duizenden genen na en identificeerden ze 19 mitochondriële pan‑celsterftegenen met sterke verbanden met prognose bij OSCC. Onder deze genen stak INHBA er uit. De activiteit ervan was consistent hoger in tumormonsters dan in normaal mondweefsel en hing samen met slechtere overleving bij zowel OSCC als de bredere groep hoofd‑ en halskankers. Wanneer tumoren werden opgesplitst in hoge‑ en lage‑INHBA‑groepen, toonden de hogere groepen agressievere biologische signalen, waaronder paden gerelateerd aan weefselinvasie, vaatvorming en mitochondriale stress. Laboratoriumtests op patiëntmonsters bevestigden dat de INHBA‑niveaus daadwerkelijk verhoogd waren in echte tumoren.
De verborgen rol van ondersteunende cellen rondom de tumor
Om te begrijpen waar INHBA het meest actief is, schakelde het team single‑cell RNA‑sequencing en ruimtelijke transcriptomica in, technieken die genactiviteit in individuele cellen en over weefselplakjes in kaart brengen. Ze ontdekten dat INHBA niet primair door de kankercellen zelf wordt geproduceerd, maar door kanker‑geassocieerde fibroblasten — ondersteunende cellen die weefsel herstructureren en de immuunomgeving vormgeven. Een specifieke subtype, myofibroblastische CAFs, vertoonde bijzonder hoge INHBA‑niveaus. Gedetailleerde communicatienetwerken suggereerden dat INHBA‑rijke fibroblasten intensief communiceren met immuuncellen en tumoren, en zo een immuunsuppressieve, littekenachtige niche rond de kanker creëren. Deze micro‑omgeving lijkt tumorgroei te bevorderen en kan bepaalde vormen van immunotherapie afzwakken.
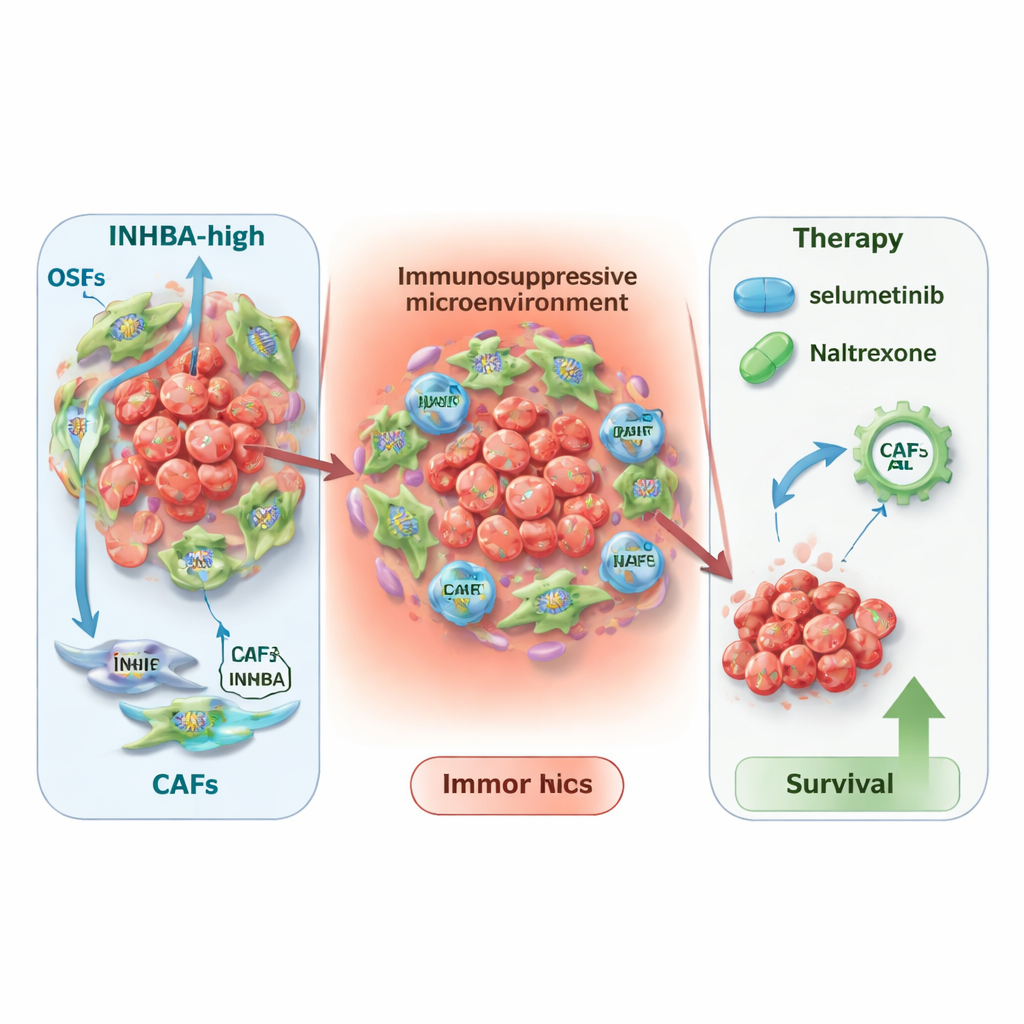
Nieuwe behandelrichtingen en bredere impact
In de wetenschap dat INHBA een meer gevaarlijke tumoromgeving markeert, onderzochten de onderzoekers hoe dit de therapiekeuze zou kunnen sturen. Bij patiënten die immunotherapie ontvingen, waren lage INHBA‑niveaus gekoppeld aan betere uitkomsten met gangbare middelen die PD‑L1 of CTLA4 remmen, terwijl hoge INHBA‑niveaus leken te voorspellen dat CAR‑T‑celbenaderingen meer voordeel zouden kunnen bieden. Door twee grote geneesmiddel‑responsdatabases te doorzoeken, wezen ze ook twee bestaande medicijnen aan — selumetinib en naltrexon — als bijzonder veelbelovend in tumoren met hoge INHBA. Computermodellering toonde aan dat beide geneesmiddelen stevig aan het INHBA‑eiwit kunnen binden, wat wijst op een directe werking. Ten slotte liet een pan‑kankeranalyse zien dat INHBA verhoogd is en gekoppeld aan slechte overleving in veel andere tumortypen, wat suggereert dat het belang ervan veel verder reikt dan mondkanker alleen.
Wat dit betekent voor patiënten
Simpel gezegd identificeert deze studie INHBA als een «meester‑schakelaar» gen dat helps dodelijke mondtumoren laten groeien, zich verspreiden en het immuunsysteem ontwijken, grotendeels door te werken via gespecialiseerde ondersteunende cellen in plaats van alleen de kankercellen. Het meten van INHBA in tumoren kan artsen helpen hoog‑risicopatiënten te identificeren, te voorspellen wie baat heeft bij verschillende vormen van immunotherapie en gerichte medicijnen te kiezen die in deze context mogelijk beter werken. Omdat INHBA een soortgelijke nadelige rol speelt in verschillende andere kankers, zouden therapieën gericht op dit gen en zijn fibroblastpartners uiteindelijk veel patiënten ten goede kunnen komen en de zorg dichter bij precieze, gepersonaliseerde behandeling brengen.
Bronvermelding: Zhang, X., Sun, M., Qiu, T. et al. INHBA: a mitochondrial-related pan-cell death gene associated with the prognosis and immunity of OSCC. Sci Rep 16, 7642 (2026). https://doi.org/10.1038/s41598-026-38131-4
Trefwoorden: plaveiselcelcarcinoom van de mond, INHBA, tumormicro-omgeving, kanker-geassocieerde fibroblasten, immunotherapie