Clear Sky Science · nl
Voorspellers van onsuccesvolle tuberculosebehandeling in Bhutan: een retrospectieve studie met behulp van uitgebreide nationale tuberculose-surveillancedata
Waarom dit van belang is voor het dagelijks leven
Tuberculose (TB) wordt vaak gezien als een ziekte uit het verleden, maar veroorzaakt wereldwijd nog steeds meer doden dan bijna elke andere infectie. Deze studie uit Bhutan geeft een zeldzaam, landelijk overzicht van hoe goed TB-behandeling daadwerkelijk werkt wanneer de zorg gratis is en nauwkeurig wordt gevolgd. Inzicht in waarom sommige patiënten nog steeds sterven of falen met de behandeling, ondanks sterke gezondheidsdiensten, kan aanwijzingen geven om meer levens te redden in Bhutan en in andere landen met vergelijkbare uitdagingen.

Een nationale momentopname van TB-zorg
Onderzoekers bestudeerden de dossiers van iedere persoon die tussen 2018 en 2021 in Bhutan voor TB werd behandeld, gebruikmakend van een nationaal webgebaseerd registratiesysteem dat informatie verzamelt van alle openbare gezondheidsvoorzieningen. In totaal begonnen 3.619 patiënten met behandeling en van 3.330 werd een einduitkomst geregistreerd. Het team groepeerde patiënten naar leeftijd, geslacht, woonplaats, welk deel van het lichaam door TB was aangetast (longen of andere organen), of de infectie medicijngevoelig of medicijnresistent was, en of zij eerder behandeld waren. Met standaarddefinities van de Wereldgezondheidsorganisatie classificeerden zij uitkomsten als succesvol (genezen of behandeling voltooid) of onsuccesvol (overlijden, behandelfalen of uitval naar follow-up).
Zeer hoge slagingspercentages, maar er vallen nog doden
De resultaten waren bemoedigend: 96,2% van de patiënten met bekende uitkomsten had een succesvolle behandeling. Ongeveer de helft voltooide al hun medicatie, terwijl een iets kleinere groep laboratoriumbevestigd als genezen werd geregistreerd. Slechts 3,8% had een onsuccesvolle uitkomst: de meeste van deze patiënten overleden tijdens de behandeling, en veel minder faalden in de behandeling of stopten met terugkomen voor zorg. Dit slagingspercentage overtreft de wereldwijde doelstelling van 90% en is vergelijkbaar met of beter dan de resultaten in veel andere landen. De auteurs suggereren dat Bhutans gratis gezondheidszorg, sterke vaccinatieprogramma en lage HIV-prevalentie bijdragen aan het goed verlopen van TB-behandeling.
Wie loopt het grootste risico wanneer de behandeling faalt?
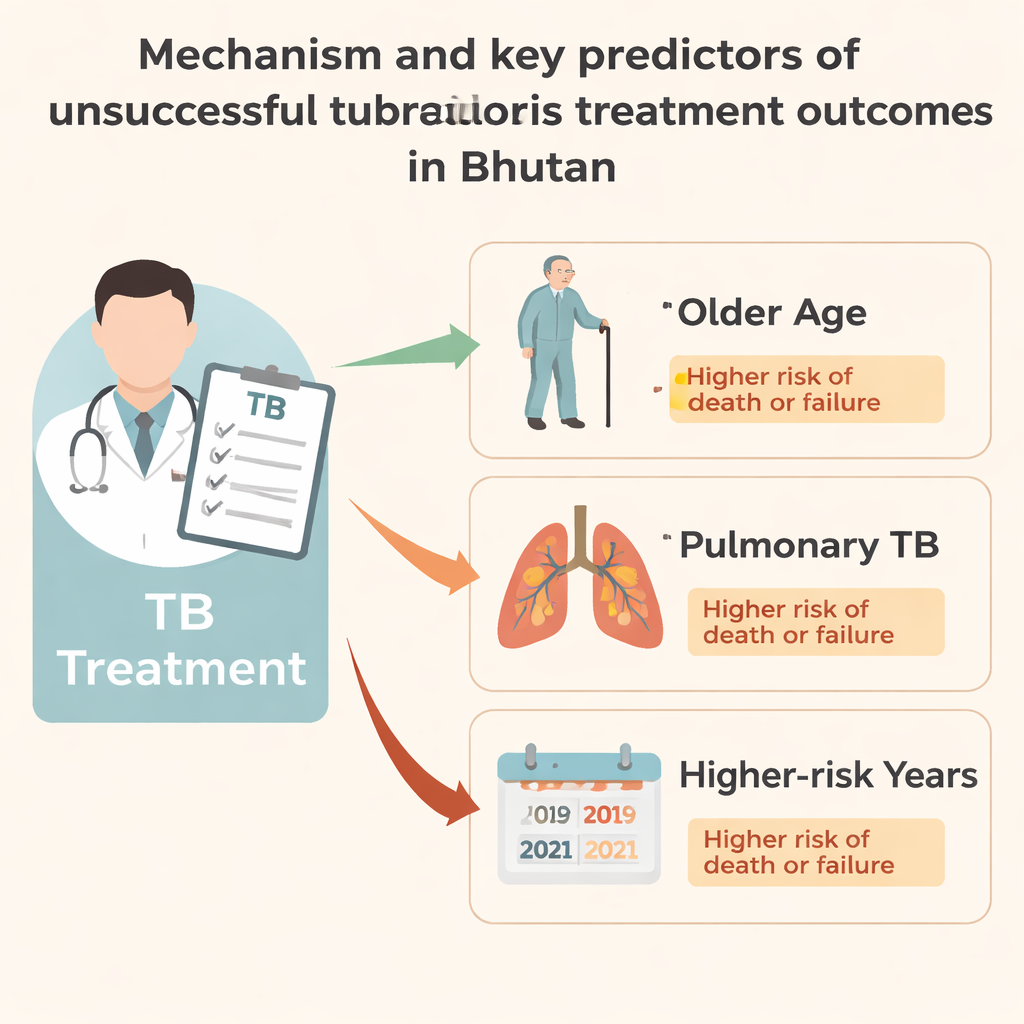
Ondanks het sterke algemene beeld, benadrukt de studie groepen die een hoger risico lopen. Oudere volwassenen, vooral personen van 60 jaar en ouder, hadden meer dan vier keer zoveel kans op een onsuccesvolle uitkomst als kinderen en tieners. Patiënten met TB in de longen, in plaats van in andere organen, hadden ook een grotere kans te overlijden of te falen met de behandeling — waarschijnlijk omdat longziekte vaak duidt op een zwaardere infectie en zwaarder kan wegen voor het lichaam. Onsuccesvolle uitkomsten kwamen vaker voor bij patiënten gediagnosticeerd in 2019 en 2021. De auteurs brengen de problemen in 2021 in verband met COVID-19-lockdowns, herallocatie van personeel en verstoorde kliniekbezoeken en dossierregistratie, wat overeenkomt met wereldwijde rapporten over terugval in TB-bestrijding tijdens de pandemie.
Patronen achter de cijfers
TB-gevallen waren niet gelijkmatig over het land verdeeld. De meeste deden zich voor in de westelijke regio, met name in het hoofdstedelijke district, waar de bevolkingsdichtheid hoger is en de gezondheidsdiensten meer geconcentreerd zijn. Studenten vormden de grootste beroepsgroep onder de patiënten, wat kan wijzen op drukte in klaslokalen en slaapzalen. Een klein maar belangrijk aantal zorgverleners ontwikkelde ook TB, wat het belang benadrukt van het beschermen van personeel aan de frontlinie door regelmatige screening en infectiepreventie. Interessant genoeg was het behandelsucces ook hoog onder mensen met medicijnresistente TB, mogelijk omdat deze patiënten in het begin van hun behandeling intensieve ziekenhuiszorg, voedingsondersteuning en strakke monitoring ontvingen.
Hoe Bhutan het nog beter kan doen
De auteurs stellen dat de belangrijkste resterende uitdaging is om sterfgevallen onder ouderen en mensen met long-TB te voorkomen. Zij bevelen vroegere opsporing aan via meer actieve screening, vooral in districten met hoge last, scholen en gemeenschappen met veel ouderen. Ze pleiten ook voor intensievere follow-up tijdens de eerste maanden van de behandeling, wanneer sterfgevallen het meest waarschijnlijk zijn, en voor betere registratie van factoren zoals gewicht, andere ziekten en therapietrouw. In de toekomst zouden meer ‘patiëntgerichte’ benaderingen — zoals veilige isolatie thuis in plaats van langdurige ziekenhuisopnames, evenals eenvoudige herinneringssystemen en stimulansen — patiënten kunnen helpen de behandeling te voltooien en tegelijk stigmatisering en financiële druk verminderen.
Wat dit betekent voor de strijd tegen TB
Voor een niet-specialistische lezer is de belangrijkste conclusie dat TB-behandeling opmerkelijk goed kan werken wanneer de zorg gratis, georganiseerd en zorgvuldig bijgehouden is, zoals in Bhutan. Toch blijven zelfs in dit sterke systeem ouderen en mensen met longziekte kwetsbaar, en kunnen verstoringen zoals de COVID-19-pandemie voortgang snel ondermijnen. Door extra aandacht en ondersteuning te richten op deze risicogroepen en hun gegevenssystemen te verscherpen, heeft Bhutan een reële kans om het aantal TB-sterfgevallen verder terug te dringen en een model te bieden voor andere landen die dit oude ziekte willen uitroeien.
Bronvermelding: Dorji, T., Tshering, K., Adhikari, L. et al. Predictors of unsuccessful tuberculosis treatment outcome in Bhutan: A retrospective study using comprehensive national tuberculosis surveillance data. Sci Rep 16, 7535 (2026). https://doi.org/10.1038/s41598-026-38023-7
Trefwoorden: tuberculosebehandeling, publieke gezondheidszorg Bhutan, behandeluitkomsten, medicijnresistente TB, ouderen