Clear Sky Science · nl
Exosomen afkomstig van UCMSC verbeteren de pathogenese van droge ogen door neutrofielen te moduleren op de Th17/Treg-balans
Waarom droge, geïrriteerde ogen meer zijn dan een ongemak
Miljoenen mensen, vooral oudere vrouwen en zware schermgebruikers, leven met droge, branderige of korrelige ogen. We grijpen vaak naar kunsttranen, maar die bieden slechts kortstondige verlichting en doen weinig om de onderliggende ontsteking te temperen. Deze studie onderzoekt een nieuwe, celvrije therapie gemaakt van piepkleine deeltjes die door navelstrengstamcellen worden afgegeven, en vraagt of ze niet alleen symptomen kunnen verzachten maar ook de immuunonevenwichtigheid kunnen corrigeren die droge oogziekte in de eerste plaats aandrijft.
Een frisse blik op wat droge ogen veroorzaakt
Droge oogziekte wordt nu gezien als een chronische immuunaandoening van het oogoppervlak, niet alleen als een probleem van “te weinig tranen.” Bij mensen met droge ogen is de balans van immuuncellen verstoord: agressieve T helper 17 (Th17)-cellen die ontsteking aanwakkeren, worden talrijker, terwijl regulerende T-cellen (Tregs), die als vredestichters fungeren, afnemen. Deze disbalans, samen met gebrekkige traanproductie, leidt tot een onstabiele traanfilm en schade aan het heldere oppervlak van het oog. Standaardbehandelingen, zoals kunsttranen, steroïden en immuunsuppressieve oogdruppels, kunnen de symptomen verlichten maar brengen vaak bijwerkingen met zich mee en herstellen deze immuunbalans niet rechtstreeks.
Kleine pakketjes van stamcellen als medicijn
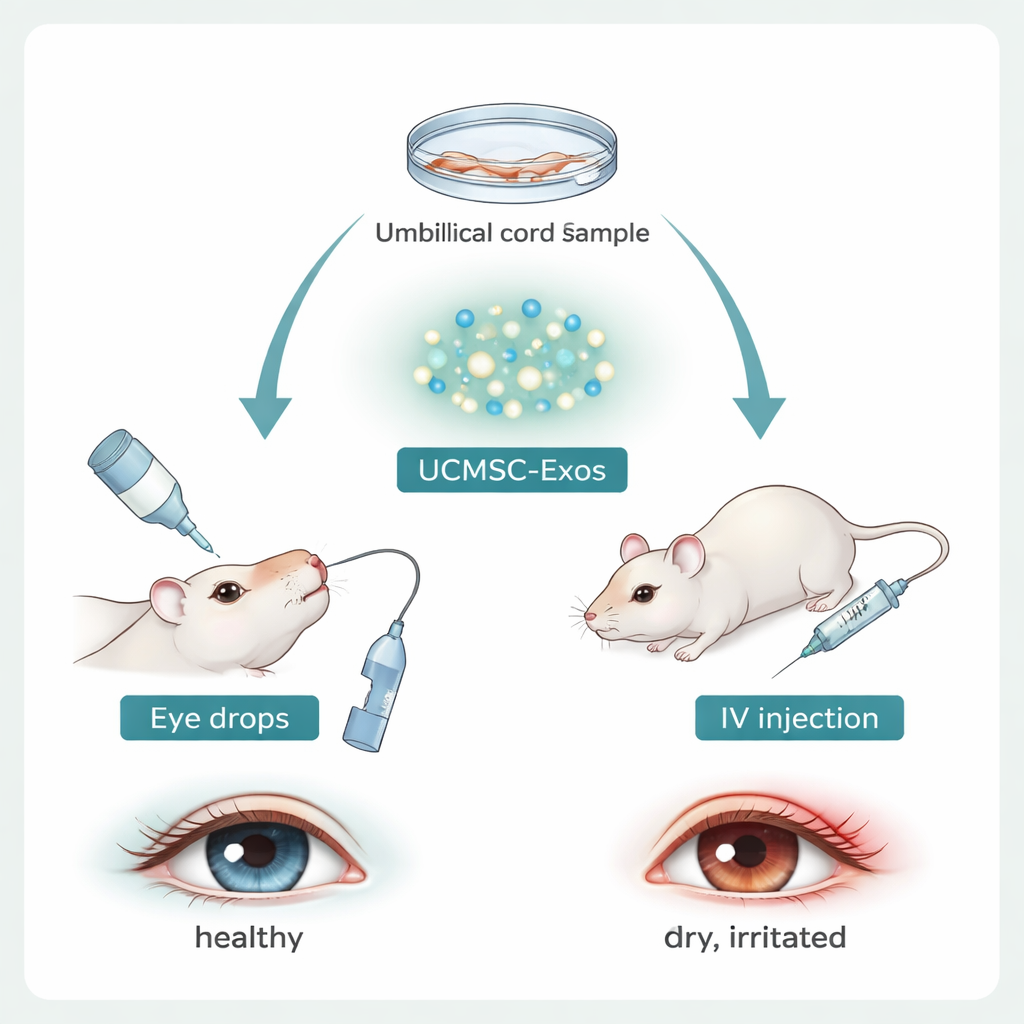
Onderzoekers zijn geïnteresseerd in mesenchymale stamcellen omdat ze ontsteking kunnen kalmeren, maar het gebruik van hele cellen roept veiligheids- en ethische vragen op. Het team achter deze studie richtte zich in plaats daarvan op exosomen—nanogrote belletjes die van nature door navelstreng-mesenchymale stamcellen worden afgegeven. Deze exosomen dragen eiwitten en genetisch materiaal van hun oudercellen en kunnen door barrières op het oogoppervlak glippen. De wetenschappers zuiverden deze vesikels in het laboratorium, bevestigden hun grootte en karakteristieke markers, en testten vervolgens of ze corneale cellen konden helpen ‘kruipen’ om wonden in een kweek te sluiten. Corneale cellen die aan exosomen werden blootgesteld, sloten krasachtige openingen sneller, wat erop wijst dat deze deeltjes direct aan oppervlakteherstel kunnen bijdragen.
De therapie testen in een muismodel van droge ogen
Om te zien hoe exosomen in een levend systeem functioneren, gebruikten de onderzoekers vrouwelijke muizen die werden blootgesteld aan een droogmakende omgeving en een middel dat traanklieren uitschakelt, waarmee menselijke droge ogen werden nagebootst. Zowel jonge als oudere muizen ontwikkelden klassieke tekenen: meer fluorescentiekleuring op het hoornvlies, wat wijst op oppervlakkade schade, en minder traanproductie. Tegelijk liet de buitenrand van het hoornvlies abnormale aantallen neutrofielen zien—snelle eerste-antwoord immuuncellen—en toonden de nabijgelegen lymfeklieren meer ontstekingsbevorderende Th17-cellen en minder kalmerende Tregs. Dit patroon bevestigde dat het model de immuunchaos vastlegde die bij patiënten wordt gezien.
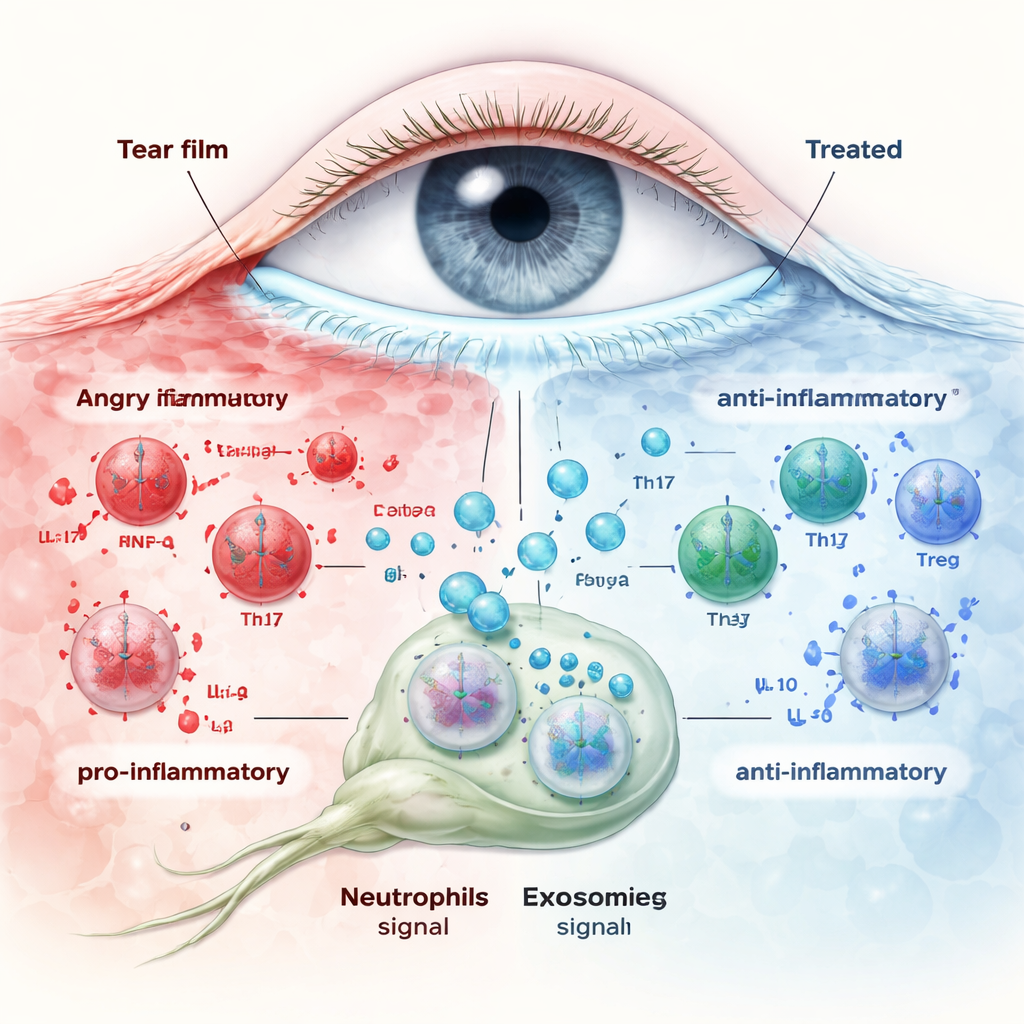
Hoe exosomen de immuunstorm kalmeren
Het team behandelde vervolgens muizen met droge ogen met navelstreng-exosomen, hetzij als oogdruppels of via een enkele injectie in een ader. Beide toedieningsroutes verbeterden de gezondheid van het hoornvlies en de traanproductie, met sterkere effecten bij jongere dieren en na systemische injectie. De genactiviteit in het hoornvlies verschuifde van alarmsignalen naar normaal weefselherstel. Belangrijk is dat de exosoombehandeling het aantal neutrofielen rond het hoornvlies herstelde en veranderde wat deze cellen ‘uitzegden’. Bij onbehandelde droge ogen scheidden neutrofielen pro-inflammatoire boodschappen uit zoals IL‑1β en IL‑17, terwijl ze verzachtende factoren zoals IL‑10, TGF‑β en Arg‑1 minder produceerden. Exosomen keerden dit patroon om, verhoogden de anti-inflammatoire signalen en verminderden de ontstekingssignalen zowel in neutrofielen uit oogafvoerende lymfeklieren als in het hoornvlies zelf. Terwijl deze signalen veranderden, verschoof de Th17/Treg-balans in de lymfeklieren terug naar normaal, waarmee het gedrag van de aangeboren immuuncellen (neutrofielen) werd gekoppeld aan het resetten van adaptieve T-cellen.
Wat dit zou kunnen betekenen voor toekomstige behandelingen
In eenvoudige bewoordingen suggereert dit werk dat piepkleine deeltjes uit navelstrengstamcellen zowel kunnen helpen beschadigde oogoppervlakken te herstellen als het immuunsysteem te leren kalmeren. In plaats van alleen vocht toe te voegen, lijken deze exosomen neutrofielen aan te sporen meer ‘vredestichtende’ moleculen en minder ontstekingsbevorderende stoffen vrij te geven, wat op zijn beurt de balans tussen schadelijke en beschermende T-cellen herstelt. De voordelen waren sterker bij jongere dieren en wanneer ze via de bloedbaan werden toegediend, maar ook oogdruppels toonden veelbelovende resultaten. Omdat exosomen veel van de veiligheidsproblemen van levende stamcellen vermijden en op gecontroleerde wijze kunnen worden geproduceerd, zouden ze op termijn mensen met droge ogen een meer gerichte, langdurige therapie kunnen bieden die de oorzaak van hun ongemak aanpakt en niet alleen de droogte waar ze last van hebben.
Bronvermelding: Gong, Y., Ding, Y., Yang, J. et al. UCMSC-derived exosomes ameliorate dry eye disease pathogenesis by modulating neutrophils on Th17/Treg balance. Sci Rep 16, 7350 (2026). https://doi.org/10.1038/s41598-026-38010-y
Trefwoorden: droge oogziekte, oculaire ontsteking, exosoomtherapie, mesenchymale stamcellen, immuunbalans