Clear Sky Science · nl
Prognostische waarde van negen ontstekingsbiomarkers voor 30‑daagse sterfte bij kritisch zieke oudere patiënten met osteoporotische heupfractuur
Waarom een gebroken heup levensbedreigend kan worden
Voor veel gezinnen is de gebroken heup van een grootouder het begin van een beangstigende weg van operaties, complicaties en soms een opname op de intensive care (IC). Artsen weten dat sommige oudere patiënten herstellen, terwijl anderen, ondanks vergelijkbare verwondingen, de eerste maand niet overleven. Deze studie stelt een misleidend eenvoudige vraag: kan een gewone bloedtest, afgenomen op de eerste dag op de IC, aangeven welke heupfractuurpatiënten het grootste risico lopen, zodat zorgteams eerder en agressiever kunnen ingrijpen?
Een nadere blik op kwetsbare heupen op oudere leeftijd
Heupfracturen door osteoporose behoren tot de ernstigste verwondingen bij ouderen. Een kleine val kan verzwakt bot doen splijten, met verlies van zelfstandigheid en een sterk verhoogd sterfterisico tot gevolg. Nu de bevolking wereldwijd vergrijst, wordt verwacht dat het aantal heupfracturen in 2050 meer dan zes miljoen gevallen per jaar zal bedragen, voornamelijk bij mensen ouder dan 65. Degenen die ziek genoeg zijn om IC‑zorg te vereisen, arriveren vaak met ernstige ontsteking, infecties zoals sepsis of falende organen. In deze kwetsbare groep kunnen zelfs kleine complicaties dodelijk worden, dus hebben artsen dringend snelle, betrouwbare methoden nodig om bij binnenkomst snel lage‑ en hoge‑risicopatiënten te onderscheiden.
Routine bloedtelling omzetten in waarschuwingssignalen
De onderzoekers analyseerden gegevens uit de grote MIMIC‑IV ziekenhuisdatabase, met de nadruk op 205 patiënten van 65 jaar en ouder die zowel een osteoporotische heupfractuur hadden als een IC‑verblijf langer dan 24 uur. Voor elke persoon haalden ze routinebloedwaarden — niveaus van neutrofielen, lymfocyten, monocyten en plaatjes — die rond de IC‑opname waren afgenomen. Uit deze vier ingrediënten bouwden ze negen eenvoudige verhoudingen of producten, zoals de plaatjes‑tot‑lymfocytenverhouding (PLR) en neutrofiel‑tot‑lymfocytenverhouding (NLR), waarvan wordt gedacht dat ze weerspiegelen hoe sterk het lichaam ontstoken is en hoe goed het immuunsysteem functioneert. Vervolgens volgden ze wie binnen 30 dagen na IC‑opname aan eender welke oorzaak overleed.
Plaatjes en immuuncellen als risicometer
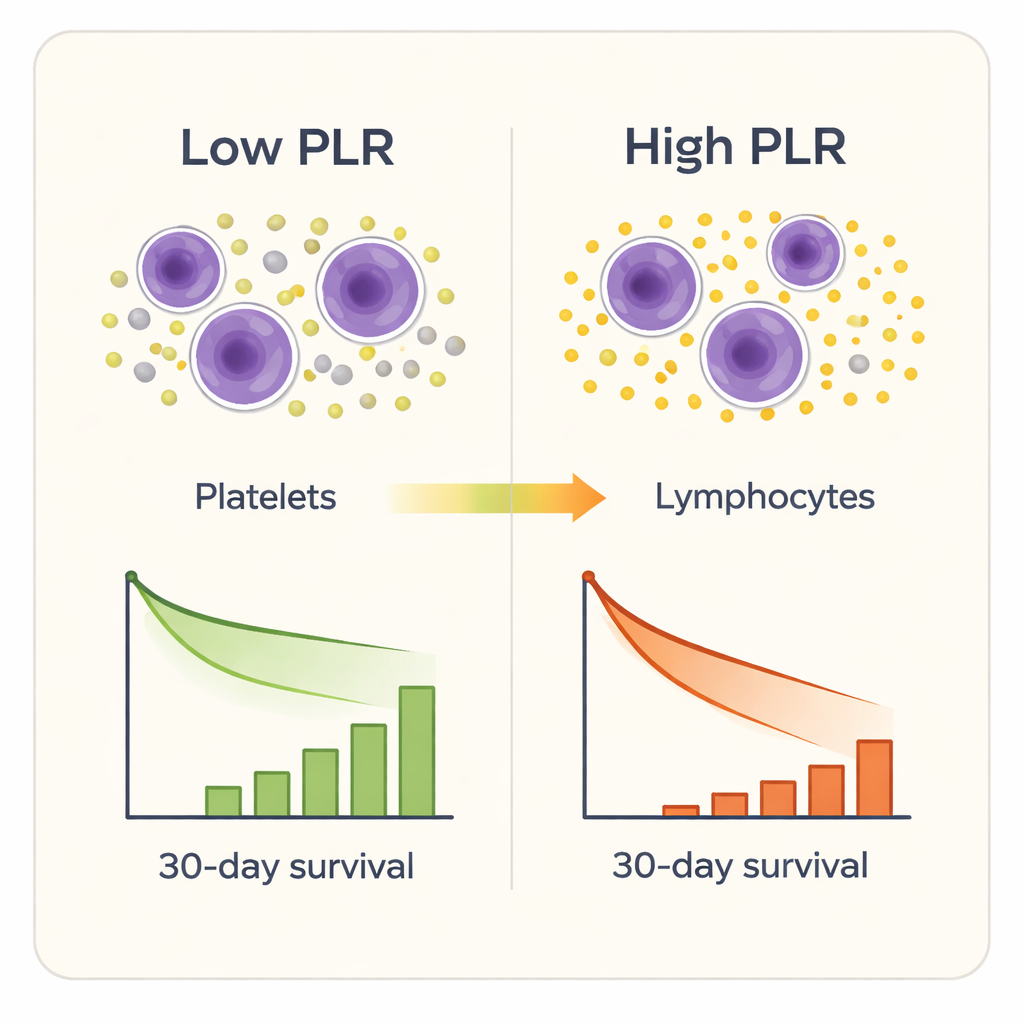
Zeven van de negen ontstekingsmarkers konden overlevenden enigszins onderscheiden van niet‑overlevenden, maar één marker stak er bovenuit: de plaatjes‑tot‑lymfocytenverhouding. Patiënten met hogere PLR‑waarden bij opname hadden een grotere kans om binnen 30 dagen te overlijden, zelfs na correctie voor leeftijd, geslacht, andere aandoeningen en gangbare IC‑ernstscores. Statistische tests lieten zien dat PLR kortetermijnsterfte nauwkeuriger voorspelde dan andere samengestelde markers en beter dan de ruwe aantallen plaatjes of lymfocyten afzonderlijk. Wanneer de onderzoekers patiënten in vier groepen verdeelden op basis van PLR‑niveau, steeg het sterftepercentage scherp van ongeveer 2% in de laagste groep tot meer dan een derde in de hoogste groep. Een gedetailleerdere analyse toonde dat het sterfterisico merkbaar begon te stijgen zodra de PLR ongeveer 189 overschreed, en sterk toenam boven ongeveer 302.
Wat dit aan het bed kan betekenen
Aangezien de PLR rechtstreeks uit een standaard volledig bloedbeeld komt, is deze goedkoop, snel en al beschikbaar in de meeste ziekenhuizen. In de praktijk zou een IC‑team de PLR kunnen berekenen zodra een oudere heupfractuurpatiënt binnenkomt. Patiënten met zeer hoge waarden zouden nauwer kunnen worden gemonitord, intensiever op infecties worden gecontroleerd, eerder behandeling kunnen krijgen ter preventie van bloedstolsels of sneller kunnen worden aangepakt bij subtiele tekenen van verslechtering. PLR kan ook aanvullende informatie geven boven traditionele scoresystemen door de balans te vangen tussen overactieve stollende plaatjes en verzwakte immuuncellen — een balans die kwetsbare patiënten richting orgaanfalen en slechte recuperatie kan duwen.
Hoe stevig zijn deze bevindingen en wat volgt?
Dit werk kent belangrijke kanttekeningen. Het betrof een retrospectieve analyse van bestaande dossiers uit één kritieke‑zorgdatabase, dus het kan niet aantonen dat een hoge PLR rechtstreeks de dood veroorzaakt, alleen dat het gepaard gaat met hoger risico. PLR werd slechts éénmaal gemeten, bij opname, en de studie omvatte een relatief klein aantal IC‑patiënten vergeleken met de vele ouderen die een heup breken maar nooit intensieve zorg nodig hebben. Toch waren de resultaten consistent over veel subgroepen, waaronder mannen en vrouwen en verschillende leeftijdscategorieën. De auteurs concluderen dat PLR een veelbelovend, goedkoop waarschuwingssignaal is bij kritisch zieke oudere patiënten met osteoporotische heupfractuur, en dat mensen met een PLR boven ongeveer 302 tot een bijzonder hoogrisicogroep kunnen behoren. Bevestiging van deze bevindingen in grotere, prospectieve studies zou de weg kunnen effenen voor PLR‑gestuurde besluitvorming om meer levens na een gebroken heup te redden.
Bronvermelding: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Trefwoorden: osteoporotische heupfractuur, oudere IC‑patiënten, ontstekingsbiomarker, plaatjes‑tot‑lymfocytenverhouding, 30‑daagse sterfte