Clear Sky Science · nl
Longitudinale modellering van post-COVID-19‑toestand over drie jaar: een machine learning-benadering met klinische, neuropsychologische en vloeistofmarkers
Waarom aanhoudende COVID-symptomen nog steeds belangrijk zijn
Miljoenen mensen wereldwijd voelen zich maanden of zelfs jaren na een COVID‑19‑infectie nog steeds niet goed. Deze aandoening, vaak long COVID of Post‑COVID‑19 Condition genoemd, kan verlammende vermoeidheid, "brain fog", slaapproblemen en andere klachten veroorzaken die moeilijk met standaard medische tests vast te stellen zijn. De hier beschreven studie volgde een groep volwassenen gedurende drie jaar na infectie en gebruikte moderne computermethoden om in hun bloed, klinische controles en cognitieve tests patronen te zoeken die laten zien hoe long COVID in de tijd verandert en welke metingen het beste herstel of aanhoudende ziekte volgen.
Patiënten lange tijd volgen
Onderzoekers in Duitsland schreven 93 volwassenen in met een bevestigde SARS‑CoV‑2‑infectie en aanhoudende neurologische of neuropsychologische klachten. Deze deelnemers, merendeel in de middenleeftijd, werden vier keer onderzocht: ongeveer 6, 14, 23 en 38 maanden na de eerste infectie. Bij elk bezoek vulden zij gedetailleerde vragenlijsten in over vermoeidheid, stemming en slaap; ondergingen korte en uitgebreide tests van aandacht, geheugen en mentale snelheid; en gaven bloedmonsters voor een breed paneel laboratoriummetingen. Deze omvatten standaard gezondheidsmarkers, signalen van ontsteking, activiteit van het immuunsysteem en gespecialiseerde eiwitten die vrijkomen wanneer hersencellen beschadigd zijn.
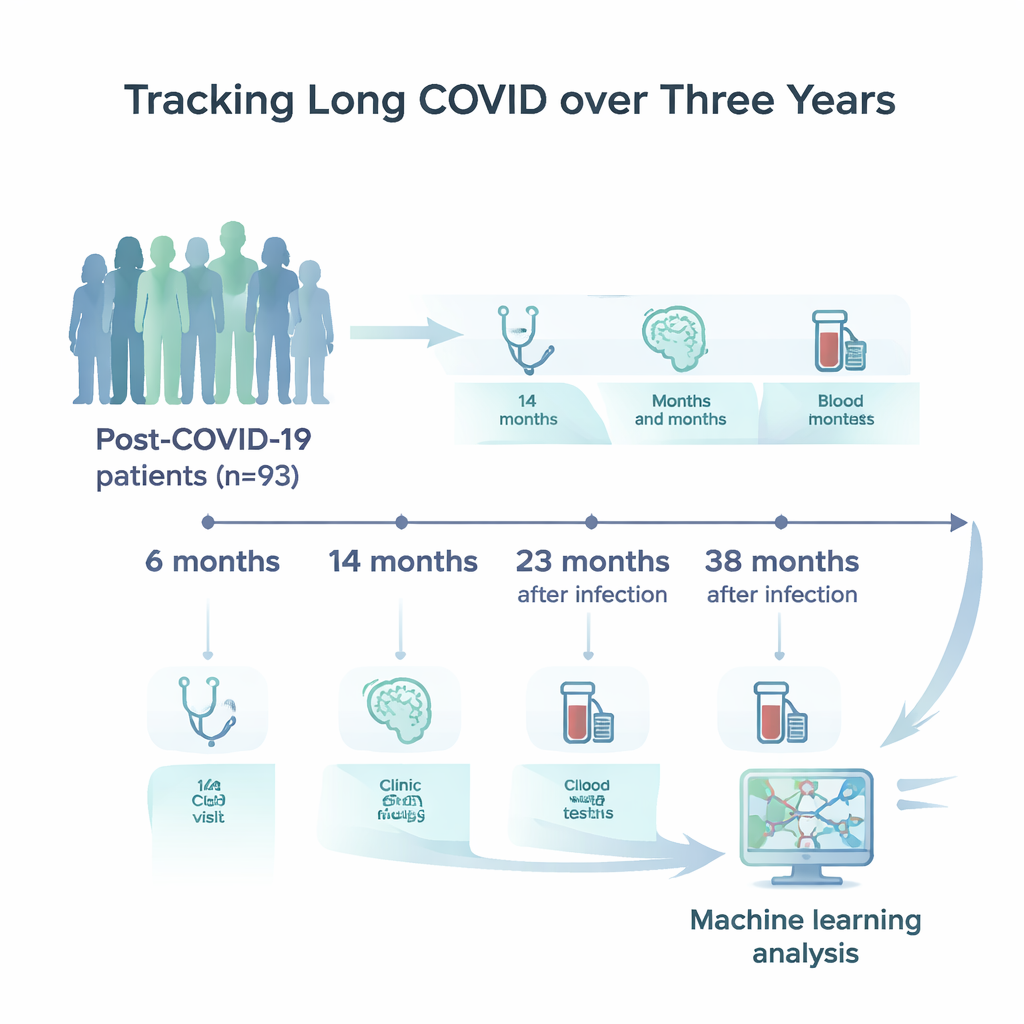
Computers laten verborgen patronen vinden
In plaats van naar één symptoom of bloedtest tegelijk te kijken, wendde het team zich tot machine learning, een tak van kunstmatige intelligentie die veel variabelen tegelijk kan doorzoeken en subtiele relaties kan herkennen. Ze trainden een reeks computermodellen om een specifieke vraag te beantwoorden: gegeven de gecombineerde gegevens van één polikliniekbezoek, kan het algoritme bepalen uit welk follow‑upjaar dat bezoek afkomstig is? Met andere woorden, ziet het algehele profiel van een persoon op 6 maanden er aantoonbaar anders uit dan dat op 2 of 3 jaar? De onderzoekers gingen zorgvuldig om met ontbrekende waarden, gebruikten cross‑validatie om over‑fitting aan een kleine steekproef te voorkomen, en vergeleken verschillende modelgroepen, van eenvoudige beslisbomen tot geavanceerde gradient‑boosting methoden.
Welke signalen geven de tijd het beste aan
De modellen presteerden opvallend goed. Bij vergelijking van bezoeken die verder in tijd van elkaar verwijderd waren — zoals het eerste en vierde bezoek — wezen sommige algoritmen het jaar in ruim 90 procent van de gevallen correct toe. Zelfs tussen dichterbij gelegen tijdstippen bleef de nauwkeurigheid hoog, met alleen een lichte daling tussen het derde en vierde bezoek, wat suggereert dat de profielen van patiënten in latere stadia trager veranderen. De best presterende methoden waren boomgebaseerde gradient boosting‑modellen, die uitblinken in het vinden van niet‑lineaire patronen. Om de "black box" te openen en te zien wat deze beslissingen aanstuurde, gebruikte het team uitlegbaarheidstools genaamd SHAP en LIME die rangschikken welke kenmerken een voorspelling in de ene of de andere richting duwen.
Immuunclues, brain fog en verschuivende belangrijkheid
Uit meerdere analyses kwam een consistent beeld naar voren. De niveaus van ontstekingsmoleculen in het bloed — vooral bepaalde interleukines zoals IL‑2, IL‑8 en IL‑10 — behoorden tot de sterkste aanwijzingen die vroegere van latere follow‑ups scheidden. Maten van de antistofrespons tegen het virus, met name antistoffen gericht tegen het spike-eiwit (die in de loop van de tijd ook vaccinatiestatus reflecteren), waren eveneens krachtige indicatoren. Aan de cognitieve kant droegen tests van verbaal geheugen en woordvinding, samen met scores gerelateerd aan vermoeidheid en slaperigheid, belangrijke informatie bij, vooral in de vroege stadia na infectie. Naarmate de tijd vorderde, kregen immuunmarkers in de modellen meer gewicht, terwijl sommige neuropsychologische metingen minder centraal werden, wat erop wijst dat de biologische drijfveren van long COVID in de loop der jaren kunnen evolueren.
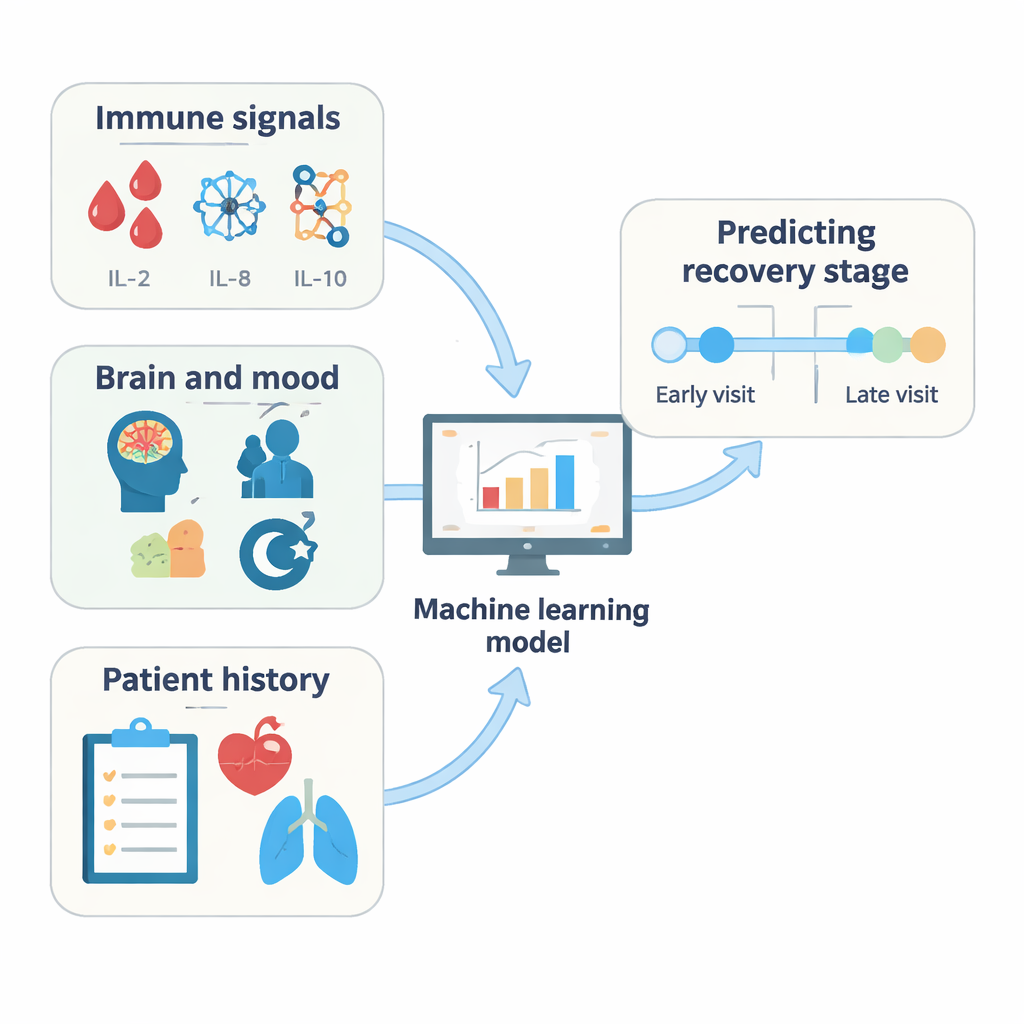
Wat dit betekent voor patiënten en zorg
Voor niet‑specialisten is de kernboodschap dat long COVID niet slechts een vage verzameling klachten is. Wanneer het zorgvuldig over meerdere jaren wordt gevolgd, veranderen objectieve signalen in het bloed en in cognitieve tests op manieren die computers betrouwbaar kunnen herkennen. Deze studie suggereert dat een combinatie van immuunmarkers, antistofniveaus en gerichte cognitieve en vermoeidheidsmetingen artsen kan helpen monitoren wie herstelt, wie risico loopt op blijvende problemen en welke patiënten het meest kunnen profiteren van opkomende behandelingen die het immuunsysteem richten. Hoewel meer en grotere studies nodig zijn voordat deze instrumenten routinepraktijk worden, laat het werk zien hoe kunstmatige intelligentie kan helpen de rommelige realiteit van long COVID om te zetten in helderder, meer bruikbare informatie voor patiënten en clinici.
Bronvermelding: Walders, J., Wetz, S., Costa, A.S. et al. Longitudinal modeling of Post-COVID-19 condition over three years: A machine learning approach using clinical, neuropsychological, and fluid markers. Sci Rep 16, 6517 (2026). https://doi.org/10.1038/s41598-026-37635-3
Trefwoorden: long COVID, machine learning, ontsteking, cognitieve symptomen, immuunbiomarkers