Clear Sky Science · nl
Bronchiale arteriële infusie van PD-1-remmers plus chemotherapie verbetert de progressievrije overleving bij gevorderde NSCLC: een prospectieve cohortstudie
Waarom deze nieuwe benadering van longkanker ertoe doet
Voor veel mensen met gevorderde longkanker hebben moderne immunotherapiemiddelen nieuwe hoop gebracht — maar ze werken niet voor iedereen en kunnen ernstige bijwerkingen veroorzaken. Deze studie onderzoekt een andere manier om een veelgebruikt type immunotherapie, PD-1-remmers, toe te dienen: door het geneesmiddel rechtstreeks in de slagaders te brengen die de longtumor voeden in plaats van via een gebruikelijke ader in de arm. De onderzoekers stelden een eenvoudige maar belangrijke vraag: kan nauwkeurigere toediening de behandeling effectiever maken zonder gevaarlijker te worden?
Een nadere blik op een veelvoorkomende kanker
Niet-kleincellig longkanker (NSCLC) is de meest voorkomende vorm van longkanker en een belangrijke oorzaak van sterfte door kanker wereldwijd. Geneesmiddelen die PD-1 blokkeren — een remsignaal op immuuncellen — kunnen het afweersysteem helpen tumoren te herkennen en aan te vallen. Deze middelen, vaak gecombineerd met chemotherapie, zijn nu standaardzorg voor gevorderde NSCLC. Toch verergert de ziekte bij veel patiënten ondanks behandeling, en sommigen ontwikkelen immuun-gerelateerde complicaties zoals longontsteking, leverproblemen of huidreacties. Een mogelijke verklaring is dat bij intraveneuze toediening het middel zich door het hele lichaam verspreidt, waardoor de hoeveelheid die de tumor bereikt lager kan zijn dan gewenst terwijl de rest van het lichaam aan de volledige dosis wordt blootgesteld.
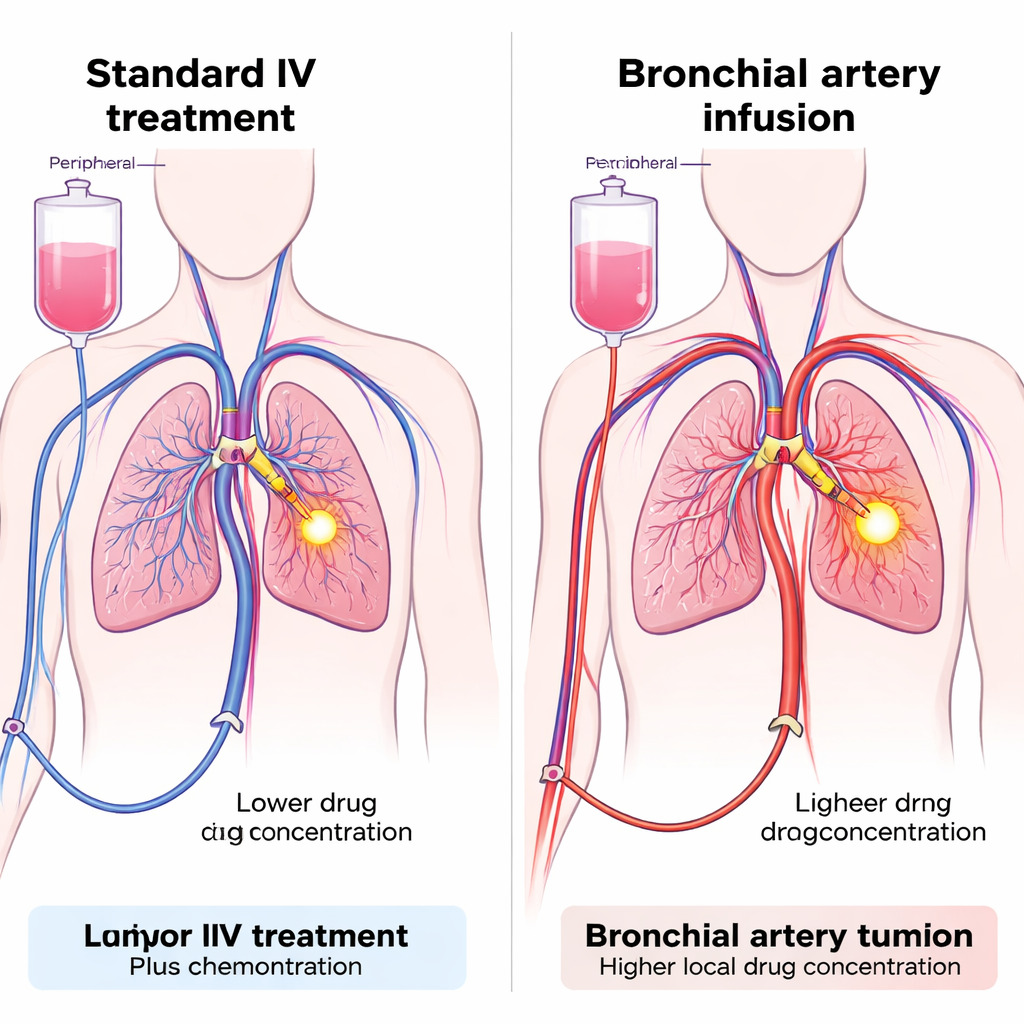
Geneesmiddelen rechtstreeks naar de bloedvoorziening van de tumor brengen
Het team testte een techniek die bronchiale arteriële infusie (BAI) heet. Daarbij worden kleine katheters via een slagader in het been naar de slagaders geleid die de longtumor voeden. Eenmaal op hun plaats kunnen zowel chemotherapie als de PD-1-remmer rechtstreeks in die vaten worden geïnjecteerd, waardoor het tumorgebied wordt gebaad in een hoge lokale dosis terwijl de hoeveelheid die in de rest van de circulatie terechtkomt wordt beperkt. BAI wordt in sommige ziekenhuizen al gebruikt om chemotherapie toe te dienen bij moeilijk bereikbare longtumoren, maar het gebruik ervan voor immunotherapie is nieuw. De onderzoekers zetten een prospectieve cohortstudie op met 47 patiënten met gevorderde NSCLC die niet goed hadden gereageerd op standaard eerstelijnsbehandeling. Alle patiënten kregen chemotherapie via BAI; het belangrijkste verschil was hoe de PD-1-remmer werd toegediend — óf via de slagaders die de tumor voeden (BAI-groep) óf via de gebruikelijke intraveneuze route (veneuze groep).
Betere tumorgcontrole met gerichte toediening
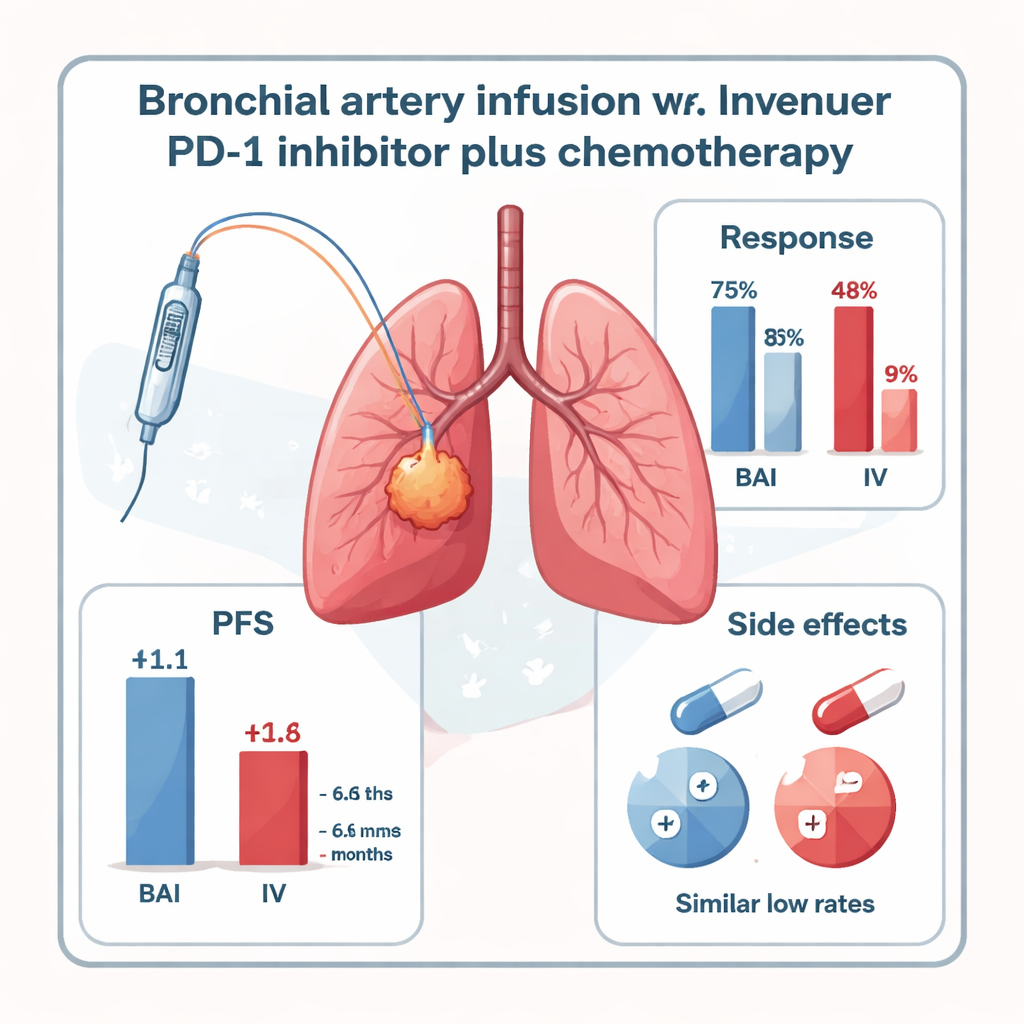
Bij controle na zes maanden hadden de patiënten die de PD-1-remmer via BAI kregen duidelijk betere ziekteregulatie. Bijna de helft van de BAI-groep (47,8%) zag hun tumoren voldoende krimpen om aan formele responscriteria te voldoen, vergeleken met slechts 16,7% in de standaard intraveneuze groep. Wanneer stabiele ziekte werd meegeteld, had 73,9% van de BAI-patiënten hun kanker onder controle, versus 41,6% in de veneuze groep. De tijd voordat de kanker weer begon te groeien — de progressievrije overleving — was ook langer met BAI: een mediaan van 11,1 maanden vergeleken met 6,6 maanden voor intraveneuze behandeling. De totale overleving liet een trend in het voordeel van BAI zien (17,9 vs. 15,2 maanden), hoewel de studie te klein was om dit verschil overtuigend aan te tonen.
Veiligheid en beperkingen van de studie
Belangrijk voor patiënten en artsen is dat het rechtstreeks toedienen van de PD-1-remmer in de bronchiale arteriën niet leek te maken dat de behandeling gevaarlijker werd. Er werden in beide groepen geen ernstige (graad 3–4) behandelingsgerelateerde bijwerkingen waargenomen. Mild tot matige immuun-gerelateerde longontsteking (pneumonitis) trad in vergelijkbaar lage mate op in beide groepen, en andere bijwerkingen zoals misselijkheid, kortdurende hartritmeveranderingen of schildklierproblemen waren zeldzaam en behandelbaar met ondersteunende zorg. De studie kent echter beperkingen: hij omvatte slechts 47 patiënten in één centrum, was niet gerandomiseerd en omvatte voornamelijk een specifiek type centraal gelegen plaveiselcelcarcinoom met duidelijk zichtbare voedende arteriën. Grotere, meer diverse trials zijn nodig om te bevestigen of deze resultaten standhouden.
Wat dit kan betekenen voor toekomstige zorg bij longkanker
Voor een leek is de boodschap dat de manier waarop een geneesmiddel wordt toegediend bijna net zo belangrijk kan zijn als welk geneesmiddel wordt gekozen. Door immunotherapie rechtstreeks in de bloedvaten te sturen die een longtumor voeden, leken de artsen in deze studie de kanker langer onder controle te houden zonder ernstige extra risico’s. Hoewel deze aanpak nog experimenteel is en gespecialiseerde apparatuur en expertise vereist, wijst het op een toekomst waarin kankerbehandeling niet alleen op moleculair niveau gericht is, maar ook op bloedstroom en anatomie. Als dit in grotere gerandomiseerde trials wordt bevestigd, zou bronchiale arteriële infusie van immunotherapie een waardevolle optie kunnen worden voor patiënten van wie gevorderde longkanker niet meer reageert op standaardbehandeling.
Bronvermelding: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Trefwoorden: niet-kleincellig longkanker, immunotherapie, PD-1-remmer, bronchiale arteriële infusie, gerichte geneesmiddeltoediening