Clear Sky Science · nl
Cardiovasculaire geneesmiddelen en behandeluitkomsten bij multipel myeloom: inzichten uit fase III-klinische onderzoeken
Waarom hartmedicijnen ertoe doen bij bloedkanker
Veel mensen met multipel myeloom, een kanker van het beenmerg, zijn oudere volwassenen die ook hartziekten of hoge bloeddruk hebben. Dat betekent dat zij vaak dagelijkse cardiovasculaire geneesmiddelen gebruiken, zoals bloeddruktabletten of cholesterolverlagers, terwijl ze krachtige moderne kankerbehandelingen ondergaan. Deze studie stelde een eenvoudige maar belangrijke vraag: helpen die veelgebruikte hartmiddelen stilletjes, schaden ze, of veranderen ze niets aan de uitkomsten van de behandeling van multipel myeloom?
Twee gezondheidsgevechten tegelijk
Multipel myeloom vraagt om complexe therapieën die het hart en de bloedsomloop kunnen belasten. Middelen zoals daratumumab, lenalidomide en bortezomib hebben de overleving verbeterd, maar ze kunnen ook de bloeddruk verhogen, hartritmestoornissen uitlokken en de nieren belasten. Tegelijkertijd hebben veel patiënten beta-blokkers, ACE-remmers of angiotensine-receptorblokkers (ACEI/ARBs), calciumkanaalblokkers, diuretica of statines nodig om lang bestaande hartklachten onder controle te houden. Patiënten en artsen maken zich zorgen dat deze mix van medicijnen de voordelen van de kankertherapie kan verminderen of gevaarlijke bijwerkingen kan vergroten. Tot nu toe was er echter weinig solide klinisch bewijs om deze beslissingen te begeleiden.
Wat de onderzoekers onderzochten
De auteurs combineerden gegevens uit drie grote fase III-klinische onderzoeken — CASTOR, MAIA en POLLUX — die moderne medicijncombinaties testten voor recent gediagnosticeerd en teruggekeerd multipel myeloom. Samen omvatten deze onderzoeken 1.804 volwassenen in verschillende stadia van hun ziekte. Voordat de behandeling begon, registreerden de onderzoekers wie al hartgerelateerde medicijnen gebruikte en tot welke klasse elk middel behoorde. Vervolgens volgden ze de patiënten meerdere jaren en hielden bij hoe lang ze leefden zonder dat hun kanker verslechterde (progressievrije overleving), de totale overleving en of ze ernstige behandelgerelateerde problemen ontwikkelden, met name bijwerkingen van graad 3 of hoger. Geavanceerde statistische modellen werden gebruikt om de invloed van hartmedicijnen te scheiden van andere factoren zoals leeftijd, algemene gezondheid en ziektestadium.
Welke hartmiddelen veel voorkwamen
Ongeveer een op de drie patiënten gebruikte ACE-remmers of ARBs, ongeveer een op de vier gebruikte beta-blokkers, één op de vijf nam statines en iets minder gebruikte calciumkanaalblokkers of diuretica. Patiënten die cardiovasculaire geneesmiddelen gebruikten waren doorgaans ouder, zwaarder en hadden meer gezondheidsproblemen, waaronder een voorgeschiedenis van hypertensie, bloedstolsels of hartritmestoornissen. Niet onverwacht ervoeren zij in het algemeen ook vaker ernstige bijwerkingen, wat hun kwetsbaardere gezondheid weerspiegelt. Juist tegen deze achtergrond was het extra belangrijk te begrijpen of een specifieke geneesmiddelklasse de effectiviteit van myeloombehandelingen veranderde.
Een gemengd beeld van voordeel en risico
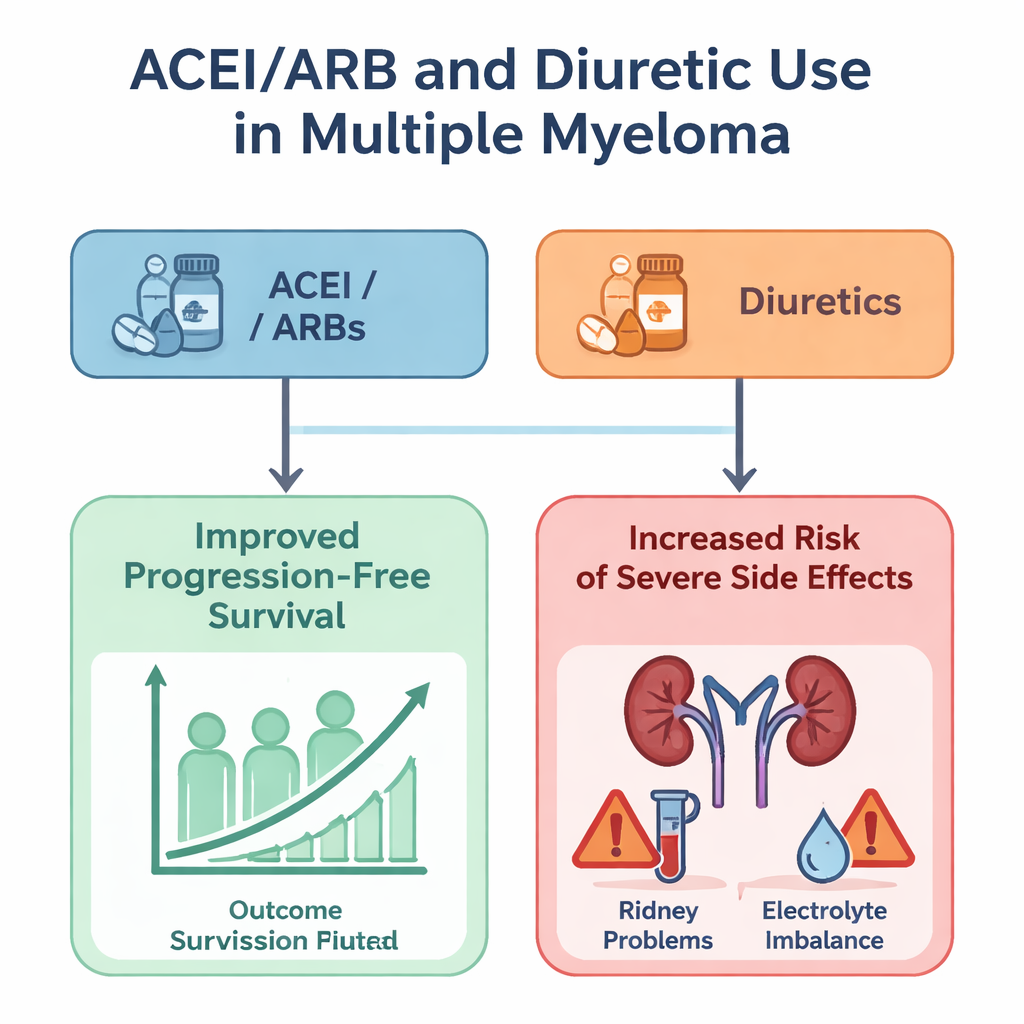
Toen het team de uitkomsten vergeleek, veranderde de meeste groepen hartmedicijnen niet duidelijk hoe lang patiënten leefden of hoe lang hun ziekte onder controle bleef. Beta-blokkers, calciumkanaalblokkers, statines en diuretica lieten, nadat rekening was gehouden met andere factoren, geen betekenisvolle relatie zien — noch positief noch negatief — met totale of progressievrije overleving. Eén uitzondering viel op: patiënten die ACE-remmers of ARBs gebruikten, hadden een bescheiden maar statistisch significante verbetering in de tijd dat hun kanker onder controle bleef, wat suggereert dat deze bloeddrukmiddelen op de een of andere manier een betere kankercontrole kunnen ondersteunen. Dit schijnbare voordeel ging echter gepaard met een keerzijde. Zowel ACEI/ARBs als diuretica waren geassocieerd met hogere kansen op ernstige bijwerkingen, met name nierproblemen, afwijkingen in de bloedchemie zoals hoge bloedsuiker of kaliumcijfers uit balans, en andere complicaties van graad 3 of erger.
Wat dit betekent voor patiënten en artsen
Voor mensen met multipel myeloom draagt de studie twee hoofdboodschappen. Ten eerste lijken de meeste gangbare hartmedicijnen de moderne myeloombehandelingen niet sterk te verstoren, wat geruststellend is voor patiënten die ervan afhankelijk zijn om bloeddruk of cholesterol te beheersen. Ten tweede benadrukt de bevinding dat ACEI/ARBs mogelijk de tijd voordat de kanker verslechtert iets verlengen, terwijl ze ook het risico op ernstige bijwerkingen verhogen — samen met vergelijkbare veiligheidszorgen voor diuretica — de noodzaak van zorgvuldige bewaking van de nierfunctie en bloedchemie. De auteurs benadrukken dat hun werk verkennend is en gebaseerd op trialgegevens die niet primair voor deze vraag zijn ontworpen. Desondanks biedt het een belangrijk eerste overzicht van hoe alledaagse cardiovasculaire geneesmiddelen samenhangen met geavanceerde myeloombehandeling en wijst het op de behoefte aan vervolgonderzoek om te bevestigen wie het meest veilig kan profiteren van deze veelgebruikte middelen.
Bronvermelding: Abuhelwa, A.Y., Almansour, S.A., Al-Shamsi, H.O. et al. Cardiovascular medications and treatment outcomes in multiple myeloma: insights from phase III clinical trials. Sci Rep 16, 7683 (2026). https://doi.org/10.1038/s41598-026-37464-4
Trefwoorden: multipel myeloom, cardiovasculaire geneesmiddelen, ACE-remmers, nierbijwerkingen, progressievrije overleving