Clear Sky Science · nl
Metabole gevolgen van COVID-19 met aandacht voor lipidenprofielen en ontstekingsmarkers
Waarom COVID-19 nog steeds belangrijk is voor het hart
De COVID-19-pandemie wordt vaak besproken in termen van hoesten, koorts en vaccins, maar het virus laat ook een subtieler spoor in het lichaam achter: het kan onze stofwisseling en hartgezondheid verstoren lang nadat de eerste infectie voorbij is. Deze studie uit Johannesburg, Zuid-Afrika, volgde mensen die met matige tot ernstige COVID-19 waren opgenomen en vergeleek hen met diabetespatiënten en gezonde vrijwilligers. Door vetten in het bloed, bloeddruk en belangrijke immuunsignalen enkele maanden te volgen, onderzochten de onderzoekers hoe COVID-19 de bloedchemie hervormt en wat dat kan betekenen voor het langdurige risico op hartaanval en beroerte.
Wie werd bestudeerd en wat werd gemeten
Het onderzoeksteam schreef 169 volwassenen in tijdens de Delta-golf in Zuid-Afrika in 2021. Vierentachtig waren opgenomen met COVID-19, terwijl de overige deelnemers ofwel mensen met diabetes waren of gezonde vrijwilligers die niet met het virus waren opgenomen. De COVID-19-patiënten hadden vaker gewichtsproblemen en hoge bloeddruk dan de vergelijkingsgroepen: ongeveer 60% was obees, en meer dan de helft had hypertensie of diabetes. Binnen twee dagen na opname verzamelde het team gedetailleerde gegevens over lichaamsafmetingen, bloeddruk, bloedsuiker, standaard cholesteroltesten, een speciaal cholesterolachtig deeltje genaamd lipoproteïne(a), en een paneel van ontstekingseiwitten die aangeven hoe sterk het immuunsysteem is geactiveerd.
Hoe COVID-19 bloedvetten en ontsteking verandert
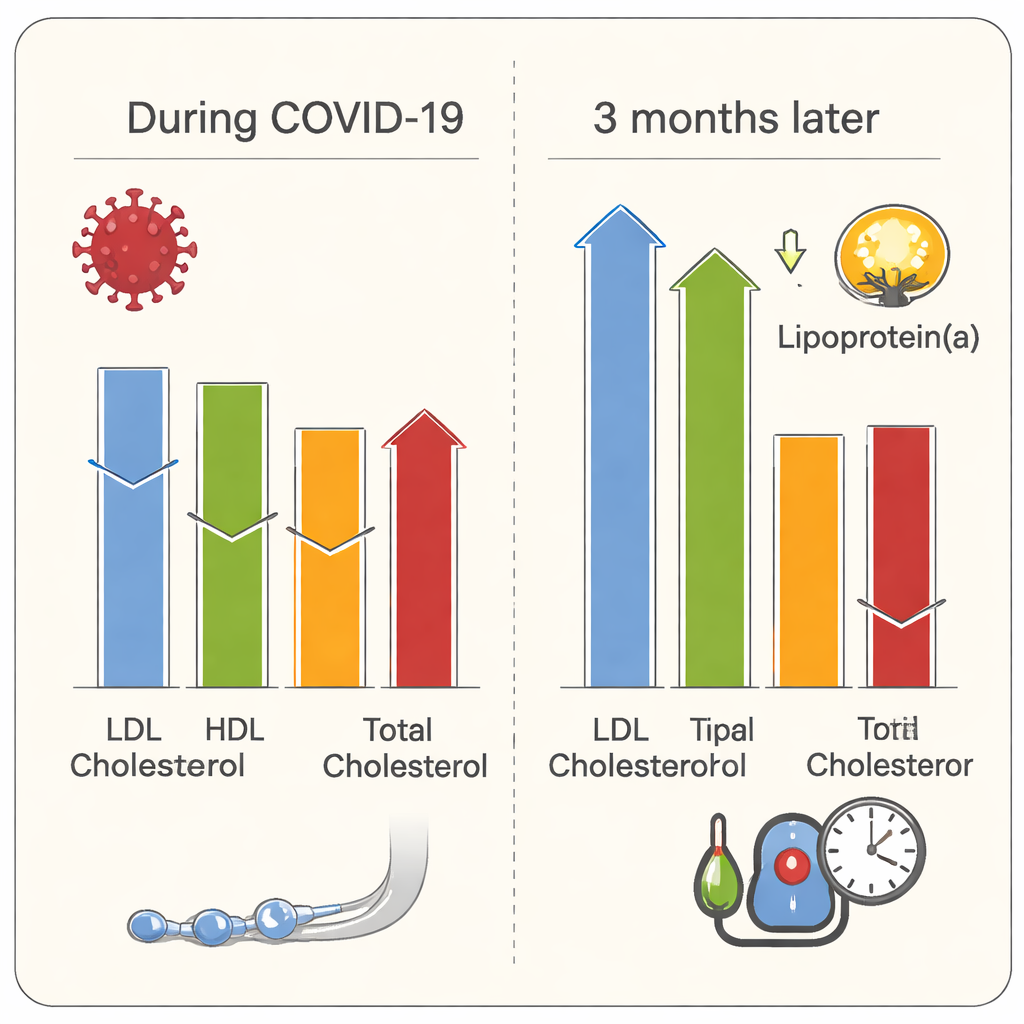
Toen patiënten acuut ziek waren met COVID-19, zag hun cholesterolprofiel er heel anders uit dan dat van de diabetes- en gezonde controlegroepen. Niveaus van "slecht" LDL-cholesterol, "goed" HDL-cholesterol en totaal cholesterol waren allemaal lager, terwijl triglyceriden en de verhouding triglyceriden/HDL hoger waren. Deze verschuivingen weerspiegelen patronen die ook bij andere ernstige infecties worden gezien en wijzen erop dat het lichaam vetten verbruikt of herverdeelt tijdens intense ontsteking. De ernstigst zieke patiënten—zij die het niet overleefden—waren doorgaans zwaarder, hadden hogere bloedsuiker en vertoonden bijzonder lage LDL-cholesterolwaarden. Ze hadden ook zeer hoge niveaus van ontstekingsmarkers zoals C-reactief eiwit, ferritine en clusters van immuunsignaalproteïnen die bekendstaan als Th1- en Th17-cytokinen. Simpel gezegd toonde een lichaam onder extreme ontstekingsstress zowel verstoorde bloedvetten als een storm van immuunactiviteit.
Signalen die voorspelden wie het slecht deed
De onderzoekers gebruikten statistische modellen om te bepalen welke metingen het beste voorspelden wie zou overlijden, intensieve zorg nodig zou hebben of ademhalingsondersteuning zou behoeven. Na correctie voor leeftijd, geslacht en ras kwamen verschillende duidelijke patronen naar voren. Vrouwelijk geslacht hing samen met een lager sterfterisico, terwijl elke stap omhoog in de body mass index de kans op overlijden, opname op de intensive care en ademhalingsondersteuning scherp verhoogde. Opvallend was dat een lager LDL-cholesterol bij opname een hoger sterfterisico voorspelde: patiënten onder ongeveer 1,8 mmol/L hadden een grotere kans in het ziekenhuis te overlijden. Tegelijkertijd waren bepaalde ontstekingsmoleculen—vooral interleukine-6 en verwante Th17- en Th1-cytokinen—sterk gekoppeld aan ernstige uitkomsten. Wanneer LDL-cholesterol werd gecombineerd met body mass index en deze ontstekingsmarkers, kon het model hoogrisicopatiënten veel beter identificeren dan met één enkele factor.
Wat maanden na de infectie achterblijft
Het verhaal eindigde niet bij ontslag uit het ziekenhuis. Drie maanden na herstel keerden 44 overlevenden terug voor follow-up. Hun bloeddruk was significant hoger dan vóór de infectie, en bijna één op de vier had een nieuwe hoge bloeddruk ontwikkeld. Hun tailleomvang en body mass index bleven hoger dan in de controlegroepen. Ook de bloedvetten "veerden terug": totaal, LDL- en HDL-cholesterol stegen alle drie vergeleken met de ziekenhuisfase, terwijl triglyceriden daalden. Een opmerkelijke bevinding betrof lipoproteïne(a), een genetisch beïnvloed deeltje dat stolling en vaatziekte bevordert. Niveaus van lipoproteïne(a) waren hoger bij COVID-19-overlevenden dan bij gezonde controles bij de follow-up en waren bijzonder verhoogd bij zwarte en gemengdrasde deelnemers, die al bekend staan om hogere uitgangswaarden. Hoewel lipoproteïne(a) in deze studie niet sterk correleerde met kortetermijnontsteking, baart de aanhoudende verhoging tot waarden die als hoog risico voor hart‑ en vaatziekten worden beschouwd zorgen over langetermijncomplicaties.
Wat dit betekent voor de dagelijkse gezondheid
Voor niet‑specialistische lezers is de boodschap dat COVID-19 niet alleen een luchtwegprobleem is: het kan bloedvetten, bloeddruk en het immuunsysteem ontregelen op manieren die het risico op hart‑ en vaatziekten maanden na de infectie kunnen verhogen, vooral bij mensen met overgewicht of metabole aandoeningen. Tijdens ernstige ziekte lijken zeer laag LDL-cholesterol en hoge ontstekingsmarkers diegenen aan te duiden die het grootste gevaar lopen, en na herstel wijzen nieuwe hoge bloeddruk, afwijkend cholesterol en verhoogde lipoproteïne(a) op een aanhoudende kwetsbaarheid. De auteurs stellen dat ziekenhuizen en klinieken, met name in instellingen met beperkte middelen, routinecontrole van bloeddruk en cholesterol (inclusief lipoproteïne[a] waar mogelijk) bij COVID-19‑overlevenden zouden moeten overwegen, en dat grotere studies nodig zijn om te bevestigen of vroegtijdige behandeling van deze veranderingen toekomstige hartziekten kan voorkomen.
Bronvermelding: Mohamed, F., Gunter, S., Currin, S. et al. Metabolic implications of COVID-19 with a focus on lipid profiles and inflammatory markers. Sci Rep 16, 6217 (2026). https://doi.org/10.1038/s41598-026-37439-5
Trefwoorden: COVID-19 en hartrisico, veranderingen in cholesterol, lipoproteïne(a), ontsteking en immuniteit, herstel na COVID