Clear Sky Science · nl
Expressie van CD38+CD8+ T‑cellen bij hepatitis B‑gerelateerde acute‑on‑chronische leverfalen en de prognostische waarde
Waarom deze leverstudie er toe doet
Chronische hepatitis B komt wereldwijd veel voor en kan jarenlang stilletjes de lever beschadigen. Bij sommige mensen verslechtert deze smeulende ziekte plotseling tot een crisis die acute‑on‑chronic liver failure (ACLF) wordt genoemd, waarbij geelzucht, stollingsproblemen en falen van meerdere organen binnen dagen kunnen optreden. Artsen hebben dringend betere middelen nodig om te bepalen welke patiënten op weg zijn naar herstel en welke een hoog risico op overlijden lopen. Deze studie onderzoekt of een bepaald type immuuncel in het bloed als vroeg waarschuwingssignaal kan dienen.
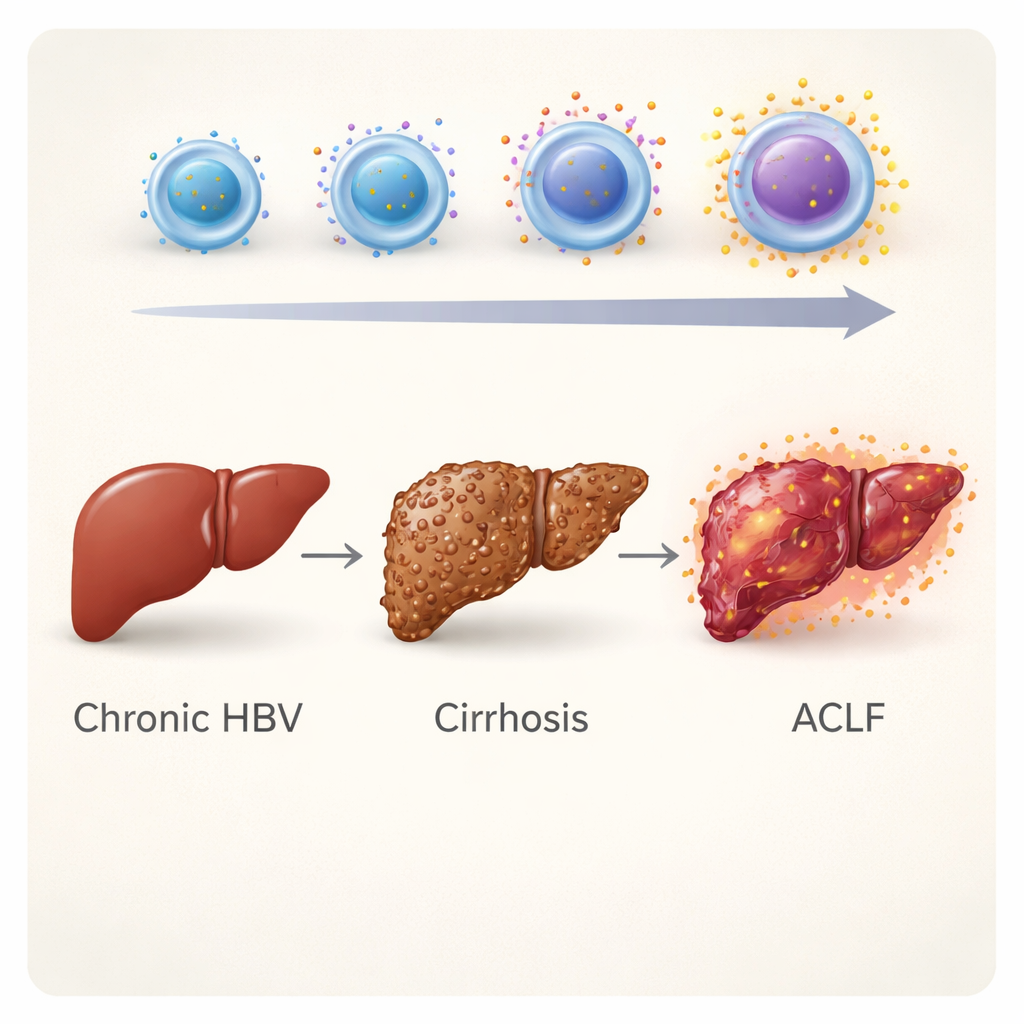
Een nadere blik op een gevaarlijke levercrisis
Acute‑on‑chronic leverfalen (ACLF) treedt op wanneer een reeds beschadigde lever plotseling verslechtert, vaak na een nieuwe trigger zoals een infectie, het stoppen van hepatitis B‑medicatie of overmatig alcoholgebruik. Patiënten kunnen snel vocht in de buik, verwardheid door levergerelateerde hersenschade en ernstige infecties ontwikkelen. Gangbare ziekenhuis scores, zoals de MELD‑ en Child–Pugh‑scores, schatten de ernst van de leverschade in aan de hand van laboratoriumtesten zoals bilirubine en stollingstijd. Deze instrumenten zeggen echter weinig over het gedrag van het immuunsysteem, hoewel immuunoverreactie en uitputting centraal staan in ACLF. De onderzoekers wilden een immuunmarker vinden die deze ontregeling directer volgt.
De immuuncel aanwijzing: CD38 op killer‑T‑cellen
Het team richtte zich op CD8 T‑cellen, soms ‘killer’ T‑cellen genoemd, die normaal helpen bij het opruimen van virusgeïnfecteerde cellen. Ze bestudeerden 180 mensen verdeeld in drie groepen: chronische hepatitis B zonder belangrijke beschadiging, hepatitis B‑gerelateerde cirrose en hepatitis B‑gerelateerde ACLF. Met flowcytometrie, een techniek die cellen in het bloed telt en karakteriseert, maten ze hoeveel van een oppervlaktemolecuul genaamd CD38 aanwezig was op verschillende immuunceltypen. Van alle geteste cellen vielen CD8 T‑cellen met hoge CD38‑expressie op. Deze CD38‑hoog CD8 T‑cellen kwamen veel vaker voor bij patiënten met cirrose en vooral bij degenen met ACLF dan bij mensen met mildere chronische hepatitis B, wat wijst op een verband met gevorderde ziekte.
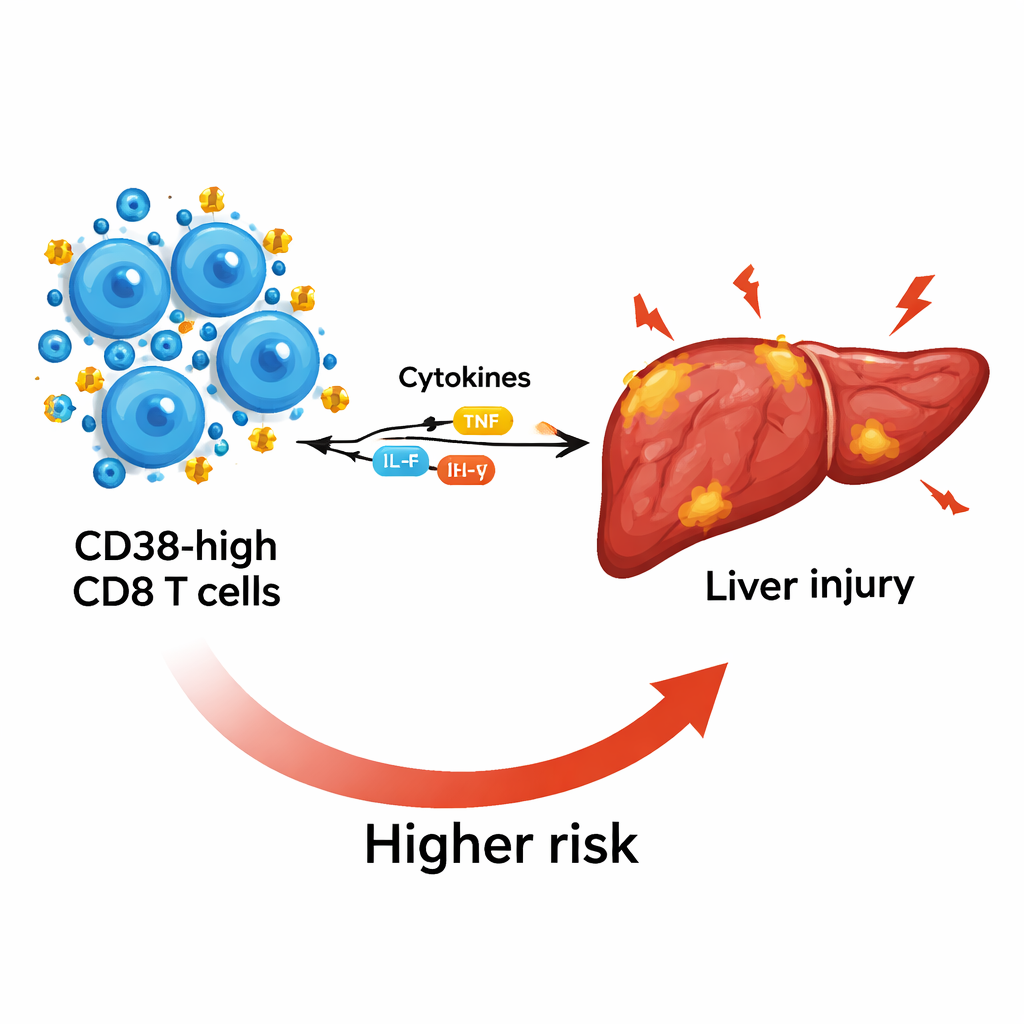
Hoe deze marker ontsteking en leverschade weerspiegelt
Om te begrijpen wat deze cellen mogelijk doen, onderzochten de wetenschappers ontstekingsstoffen, cytokines genaamd, in het bloed. Patiënten met ACLF hadden sterk verhoogde niveaus van zowel ‘pro‑inflammatoire’ cytokines, die weefselschade bevorderen, als ‘anti‑inflammatoire’ cytokines, die afweer kunnen onderdrukken en infecties in de hand werken. Hogere CD38‑niveaus op CD8 T‑cellen gingen samen met hogere concentraties van sleutelcytokines zoals IL‑6 en IL‑10, wat aangeeft dat deze cellen op het snijvlak van schadelijke ontsteking en immuunparalyse zitten. CD38‑niveaus stegen ook parallel aan markers van ernstigere leverschade, waaronder hogere bilirubinewaarden en een ongunstige AST/ALT‑verhouding, en namen toe naarmate het aantal trombocyten—een teken van het resterende leverreservoir—daalde.
Voorspellen wie verbetert en wie verslechtert
De onderzoekers volgden vervolgens een deelgroep van ACLF‑patiënten enkele weken tijdens behandeling. Bij degenen die klinisch verbeterden, daalde CD38 op CD8 T‑cellen gestaag. Daarentegen bleven bij patiënten die verslechterden de CD38‑niveaus hoog of stegen zelfs verder. Mensen die infecties ontwikkelden, een vaak dodelijke complicatie bij ACLF, hadden ook hogere CD38‑waarden dan zij die geen infectie kregen. Toen het team overlevenden en niet‑overlevenden na drie maanden vergeleek, hadden de patiënten die overleden duidelijk hogere CD38‑intensiteit op hun CD8 T‑cellen. Statistische analyses lieten zien dat deze enkele immuunmaat een onafhankelijke voorspeller was van overlijden zowel op 28 dagen als na drie maanden.
Oude en nieuwe instrumenten combineren voor prognose
Aangezien artsen al sterk leunen op de MELD‑score, vroegen de auteurs zich af of het toevoegen van CD38‑informatie de voorspellende kracht kon aanscherpen. Ze ontdekten dat het combineren van het aandeel CD38‑hoog CD8 T‑cellen met de MELD‑score de mogelijkheid om het drie‑maands sterfterisico te voorspellen verbeterde ten opzichte van alleen MELD, en beter presteerde dan een andere veelgebruikte marker, de neutrofiel‑tot‑lymfocyt ratio. Dit suggereert dat een eenvoudige bloedtest voor het immuunsysteem, aangevuld bij bestaande scoresystemen, kan helpen vast te stellen welke hepatitis B‑patiënten met ACLF het meest dringend intensieve zorg, nauwere monitoring of overweging voor levertransplantatie nodig hebben.
Wat dit betekent voor patiënten en zorg
Voor niet‑specialisten is de boodschap dat de studie een veelbelovende “immuunthermometer” heeft blootgelegd voor een levensbedreigende levercrisis. Het meten van CD38 op CD8 T‑cellen lijkt weer te geven hoe ontstoken en uitgeput het immuunsysteem is, hoe beschadigd de lever is geraakt en hoe groot de kans op herstel is. Hoewel grotere onderzoeken nodig zijn voordat dit routine wordt, kan deze marker—en toekomstige behandelingen die dezelfde route mogelijk beïnvloeden—uiteindelijk artsen helpen de zorg te personaliseren en de overleving te verbeteren voor mensen die geconfronteerd worden met het plotselinge falen van de lever door hepatitis B.
Bronvermelding: Li, J., Li, H., Du, S. et al. Expression of CD38+CD8+ T cells in hepatitis B-related acute-on-chronic liver failure and its prognostic value. Sci Rep 16, 6609 (2026). https://doi.org/10.1038/s41598-026-37404-2
Trefwoorden: hepatitis B, acute‑on‑chronic leverfalen, immuunbiomarker, CD8 T‑cellen, leverprognose