Clear Sky Science · nl
Kosten van de ziekte door Mycoplasma genitalium in Australië: een incidentiegerichte benadering met resistentie-gestuurde therapie
Waarom deze verborgen infectie ertoe doet
De meeste mensen hebben nog nooit gehoord van Mycoplasma genitalium, een minuscuul bacterie dat via seks wordt overgedragen en vaak geen klachten geeft. Toch kan het onopgemerkt het voortplantingsstelsel ontsteken, bijdragen aan bekkenontstekingsziekten bij vrouwen en wordt het steeds moeilijker te behandelen door toenemende antibioticaresistentie. Deze studie stelt een eenvoudige maar belangrijke vraag voor Australië: welke behandelaanpak werkt niet alleen beter wanneer iemand deze infectie krijgt, maar kost het gezondheidsstelsel ook minder?
Een stille kiem met toenemende impact
Mycoplasma genitalium is een seksueel overdraagbare infectie die de urethra, de cervix en soms het rectum kan infecteren. Omdat mensen vaak geen klachten voelen, blijven veel infecties onopgemerkt. In tegenstelling tot sommige andere SOA’s wordt het niet routinematig gemeld bij nationale surveillancesystemen, waardoor het werkelijke aantal infecties in Australië onzeker is. Wel bekend is dat de bacterie geassocieerd is met pijnlijke aandoeningen zoals urethritis bij mannen en cervicitis, bekkenontstekingsziekte en mogelijk langdurige bekkenpijn bij vrouwen. Deze complicaties kunnen kliniekbezoeken, antibiotica en soms ziekenhuisopnames vereisen, die zowel financieel als persoonlijk een tol vragen.
Antibioticaresistentie verandert het spel
Jarenlang gebruikten artsen vaak een eenmalige dosis azithromycine om Mycoplasma genitalium te behandelen. Het micro-organisme heeft zich echter aangepast. In Australië en veel van de Westelijke Stille Oceaan-regio dragen nu meer dan de helft van de infecties genetische veranderingen die resistentie tegen azithromycine en verwante middelen veroorzaken. Daardoor blijven mensen vaker geïnfecteerd na standaardbehandeling, hebben ze extra bezoeken en sterkere antibiotica nodig en kunnen ze de infectie aan anderen blijven overdragen. Deze trend dwingt clinici en gezondheidsplanners om de voordelen van nieuwere, meer op maat gemaakte behandelstrategieën af te wegen tegen de hogere initiële kosten.
Twee wegen naar zorg: giswerk versus gerichte behandeling
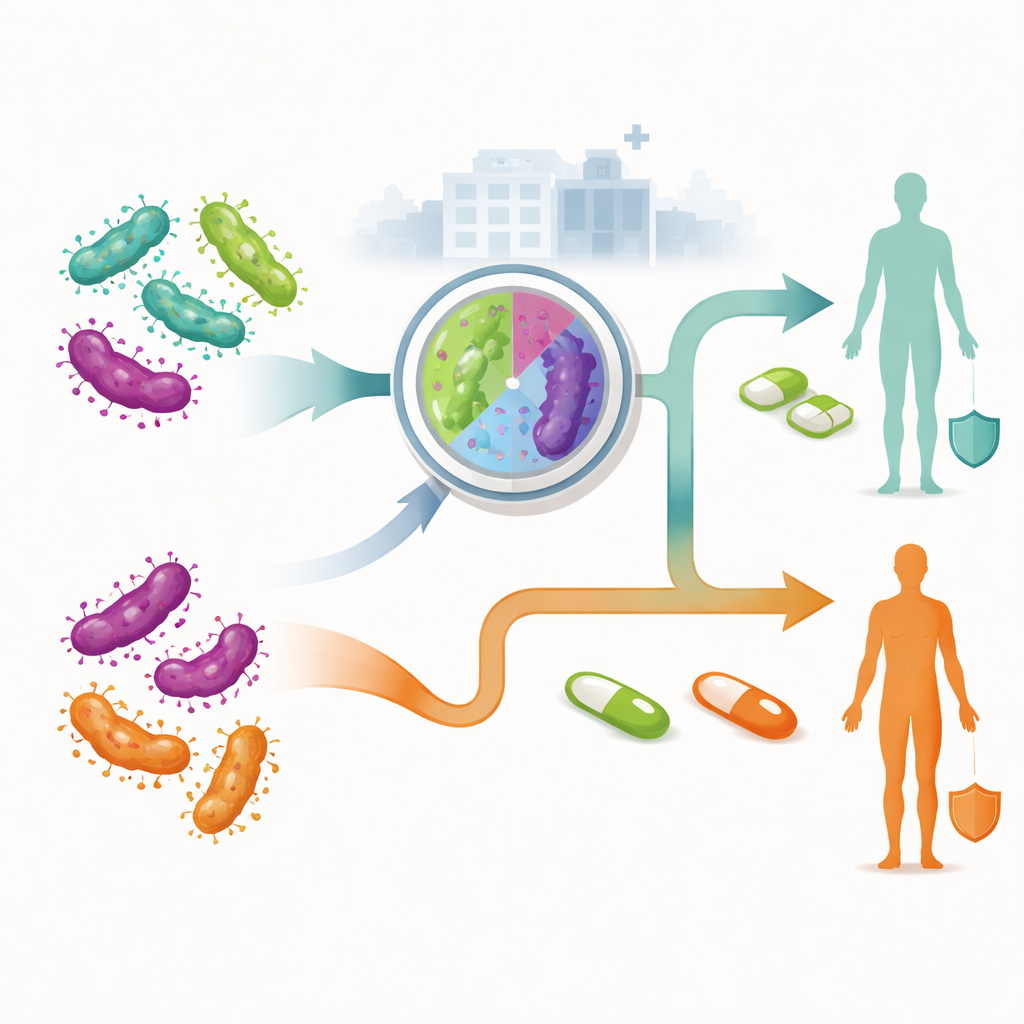
De onderzoekers vergeleken twee brede strategieën voor de behandeling van recent gediagnosticeerde infecties bij volwassenen die Australische zorginstellingen bezoeken. In de traditionele, niet-gestuurde aanpak krijgt iedereen dezelfde eerste antibioticakuur zonder te weten of hun stam resistent is. Alleen bij falende behandeling stappen ze over op second- of derdelijns middelen. Bij de resistentie-gestuurde aanpak controleert een laboratoriumtest bij de diagnose of de kiem waarschijnlijk resistent is tegen macrolide-antibiotica. Mensen met gevoelige infecties starten met één combinatie van medicijnen, terwijl degenen met resistente infecties een ander regime krijgen dat ineffectieve middelen vermijdt. Het team gebruikte een beslissingsboommodel om elke mogelijke route die een patiënt kan volgen in kaart te brengen, inclusief of ze behandeling accepteren, terugkomen voor controle op genezing, verdere therapie nodig hebben of — bij vrouwen — bekkenontsteking en chronische bekkenpijn ontwikkelen.
De kosten achter elke keuze optellen
Om de kosten van een enkele infectie van diagnose tot herstel te schatten, telde de studie directe medische uitgaven: kliniekbezoeken, laboratoriumtests, medicijnkosten en ziekenhuiszorg voor complicaties. Prijzen waren gebaseerd op Australische overheids-tarieflijsten, ziekenhuiskostgegevens en marktprijzen per 2025. Het model werd afzonderlijk uitgevoerd voor drie groepen: niet-zwangere vrouwen, mannen die seks hebben met mannen, en mannen die seks hebben met vrouwen, omdat hun resistentiepercentages en behandelsucces verschillen. De onderzoekers testten ook hoe gevoelig hun resultaten waren voor onzekerheden, zoals hoe vaak resistentie voorkomt, hoe waarschijnlijk het is dat mensen terugkomen voor vervolg en hoe vaak complicaties optreden.
Minder complicaties en lagere rekeningen
In alle drie de groepen bleek resistentie-gestuurde zorg uiteindelijk goedkoper, ook al waren sommige van de voorgeschreven medicijnen duurder per recept. Voor vrouwen was de verwachte totale kost per infectie ongeveer 34 Australische dollar lager met gerichte therapie dan met de traditionele aanpak. Mannen die seks hebben met mannen zagen een besparing van ongeveer 39 dollar per persoon, en mannen die seks hebben met vrouwen ongeveer 23 dollar. Gerichte behandeling leverde hogere genezingspercentages bij de eerste poging op, wat resulteerde in minder herhaalbezoeken, minder antibioticakuren en — bij vrouwen — minder gevallen van bekkenontsteking en chronische bekkenpijn. Gevoeligheidstesten toonden aan dat hoewel bepaalde factoren, zoals de prijs van eerstelijnsmedicatie en hoe vaak resistentie voorkomt, de omvang van de besparingen beïnvloedden, ze de hoofdconclusie niet omver wierpen: gerichte therapie bleef de goedkopere optie.
Wat dit betekent voor patiënten en zorgverleners
Kort gezegd helpt het testen van Mycoplasma genitalium op resistentie voordat antibiotica worden gekozen artsen het juiste middel bij de juiste patiënt te laten passen, infecties betrouwbaarder uit te roeien en op de lange termijn geld te besparen voor het gezondheidsstelsel. In een wereld waarin antibioticaresistentie gestaag toeneemt, helpt deze aanpak ook de verspreiding van moeilijk te behandelen stammen te vertragen door middelen te vermijden die niet meer werken. Voor patiënten vertaalt zich dat in minder kliniekbezoeken, kortere ziekteperiodes en een kleinere kans op ernstige complicaties — voordelen die verder reiken dan alleen de boekhouding.
Bronvermelding: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Trefwoorden: Mycoplasma genitalium, antibioticaresistentie, seksueel overdraagbare infectie, gezondheidszorgkosten, resistentie-gestuurde therapie