Clear Sky Science · nl
Prestaties in de praktijk van het AI-diagnosesysteem IDx-DR bij de detectie van diabetische retinopathie en de belangrijkste verstorende factoren
Waarom deze nieuwe oogtest ertoe doet
Voor mensen met diabetes kan gezichtsverlies door oogschade sluipend en blijvend optreden. Regelmatige oogcontroles voorkomen veel gevallen van blindheid, maar er zijn niet genoeg oogartsen om iedereen zo vaak te onderzoeken als nodig is. Deze studie onderzocht een volledig geautomatiseerd systeem met kunstmatige intelligentie (AI), genaamd IDx-DR, om te zien hoe goed het in alledaagse klinische praktijk diabetische oogaandoeningen kan opsporen en welke reële obstakels er nog bestaan.
Een groeiende behoefte aan snelle oogcontroles
Diabetes neemt wereldwijd toe, en ongeveer één op de drie mensen met diabetes krijgt schade aan het lichtgevoelige weefsel achter in het oog, een aandoening die bekendstaat als diabetische retinopathie. Vroegtijdig ontdekt kan deze schade worden behandeld om het risico op blindheid sterk te verminderen. De uitdaging is dat het screenen van miljoenen mensen tijd, training en dure apparatuur vereist. IDx-DR wil deze last verlichten: verpleegkundigen of getrainde assistenten maken foto’s van het netvlies met een speciale camera, en de beelden worden naar cloud-gebaseerde software gestuurd die automatisch het oog classificeert als geen, mild, matig of ernstig aangedaan, zonder dat er een oogarts ter plaatse is.
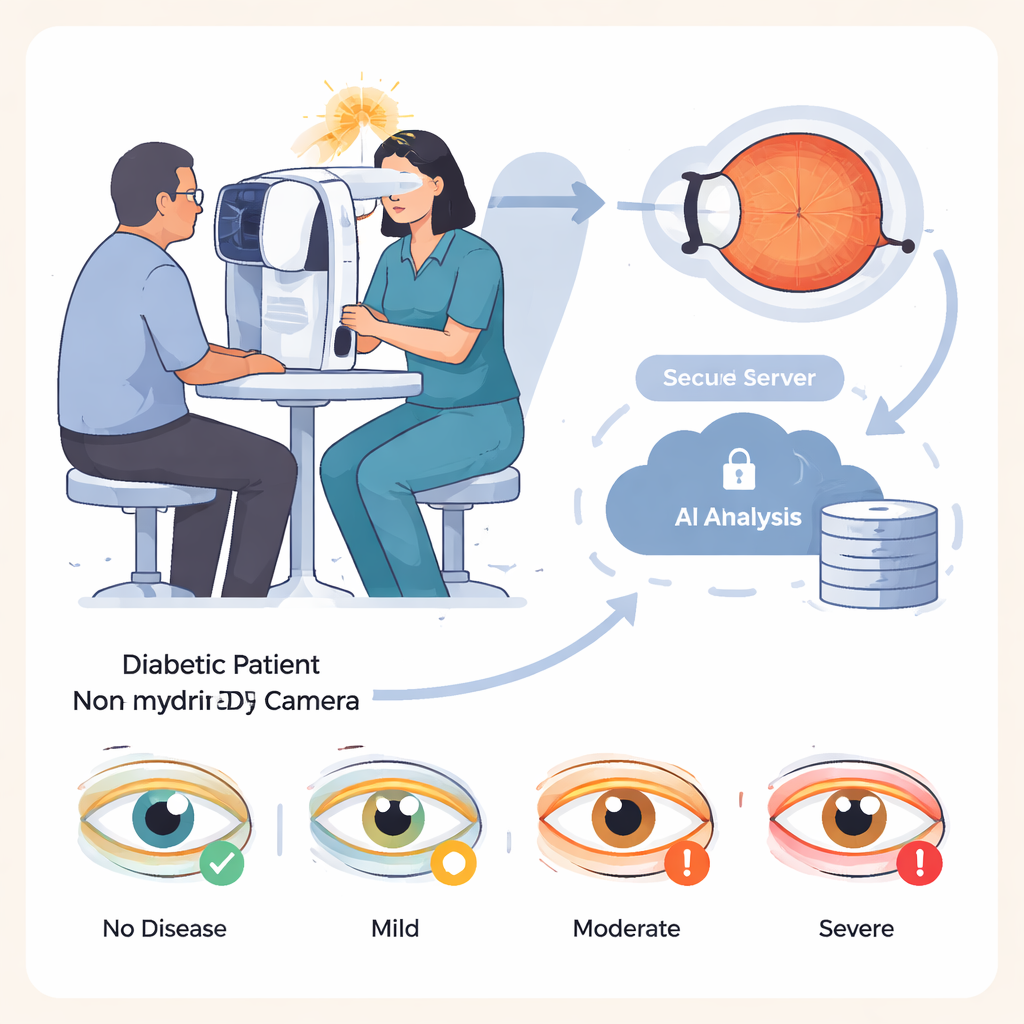
Het AI-systeem op de proef stellen
De onderzoekers evalueerden IDx-DR bij 875 patiënten met diabetes die werden behandeld in een gespecialiseerd ziekenhuis in Duitsland. De groep was breed en omvatte kinderen vanaf 8 jaar tot volwassenen van 92 jaar, en beide hoofdtypen diabetes. Voor elke persoon maakten assistenten vier netvliesfoto’s in een verduisterde ruimte, zonder oogdruppels te gebruiken om de pupil te verwijden, om een typische screening in de eerstelijnszorg na te bootsen. Het AI-systeem analyseerde deze beelden en leverde één diagnose per patiënt op, gebaseerd op het ernstiger aangedane oog. Alle patiënten kregen daarnaast een volledig oogonderzoek door ervaren oogartsen met pupilverwijdende druppels, dat als gouden standaard diende, en de opgeslagen foto’s werden later beoordeeld door oogartsen die de AI-resultaten niet kenden.
Hoe goed herkende de AI ziekte?
Wanneer foto’s van goede kwaliteit beschikbaar waren, presteerde de AI bijzonder goed voor de gevaarlijkste gevallen. Voor ernstige diabetische oogaandoeningen was de sensitiviteit — het aandeel daadwerkelijk aangedane patiënten dat correct werd herkend — ongeveer 94%, en de specificiteit — hoe vaak het correct geruststelde bij afwezigheid van ernstige ziekte — ongeveer 90%. Bij meer dan de helft van de patiënten met analyseerbare beelden kwam de vierdelige beoordeling van de AI precies overeen met het gedilateerde oogonderzoek van de artsen. Wanneer er verschil was, was de AI geneigd voorzichtig te zijn: het labelde ziekte vaker ernstiger dan deze werkelijk was, dan dat het ernstige problemen miste. Het onderschatten van de ernst, wat noodzakelijke behandeling zou kunnen vertragen, trad op bij minder dan 5% van de patiënten met bruikbare beelden, en zeer zelden bij degenen met werkelijk ernstige ziekte.
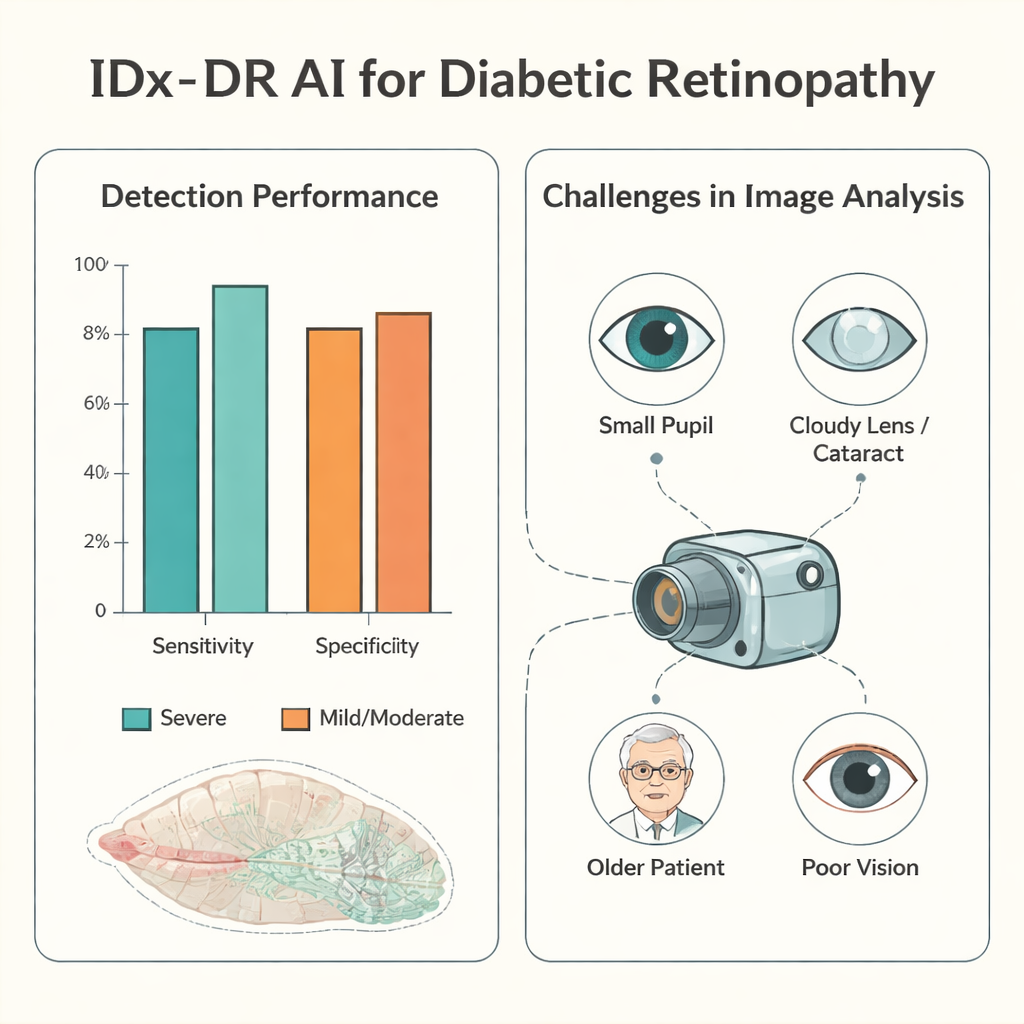
De verborgen hindernissen: bruikbare foto’s maken
Het belangrijkste zwakke punt was niet de besluitvorming van de AI maar de praktische haalbaarheid van het verkrijgen van beelden die het kon interpreteren. Bij ongeveer één op de tien patiënten kon het personeel helemaal geen netvliesfoto maken, en bij ongeveer één op de vier oordeelde de AI dat de beelden te slecht waren om te analyseren. De studie onderzocht waarom. Kleine pupillen waren een belangrijke factor: patiënten met nauwe pupillen onder 3 millimeter hadden veel minder bruikbare beelden. Oudere leeftijd, troebele ooglenzen (staar), bestaande diabetische zwelling van het netvlies en een lage gezichtsscherpte bemoeilijkten ook fotografie en analyse. Zelfs de persoon die de foto’s maakte deed ertoe. Met training en ervaring daalde het percentage onbruikbare beelden sterk en de benodigde tijd per patiënt nam af, maar na een lange onderbreking in de praktijk verslechterde de prestaties weer.
Wat dit betekent voor toekomstige oogzorg
Voor niet‑specialisten is de hoofdboodschap dat autonome AI veilig kan helpen mensen met gevorderde diabetische oogschade te identificeren, vooral waar oogartsen schaars zijn. De bruikbaarheid hangt echter sterk af van duidelijke netvliesfoto’s, die moeilijker te verkrijgen zijn bij oudere patiënten, bij mensen met kleine pupillen of staar, of in gehaaste en onderbezette omgevingen. De studie suggereert dat betere cameraprotocols, zorgvuldige training van personeel en mogelijk selectief gebruik van pupilverwijdende druppels de reële impact van het systeem aanzienlijk kunnen verbeteren. Vooralsnog lijkt IDx-DR veelbelovend als triagetool om te bepalen wie het eerst een oogspecialist moet zien, in plaats van als volledige vervanging van het menselijke oogonderzoek.
Bronvermelding: Hunfeld, E., Tayar, A., Paul, S. et al. Real-world performance of the AI diagnostic system IDx-DR in the diagnosis of diabetic retinopathy and its main confounders. Sci Rep 16, 4349 (2026). https://doi.org/10.1038/s41598-026-36970-9
Trefwoorden: diabetische retinopathie, kunstmatige intelligentie, retinafotografie, medische screening, ooggezondheid