Clear Sky Science · nl
Voordeel en risico geassocieerd met toediening van interleukine-6 receptorremmers tijdens ernstig COVID-19: een retrospectieve multicentrische studie
Waarom dit belangrijk is voor patiënten en families
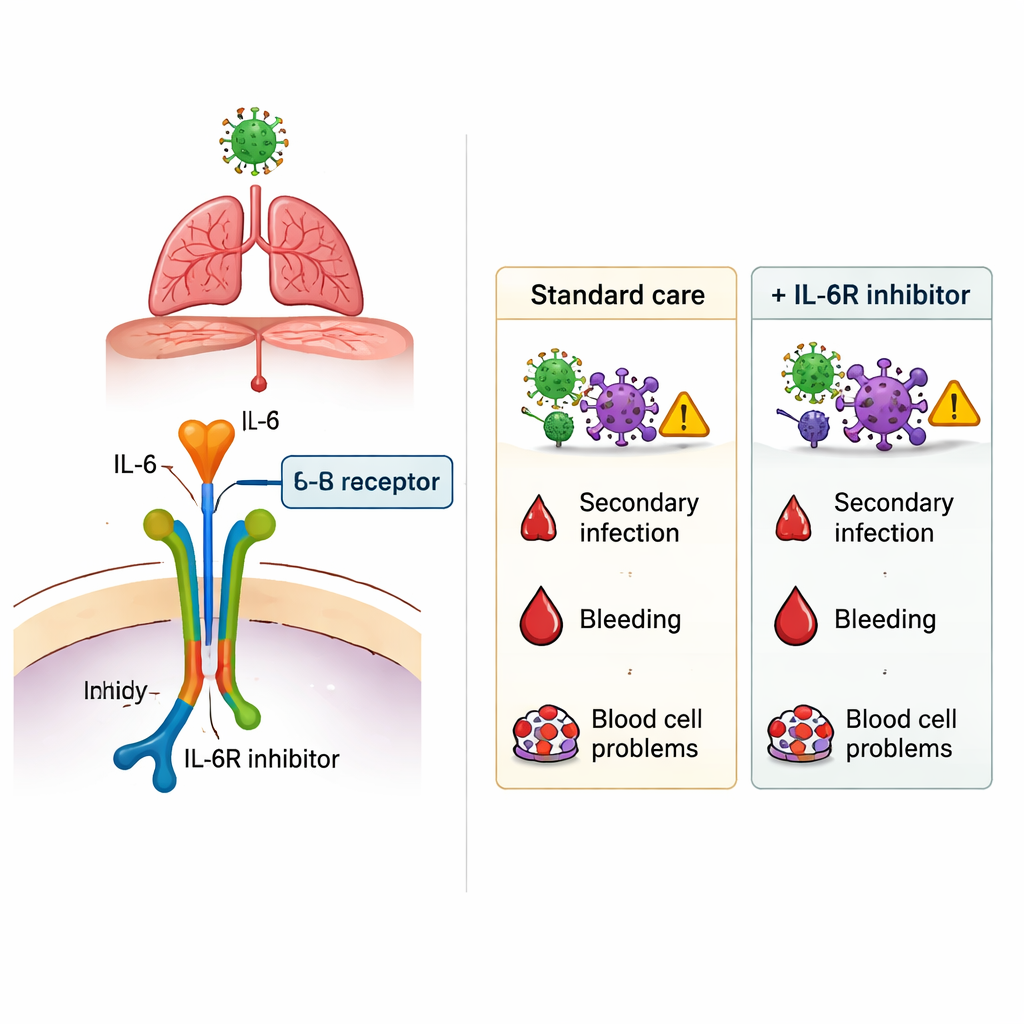
Tijdens de COVID-19-pandemie hadden artsen dringend behandelingen nodig om de ernstigst zieke patiënten te helpen overleven, vooral degenen die moeite hadden met ademhalen. Een veelbelovende optie was een klasse geneesmiddelen die interleukine‑6 (IL‑6), een krachtige boodschapper van ontsteking in het lichaam, blokkeren. Deze medicijnen, zoals tocilizumab en sarilumab, kunnen een overactieve immuunreactie dempen — maar ze kunnen ook de afweer van het lichaam tegen ziekteverwekkers verzwakken. Deze studie stelt een eenvoudige maar cruciale vraag: wanneer deze medicijnen in echte ziekenhuizen bij ernstig COVID-19 zijn gebruikt, helpen ze dan meer dan ze schaden?
Hoe de studie was opgezet
Onderzoekers in Parijs bestudeerden achteraf de medische dossiers van 2.587 volwassenen die tussen maart 2020 en december 2021 waren opgenomen met ernstig of kritiek COVID‑19. Sommige patiënten verbleven alleen op reguliere verpleegafdelingen, terwijl anderen naar de intensivecareafdeling (IC) moesten vanwege orgaanfalen of de noodzaak van beademing. Binnen deze groepen kreeg een minderheid — 224 personen, ongeveer 9% — ten minste één dosis van een IL‑6-receptorremmer (IL‑6Ri), voornamelijk tocilizumab en minder vaak sarilumab. Het team vergeleek patiënten die deze geneesmiddelen wel en niet kregen, met aandacht voor ernstige bijwerkingen zoals in het ziekenhuis verworven infecties, bloedingen in het maagdarmkanaal en bloedcelproblemen zoals lage bloedplaatjes of witte bloedcellen.
Wat er gebeurde met patiënten op de verpleegafdeling
Van de 1.603 patiënten die op verpleegafdelingen verbleven, waren degenen die met IL‑6Ri werden behandeld doorgaans zieker: zij hadden vaker behoefte aan hoogstroomzuurstof, verbleven langer in het ziekenhuis en kregen vaker andere behandelingen zoals corticosteroïden en bloedverdunners. In deze groep was het risico om in het ziekenhuis te overlijden hoger bij patiënten die IL‑6Ri kregen (ongeveer 19%) vergeleken met degenen die ze niet kregen (ongeveer 10%). Tegelijkertijd was de ligduur langer — gemiddeld 10 dagen versus 7 dagen. Hoewel deze verschillen deels kunnen weerspiegelen dat artsen IL‑6Ri reserveerden voor de meest kwetsbare patiënten, roepen ze twijfel op of de geneesmiddelen buiten de IC duidelijk de uitkomst verbeteren.
Wat er gebeurde op de intensivecare
Bij de 984 patiënten die intensivecarezorg nodig hadden, zagen de behandelpatronen er iets anders uit. Hier kregen 133 patiënten een IL‑6Ri. Zowel behandelde als niet-behandelde IC-patiënten hadden hoge percentages geavanceerde ondersteuning nodig, zoals mechanische ventilatie, buikligging en soms extracorporele membraanoxygenatie (ECMO), een vorm van hart-longbypass. In deze zwaarder zieke groep waren de ziekenhuissterftecijfers vergelijkbaar, ongeacht of patiënten IL‑6Ri kregen — ongeveer één op de vier stierf in beide groepen. De verblijfsduur op de IC en de totale opnameduur waren ook min of meer gelijk. Met andere woorden: in deze realistische IC-populatie verbeterde het blokkeren van IL‑6 de overleving niet duidelijk, maar het verslechterde die ook niet.
Het belangrijkste risico: meer infecties
De meest opvallende bevinding kwam naar voren toen de onderzoekers keken naar nieuwe infecties die zich tijdens het ziekenhuisverblijf ontwikkelden, zoals ventilatorgeassocieerde pneumonie, urineweginfecties, bloedbaaninfecties en andere in het ziekenhuis verworven aandoeningen. Over de hele populatie hadden patiënten die een IL‑6Ri ontvingen meer secundaire infecties dan degenen die dat niet deden. Na nauwkeurige correctie voor leeftijd, gewicht, bestaande aandoeningen en ernst van de ziekte bleef het gebruik van IL‑6Ri verband houden met een hoger infectierisico — ruwweg een relatieve toename van 40% tot 100%, afhankelijk van de analysemethode. Dit extra risico beperkte zich niet tot één type verwekker of infectieplaats. Daarentegen deden ernstige bloedingen in maag of darmen en bloedcelcomplicaties zich in vergelijkbare mate voor met of zonder IL‑6Ri-behandeling, wat suggereert dat deze gevreesde bijwerkingen in deze setting niet opvallend werden versterkt door de geneesmiddelen.
Wat dit betekent voor de toekomst
Voor niet-specialisten is de kernboodschap dat medicijnen zoals tocilizumab en sarilumab de loop van ernstig COVID‑19 bescheiden kunnen veranderen, maar niet zonder nadelen. In deze grote Franse studie hing hun gebruik samen met een grotere kans op in het ziekenhuis verworven infecties, terwijl de overleving bij de ziekste IC-patiënten niet duidelijk verbeterde en patiënten op de verpleegafdeling die ze kregen juist vaker stierven. De studie bewijst niet dat IL‑6-remmers deze uitkomsten rechtstreeks veroorzaakten — artsen hebben ze mogelijk gekozen voor patiënten die al het grootste risico liepen — maar ze onderstreept de noodzaak van zorgvuldige individuele afwegingen. Bij het overwegen van IL‑6-blokkerende middelen moeten clinici het potentiële voordeel van het remmen van gevaarlijke ontsteking afwegen tegen de reële mogelijkheid om nieuwe infecties uit te lokken, vooral bij kwetsbare patiënten.
Bronvermelding: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Trefwoorden: COVID-19, interleukine-6 remmer, tocilizumab, secundaire infecties, intensive care