Clear Sky Science · nl
Serum Mac-2-bindend eiwit glycosyleringsisomeer bij het voorspellen van het optreden van hepatocellulair carcinoom bij patiënten met direct-werkende antivirale middelen-geïnduceerde HCV-genezing
Waarom dit onderzoek voor u van belang is
Moderne geneesmiddelen kunnen het hepatitis C-virus (HCV) tegenwoordig bij de meeste mensen genezen, maar sommige voormalig patiënten ontwikkelen jaren later toch leverkanker. Artsen hebben betere middelen nodig om te bepalen wie een aanhoudend hoog risico loopt, zodat deze personen nauwkeuriger gevolgd kunnen worden. Deze studie onderzocht of een bloedmarker genaamd Mac‑2-bindend eiwit glycosyleringsisomeer (M2BPGi) kan helpen voorspellen wat de kans is op het ontwikkelen van hepatocellulair carcinoom, de meest voorkomende vorm van leverkanker, na een succesvolle hepatitis C-genezing.
Een aanhoudend kankerrisico na genezing
Hepatitis C treft tientallen miljoenen mensen wereldwijd en kan de lever jarenlang op stille wijze littekenweefsel laten vormen. Nieuwe direct‑werkende antivirale middelen (DAA's) genezen de infectie bij meer dan 95% van de behandelde patiënten, waardoor leverschade sterk afneemt. Toch kunnen mensen met eerdere gevorderde littekenvorming nog steeds leverkanker krijgen nadat het virus is verdwenen. Huidige screeningsmethoden, zoals echografie en alfa‑foetoproteïne-bloedtests, missen een aanzienlijk deel van vroege tumoren. Dit maakt de behoefte aan eenvoudige bloedtesten dringend die patiënten in laag- en hoogrisicogroepen kunnen indelen en kunnen aangeven hoe intensief ieder persoon gevolgd moet worden.
Een bloedsignaal van leverschade
M2BPGi is een gemodificeerde vorm van een van nature voorkomend eiwit dat stijgt wanneer de lever ontstoken is en littekens vormt. In tegenstelling tot een biopsie kan het worden gemeten in een routinematig bloedmonster. Vroege studies in Japan suggereerden dat hogere M2BPGi‑waarden samenhangen met leverkanker bij mensen met hepatitis C, maar het was onduidelijk of dezelfde afkapwaarden ook zouden werken in andere populaties en bij patiënten die met moderne DAA-middelen werden behandeld. Om dit te onderzoeken volgden onderzoekers in Taiwan 704 volwassenen met chronische hepatitis C die met DAA's werden behandeld en succesvol het virus uitwisten. Bij iedereen werd M2BPGi net voor de behandeling en opnieuw 12 weken na het beëindigen van de therapie gemeten, het standaard tijdstip om genezing te bevestigen.
Patiënten lange tijd gevolgd
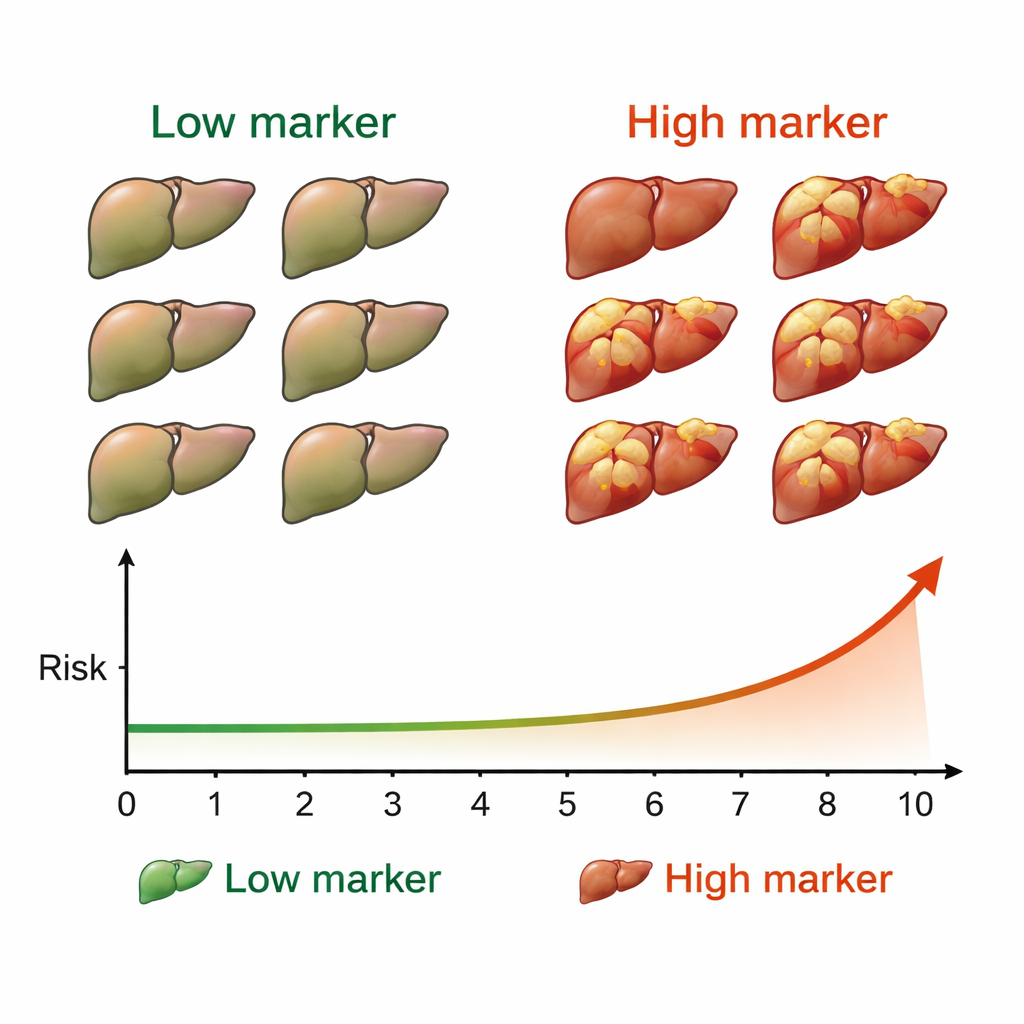
Na genezing werden de patiënten elke zes maanden gecontroleerd met echografie en standaardbloedtests om naar nieuwe levertumoren te zoeken. Over een mediaan opvolgduur van viereneenhalf jaar ontwikkelden 50 mensen—ongeveer 7% van de groep—leverkanker. Toen het team de kankergevallen vergeleek met M2BPGi-waarden, kwam een duidelijk patroon naar voren. Patiënten met een M2BPGi van ten minste 4,0 eenheden vóór de behandeling kregen veel vaker kanker dan degenen onder die waarde. Het verschil was opvallend: hun cumulatieve kans op kanker over 10 jaar naderde 53%, versus veel lagere percentages in de laag‑marker groep. Een tweede drempelwaarde, 2,0 eenheden gemeten na genezing, deelde patiënten ook in hoge‑ en lage‑risicogroepen over het volgende decennium.
Risicopatronen in de tijd
Vervolgens combineerden de onderzoekers beide tijdstippen om te zien hoe veranderingen in de marker samenhingen met het risico. Ze verdeelden patiënten in vier categorieën op basis van of M2BPGi vóór de behandeling boven of onder 4,0 lag en ná genezing boven of onder 2,0. Mensen met lage waarden op beide momenten hadden het laagste risico. Degenen met hoge waarden zowel vóór als na de behandeling hadden verreweg de hoogste kans op het ontwikkelen van leverkanker. Patiënten die van hoog naar laag gingen, of van laag naar hoog, zaten er tussenin. Zelfs na correctie voor leeftijd, geslacht, echografie‑gebaseerde maat van leverstijfheid, leverenzymtesten en alfa‑foetoproteïne bleef M2BPGi een onafhankelijke voorspeller van wie later kanker zou ontwikkelen.
Wat dit betekent voor patiënten en artsen
Voor patiënten die van hepatitis C zijn genezen suggereren deze bevindingen dat een eenvoudige bloedtest kan helpen verduidelijken hoe bezorgd zij en hun artsen moeten zijn over toekomstige leverkanker. Hoge M2BPGi‑waarden—vooral als ze zowel vóór als ná de behandeling hoog blijven—geven aan dat de lever nog steeds een aanzienlijk risico draagt en dat nauwe, langdurige kankersurveillance essentieel is. Omgekeerd kunnen consequent lage waarden sommige patiënten geruststellen dat hun risico relatief klein is, ook al blijven regelmatige controles aan te raden. In eenvoudige bewoordingen werkt M2BPGi als een vroeg waarschuwingslampje voor leverkanker na genezing van hepatitis C en biedt het een praktische manier om de meest intensieve follow‑up te richten op degenen die het het meest nodig hebben.
Bronvermelding: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
Trefwoorden: hepatitis C, leverkanker, bloedbiomarker, risicovoorspelling, M2BPGi