Clear Sky Science · nl
Associatie tussen een gestructureerd trainingsprogramma en zelfgerapporteerde klinische inertie bij de behandeling van type 2 diabetes in de eerstelijnszorg
Waarom deze studie van belang is voor alledaagse gezondheid
Type 2 diabetes is geen zeldzame of verre ziekte meer — het treft honderden miljoenen mensen wereldwijd en komt vooral veel voor in Turkije. Veel patiënten wendden zich aanvankelijk tot hun lokale huisarts, niet tot een ziekenhuisarts, voor de behandeling van hun bloedsuiker. Deze studie stelt een eenvoudige maar belangrijke vraag: als we huisartsen een gerichte, praktische diabetesopleiding geven, veranderen zij dan hoe ze zeggen dat ze hun patiënten zouden behandelen en doorverwijzen, op manieren die kunnen helpen complicaties eerder te voorkomen?
Huisartsen trainen om het voortouw te nemen
Onderzoekers in Adana, een grote stad in het zuiden van Turkije, onderzochten een programma genaamd “Diabetes 01”, georganiseerd door de Turkish Diabetes Foundation. Gedurende zes maanden woonden 118 vrijwillige huisartsen maandelijkse sessies bij onder leiding van diabetespecialisten. Deze sessies combineerden korte lezingen met casusbesprekingen uit de praktijk en online consultaties, allemaal met als doel artsen zelfverzekerder te maken in het beheren van type 2 diabetes in hun eigen praktijk in plaats van patiënten direct naar ziekenhuiszorg te verwijzen. Om het effect te beoordelen vergeleken de onderzoekers deze getrainde artsen later met 516 collega’s in dezelfde regio die niet aan het programma deelnamen.
Een vragenlijst die keuzes uit de praktijk weerspiegelt
In plaats van patiënten direct te volgen, gebruikte het team een gedetailleerde vragenlijst die alledaagse klinische situaties presenteerde. Artsen werd gevraagd bijvoorbeeld hoe zij een nieuw gediagnosticeerde patiënt zouden behandelen, wanneer zij medicatie zouden starten, wanneer zij de behandeling zouden aanpassen en op welk moment zij iemand zouden doorverwijzen naar een hogere zorginstantie of een ziekenhuis. Een belangrijk maatstaf in deze vragen was HbA1c, een bloedtest die de gemiddelde bloedsuikerspiegel over enkele maanden weerspiegelt. Door de antwoorden van getrainde en niet-getrainde artsen te vergelijken, konden de onderzoekers zien of de cursus gekoppeld was aan actievere, richtlijnconforme beslissingen of aan een neiging om acties uit te stellen — wat experts ‘klinische inertie’ noemen.
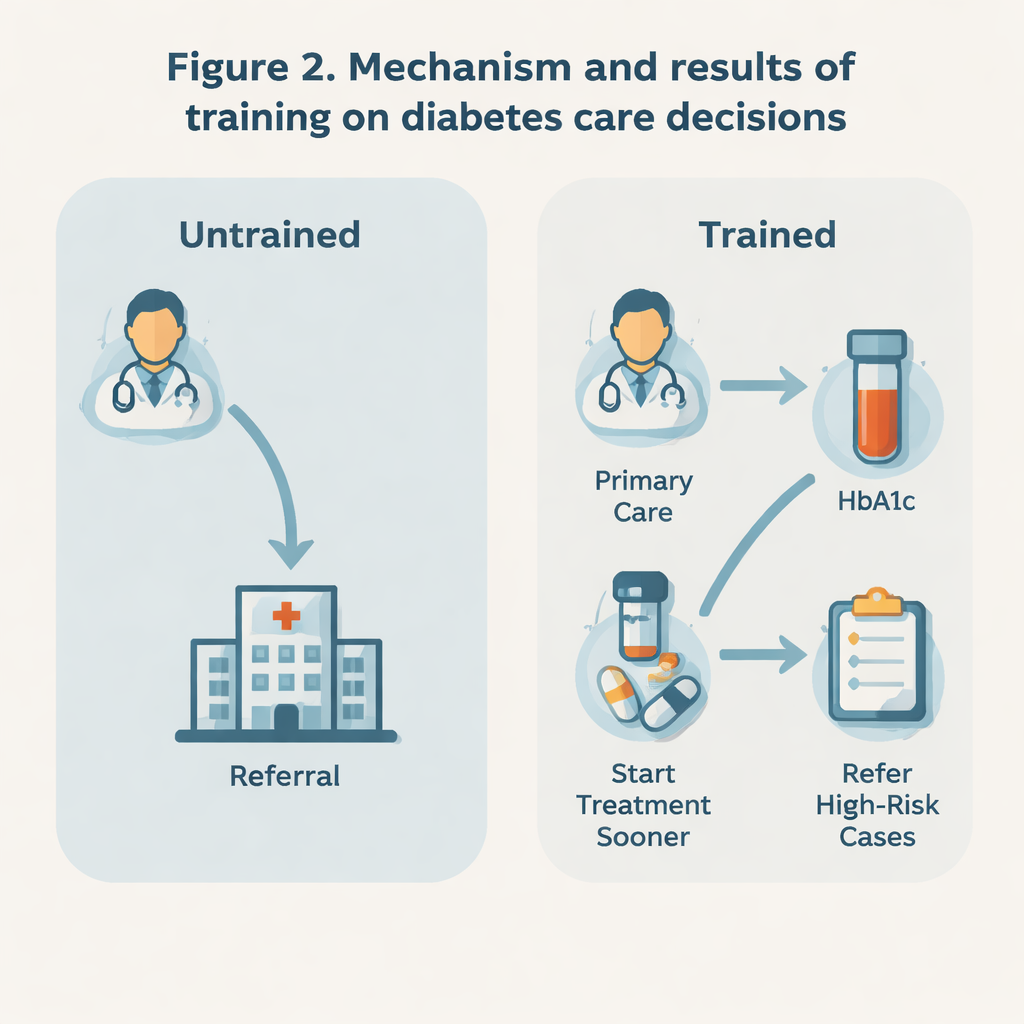
Vroegere actie, minder voortijdige doorverwijzingen
De resultaten suggereren dat training artsen in een actievere richting duwde. Getrainde artsen gaven veel minder vaak aan dat ze een nieuw gediagnosticeerde patiënt direct naar een specialist zouden verwijzen (ongeveer 3% versus 13% bij niet-getrainde artsen). Ze waren ook minder geneigd om patiënten met slechts licht verhoogde HbA1c-waarden te verwijzen en eerder geneigd om dergelijke gevallen zelf in de eerstelijnszorg te proberen te behandelen. Tegelijkertijd, wanneer de HbA1c-waarden zeer hoog waren — wat wijst op groter risico — waren getrainde artsen juist eerder bereid dan hun collega’s om patiënten door te verwijzen naar een hoger niveau van zorg. Dit patroon wijst op een meer selectieve, op risico gebaseerde benadering: behandel beheersbare gevallen dicht bij huis, maar escaleer snel wanneer waarschuwingssignalen optreden.
Behandeling eerder starten, maar niet overbehandelen
De training leek ook van invloed op wanneer artsen aangaven diabetesmedicatie te zullen starten. Bij patiënten zonder grote gezondheidsproblemen waren getrainde artsen meer geneigd om medicatie te starten zodra de HbA1c boven 6,5% steeg, in plaats van te wachten tot deze boven de 7% kwam. Deze verschuiving naar eerder behandelen is belangrijk omdat strakke bloedsuikercontrole in een vroeg stadium van diabetes is aangetoond dat het op de lange termijn complicaties zoals schade aan ogen, nieren en zenuwen kan verminderen. Toen het echter ging om het verhogen van de dosis of het toevoegen van nieuwe medicijnen later, of het kiezen van exacte streefwaarden voor de bloedsuiker, beantwoordden de twee groepen artsen vrij gelijk. Dat suggereert dat het programma voornamelijk de instappunten in behandeling en doorverwijzing veranderde, in plaats van te streven naar over het geheel genomen agressievere controle.
Belofte, beperkingen en wat het voor patiënten betekent
Net als elke studie heeft ook deze beperkingen. De artsen die aan de cursus deelnamen, kozen daarvoor zelf en waren mogelijk al gemotiveerder. De enquête legde vast wat zij zeiden dat ze zouden doen, niet wat er daadwerkelijk met echte patiënten gebeurde. En de studie vond plaats in één Turkse provincie, dus de patronen zijn mogelijk niet overal hetzelfde. Toch bieden de bevindingen een hoopvol bericht: gestructureerde, casusgebaseerde training voor huisartsen kan gekoppeld zijn aan vroegere behandelbeslissingen en minder onnodige doorverwijzingen, zonder risicovolle vertragingen bij de ernstigste patiënten aan te moedigen. Voor mensen die leven met of risico lopen op type 2 diabetes suggereert dit dat investeren in de opleiding en het vertrouwen van eerstelijnsartsen kan betekenen dat zij tijdige zorg dichter bij huis krijgen en mogelijk complicaties kunnen voorkomen voordat die levensbedreigend worden.
Bronvermelding: Coşkun, Y., Karagün, B. & Bakıner, O. Association between a structured training programme and self-reported clinical inertia in type 2 diabetes management in primary care. Sci Rep 16, 5878 (2026). https://doi.org/10.1038/s41598-026-36726-5
Trefwoorden: type 2 diabetes, eerstelijnszorg, klinische inertie, artsentraining, diabeteseducatie