Clear Sky Science · nl
Vergelijkende prognostische waarde van high-sensitivity cardiale troponine T en NT‑proBNP voor 30‑daagse mortaliteit bij niet‑cardiale kritisch zieke patiënten
Waarom hartbloedtesten er toe doen buiten hartinfarcten
Wanneer mensen op een intensivecareafdeling (IC) belanden, is de directe crisis vaak een longontsteking, sepsis, trauma of grote operatie — niet een klassiek hartinfarct. Toch bepalen artsen routinematig hartgerelateerde bloedwaarden om in te schatten hoe ernstig deze patiënten ziek zijn. Deze studie stelde een praktische vraag met levens-of-dood‑implicaties: wanneer het probleem niet primair het hart is, welke veelgebruikte hartbloedtest geeft het beste aan wie het grootste risico heeft om binnen 30 dagen te overlijden?
Twee signalen van een worstelend hart
De moderne geneeskunde steunt op laboratoriumaanwijzingen genaamd biomarkers — moleculen in het bloed die weergeven wat er in organen gebeurt. De onderzoekers richtten zich op twee veelgebruikte cardiale biomarkers. High‑sensitivity cardiale troponine T (kortweg troponine) stijgt wanneer hartspiercellen beschadigd raken, zelfs licht. NT‑proBNP stijgt daarentegen wanneer de hartwanden worden uitgerekt en onder druk staan, bijvoorbeeld bij vochtretentie. Beide tests worden routinematig aangevraagd op IC’s, zelfs bij patiënten wier voornaamste probleem ademhalingsfalen, infectie of shock is. Omdat deze waarden bij kritisch zieke patiënten vaak stijgen zonder een klassiek hartlijden, was onduidelijk welke test zwaarder weegt bij het voorspellen van overleving.
Hoe de studie werd uitgevoerd
Het team bekeek dossiers van 827 volwassenen die tussen 2021 en 2022 werden opgenomen op een gemengde medische‑chirurgische IC in Kraków, Polen. Ze sloten opzettelijk patiënten uit van wie de hoofdreden voor opname een hartnoodsituatie was, zoals een hartinfarct, acuut hartfalen, een grote longembolie of hartstilstand. Daardoor bleef een groep over die typisch is voor veel IC’s: mensen met ernstige ademhalingsproblemen, verschillende vormen van shock, ernstige infecties en postoperatieve patiënten na grote niet‑cardiale operaties. Troponine en NT‑proBNP werden voor elke patiënt bij het begin van de IC‑opname gemeten met dezelfde laboratoriummethoden. De onderzoekers volgden vervolgens wie 30 dagen later leefde of overleden was, en hielden daarbij ook rekening met leeftijd en een standaardscore genaamd SOFA die samenvat hoe ernstig verschillende organen falen.
Wat de cijfers lieten zien
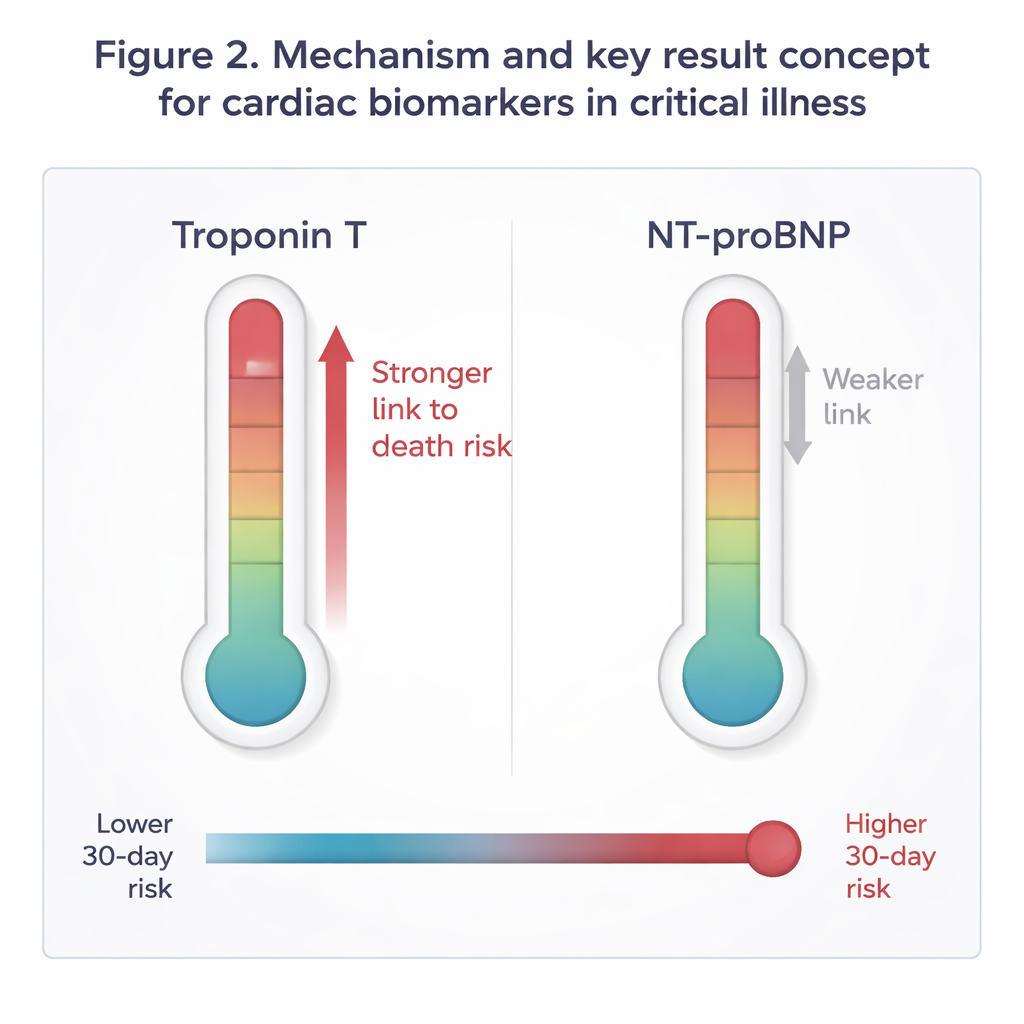
Op het eerste gezicht leken beide biomarkers hoger bij patiënten die overleden: niet‑overlevers hadden ongeveer het dubbele van de mediane waarden van troponine en NT‑proBNP vergeleken met overlevers. De cruciale vraag was echter of deze verschillen nog van belang waren na correctie voor leeftijd en algemene ziektelast. Met statistische modellen die beide biomarkers gelijkwaardig beoordeelden, bleef troponine duidelijk geassocieerd met een hoger sterfterisico, terwijl NT‑proBNP dat niet deed. Patiënten in het hoogste kwartiel van troponinewaarden hadden ongeveer 44% meer kans om binnen 30 dagen te overlijden dan degenen in het laagste kwartiel, zelfs na correctie voor leeftijd en SOFA. Het toevoegen van troponine aan het klinische model maakte de voorspellingen nauwkeuriger, terwijl het toevoegen van NT‑proBNP de prognose niet noemenswaardig verbeterde. Het combineren van beide markers bood geen reëel voordeel boven troponine alleen.
Wat dit betekent voor IC‑zorg
Deze bevindingen suggereren dat, bij kritisch zieke patiënten zonder een primaire cardiale diagnose, subtiele of duidelijke schade aan de hartspier zelf een belangrijker waarschuwingssignaal kan zijn dan de mate van wandspanning of vochtbelasting. Troponine lijkt meerdere schadelijke processen die vaak voorkomen bij kritieke ziekte — lage bloeddruk, slechte zuurstofvoorziening en overweldigende ontsteking — samen te vatten in één risico‑signaal. De studie pleit niet tegen het gebruik van NT‑proBNP; die test blijft waardevol om de vochthuishouding en verborgen hartbelasting te begrijpen. Maar voor het schatten van de kortetermijnoverleving gaf troponine het betrouwbaardere vroege alarm, consistent over medische en chirurgische patiënten en bij patiënten met of zonder sepsis.
Belangrijkste boodschap voor patiënten en familie
Voor families die toekijken hoe een dierbare in de IC om het leven vecht, kunnen lange laboratoriumoverzichten verwarrend zijn. Dit onderzoek biedt een helderder boodschap: wanneer artsen hartbloedtesten uitvoeren bij mensen waarvan de hoofdziekte geen hartinfarct is, is een verhoogde troponinespiegel een sterker teken van gevaar voor de komende maand dan een verhoogd NT‑proBNP. Troponine fungeert als een gevoelige indicator dat het hart beschadigd is geraakt tijdens de algehele stress van kritieke ziekte, en deze patiënten verdienen mogelijk extra nauwlettende monitoring en hartgerichte controles. Hoewel geen enkele test de toekomst met zekerheid kan voorspellen, kan inzicht in welke markers het zwaarst wegen artsen helpen de aandacht te richten waar die het meest nodig is.
Bronvermelding: Świstek, R., Szpunar, W., Droś, J. et al. Comparative prognostic value of high-sensitivity cardiac troponin T and NT-proBNP for 30-day mortality in non-cardiac critically ill patients. Sci Rep 16, 6156 (2026). https://doi.org/10.1038/s41598-026-36605-z
Trefwoorden: kritieke ziekte, intensieve zorg, cardiale biomarkers, troponine, NT‑proBNP