Clear Sky Science · nl
Klinische relevantie van gedeeltelijke HPV-genotypering bij bevolkingsonderzoek naar baarmoederhalskanker
Waarom dit belangrijk is voor de gezondheid van vrouwen
Baarmoederhalskanker is een van de meest te voorkomen vormen van kanker, maar toch krijgen wereldwijd nog steeds duizenden vrouwen jaarlijks de diagnose. Moderne screening steunt steeds meer op testen voor humaan papillomavirus (HPV), het virus dat bijna alle baarmoederhalskankers veroorzaakt. Deze studie uit Finland stelt een praktische vraag met reële gevolgen: als artsen niet alleen algemeen op HPV testen, maar specifiek op de risicovolgste typen — HPV16 en HPV18 — kunnen ze dan beter bepalen welke vrouwen intensiever moeten worden opgevolgd en welke veilig extra onderzoeken kunnen vermijden?
Een nadere blik op HPV-typen
HPV is geen enkel virus maar een grote familie van verwante typen. Een kleine groep, de zogenoemde hoogrisico-HPV’s, wordt in verband gebracht met baarmoederhalskanker. Zelfs binnen deze hoogrisicogroep zijn sommige typen gevaarlijker dan andere. HPV16 en HPV18 staan wereldwijd bekend als de grootste daders. Het nationale screeningsprogramma van Finland gebruikt HPV-testen sinds 2012, maar tot nu toe werden alle hoogrisico-typen gelijk behandeld bij de besluitvorming over vervolgstappen. De auteurs onderzochten of het apart beschouwen van HPV16 en HPV18 ten opzichte van de andere hoogrisico-typen de risicoinschatting kan verscherpen en de triage van vrouwen na een positieve test kan verbeteren.
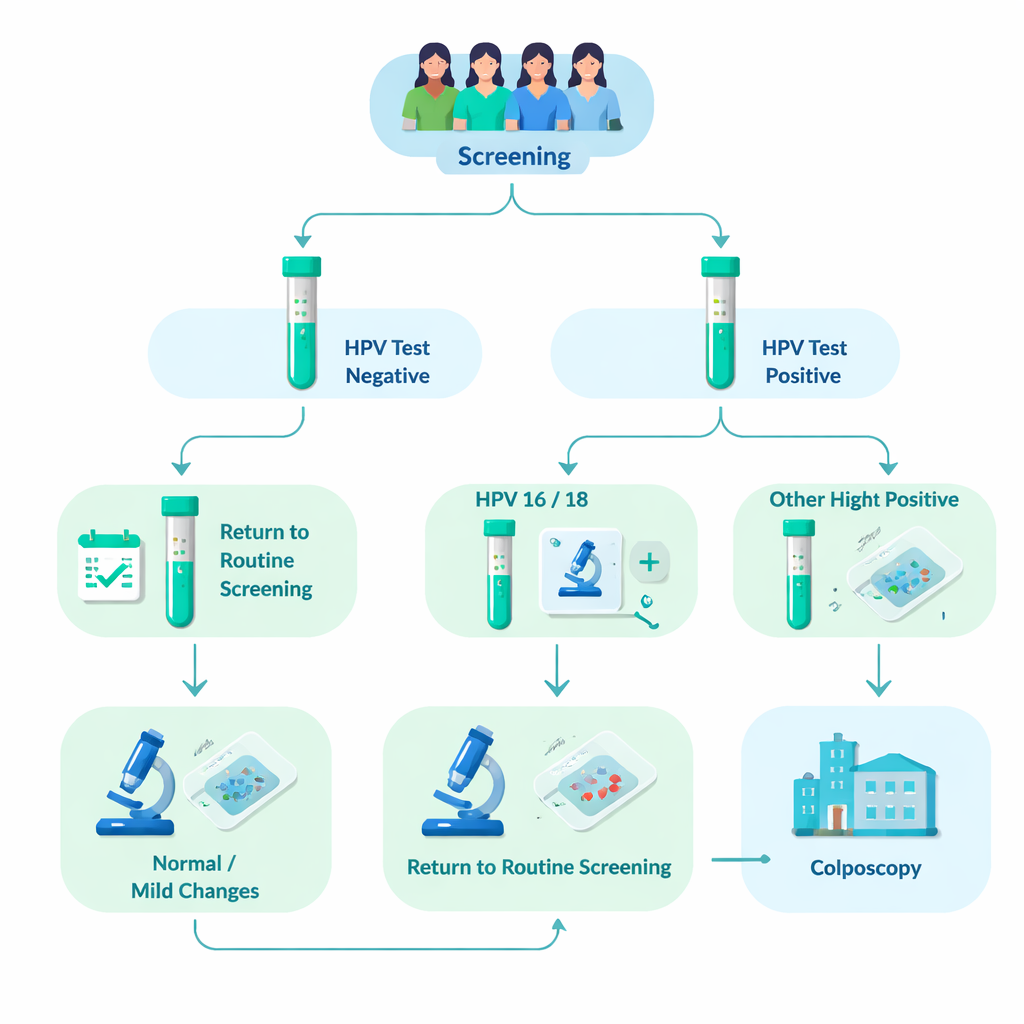
Meer dan 76.000 gescreende vrouwen gevolgd
Het onderzoeksteam analyseerde gegevens van 76.482 vrouwen die tussen 2012 en 2023 deelnamen aan georganiseerd bevolkingsonderzoek in Tampere en nabijgelegen gemeenten. Ongeveer 8% (6031 vrouwen) testte positief op hoogrisico-HPV. Al deze vrouwen kregen aanvullend een microscopisch onderzoek van hun cervicale cellen (cytologie). Vrouwen waarvan het celmateriaal al duidelijke afwijkingen liet zien, werden direct doorgestuurd voor een nader onderzoek genaamd colposcopie, waarbij kleine weefselmonsters (biopten) genomen konden worden. Vrouwen met normale of slechts licht afwijkende cytologie werd gevraagd na 12–24 maanden terug te komen voor een herhaalde HPV-test. Als HPV aanbleef bestaan, werden ook zij doorverwezen naar colposcopie. Dit realistische ontwerp maakte het mogelijk voor de onderzoekers om te zien hoe vaak ernstige weefselveranderingen daadwerkelijk verschenen in elk HPV-genotypegroep gedurende meerdere jaren.
Het risico is niet hetzelfde voor alle hoogrisico-HPV’s
Bij vergelijking van de uitkomsten viel HPV16 duidelijk op. Onder vrouwen die HPV-positief waren, werden ernstige weefselveranderingen — bekend als hooggradige laesies of ernstiger — gevonden bij ongeveer 37% van de HPV16-positieven, 26% van de HPV18-positieven en slechts circa 20% van vrouwen met andere hoogrisico-typen. Het risico was bijzonder hoog bij vrouwen met HPV16 samen met een ander hoogrisico-type. Jongere vrouwen (30–40 jaar) hadden vaker hooggradige bevindingen dan oudere vrouwen, en HPV16 en HPV18 kwamen vaker voor in deze jongere leeftijdsgroepen. Belangrijk is dat zelfs wanneer het initiële celmonster er normaal uitzag, vrouwen met HPV16 of HPV18 nog steeds een veel grotere kans hadden op verborgen hooggradige ziekte dan vrouwen met andere HPV-typen.
Aanhoudende infecties en wat ze betekenen
De studie keek ook naar wat er gebeurde met vrouwen met milde of normale cytologie die terugkeerden voor herhalingstesten. Van degenen die aanvankelijk HPV16 hadden, had ongeveer tweederde bij het follow-upbezoek nog steeds dezelfde infectie — een hogere persistentie dan bij de meeste andere typen. Aanhoudende HPV16- of HPV18-infectie ging vaak vooraf aan hooggradige veranderingen in de cervix. De onderzoekers stelden vervolgens een “wat-als?”-vraag: wat als alle vrouwen met HPV16 of HPV18 en milde cytologie vanaf het begin direct naar colposcopie waren gestuurd? Ze vonden dat dit het aantal colposcopieverwijzingen met ongeveer 7% zou hebben verhoogd, maar dat het in deze cohorte zou hebben geleid tot vroegere detectie van slechts één invasief kankergeval — wat suggereert dat het grootste voordeel zou liggen in het stroomlijnen van de zorg door een extra herhaalde test over te slaan, eerder dan in een grote verandering van kankuitkomsten.

Wat dit betekent voor screeningsprogramma’s
Samenvattend ondersteunen de bevindingen het gebruik van gedeeltelijke HPV-genotypering — het apart zetten van HPV16 en HPV18 ten opzichte van andere hoogrisico-typen — in Finland’s bevolkingsonderzoek naar baarmoederhalskanker. Vrouwen met HPV16 of HPV18 hebben duidelijk een hoger risico en kunnen redelijkerwijs direct naar colposcopie worden verwezen, zelfs wanneer hun celmonster normaal of slechts licht afwijkend lijkt, vooral in jongere leeftijdsgroepen. Dit zou de opvolging vereenvoudigen, het aantal herhaalde testen verminderen en intensievere controles richten op degenen met het grootste risico, met een aanvaardbare bescheiden toename van invasieve onderzoeken. Nu HPV-vaccinatie HPV16 en HPV18 in de populatie blijft doen afnemen, suggereert de studie ook dat toekomstige screening mogelijk meer aandacht aan andere hoogrisico-typen zal moeten besteden. Voor nu biedt gerichte genotypering een praktische manier om bevolkingsonderzoek naar baarmoederhalskanker zowel veiliger als efficiënter te maken.
Bronvermelding: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Trefwoorden: HPV16, bevolkingsonderzoek baarmoederhalskanker, HPV-genotypering, colposcopie, HPV-vaccinatie