Clear Sky Science · nl
Monitoring van patiënt-omgeving voor slimme gezondheidszorg in ziekenhuizen met cooperatieve stroom- en gegevensoverdracht
Waarom het voeden van kleine ziekenhuissensoren ertoe doet
Moderne ziekenhuizen vertrouwen steeds meer op kleine draadloze sensoren om continu de vitale functies van patiënten en de omstandigheden in kamers te volgen. Deze onopvallende apparaten kunnen vroege waarschuwingssignalen detecteren en medewerkers helpen afdelingen comfortabel en veilig te houden. Maar er is een verborgen zwakke schakel: de meeste sensoren draaien op kleine batterijen. Als die batterijen leeg raken, kan monitoring geruisloos uitvallen en kan cruciale gezondheidsinformatie verloren gaan. Dit artikel onderzoekt hoe zulke sensoren betrouwbaar kunnen blijven werken door ze via de lucht van stroom te voorzien en hun gegevensoverdracht efficiënter te maken.
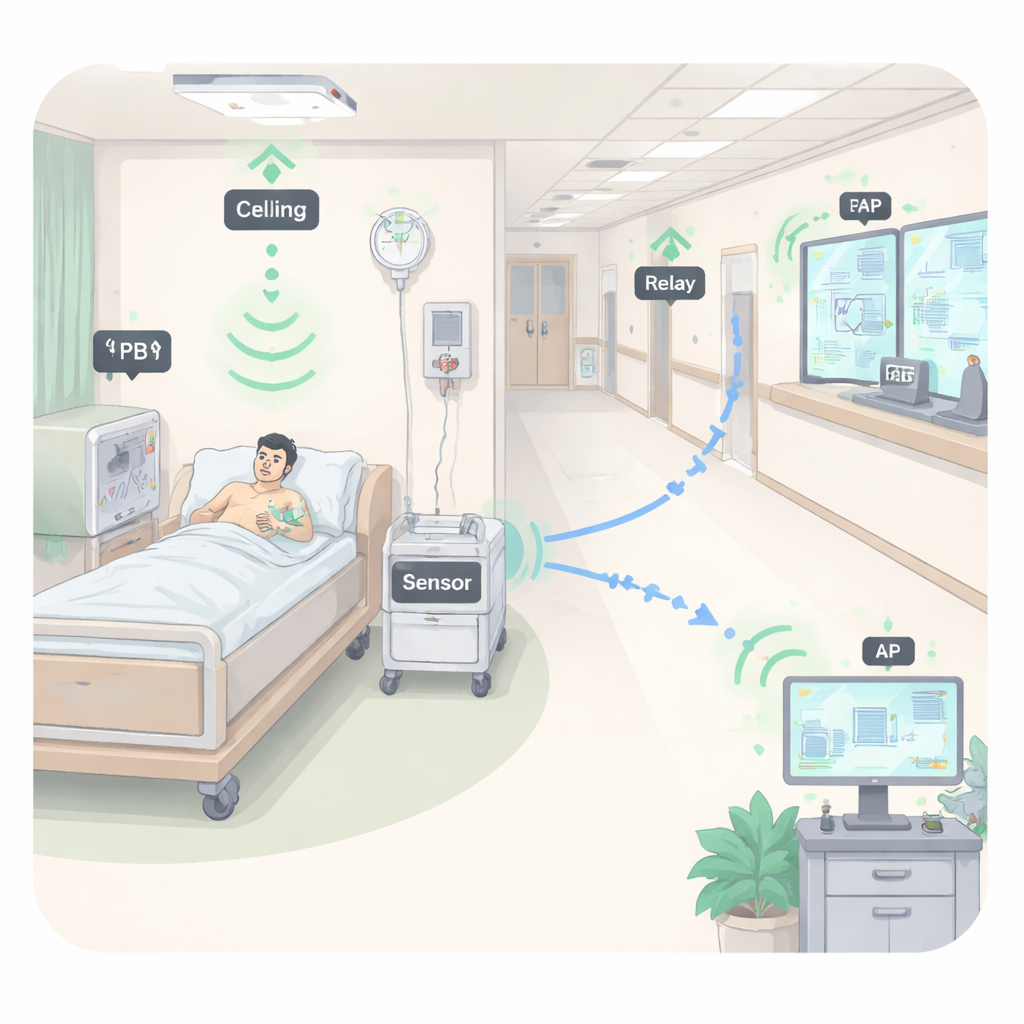
Ziekenhuizen vol stille helpers
In systemen voor slimme gezondheidszorg kunnen sensoren op het lichaam worden gedragen, onder de huid worden geïmplanteerd of rond bedden en gangen worden geplaatst. Ze meten continu hartslag, ademhaling, beweging, temperatuur, vochtigheid en andere signalen. Metingen worden draadloos naar toegangspunten gestuurd, die ze doorsturen naar ziekenhuisservers voor analyse. Als iets afwijkend lijkt—een gevaarlijk hartritme, een val of een plotselinge daling van het zuurstofgehalte in de kamer—kan het systeem verpleegkundigen onmiddellijk alarmeren. Wanneer veel sensoren verspreid liggen door een afdeling, is het echter onpraktisch om batterijen routinematig te vervangen of op te laden. Als een sensor onopgemerkt uitvalt, kan de monitoringskloof patiënten in gevaar brengen. De auteurs richten zich op hoe deze netwerken ‘energie-duurzaam’ kunnen worden gemaakt zodat ze lange periodes zonder menselijk ingrijpen kunnen functioneren.
Stroom door de lucht sturen
In plaats van uitsluitend op batterijen te vertrouwen, beschouwt de studie draadloze energieoverdracht: speciale apparaten, power beacons genoemd, zenden radiofrequente energie uit die nabijgelegen sensoren oogsten en omzetten in elektriciteit. In een ziekenhuis kunnen zulke beacons plafondpanelen, bedmonitoren, verpleegwagens of zelfs hergebruikte wifi‑toegangspunten zijn die extra voedende signalen uitstralen. De sensor gebruikt in elk tijdsinterval eerst een deel om zichzelf op te laden van het sterkste beschikbare beacon. Daarna gebruikt hij de geoogste energie om zijn gegevens te verzenden. De auteurs gebruiken een realistisch model van de laadelektronica dat vastlegt hoe zulke schakelingen niet-lineair reageren—ze verdubbelen niet simpelweg de output als het inkomende signaal verdubbelt en ze verzadigen uiteindelijk. Deze modellering helpt voorspellen hoeveel bruikbare energie een sensor onder verschillende omstandigheden kan verwachten.
Hulp van relaisknooppunten
Het alleen van stroom voorzien van de sensor is niet genoeg als deze zijn gegevens over een lange, zwakke radioverbinding naar een afstandelijk toegangspunt moet sturen. Om dit aan te pakken introduceert het artikel relaisknooppunten: apparaten met stabiele stroomvoorziening die tussen de sensor en het toegangspunt worden geplaatst. De sensor stuurt zijn gegevens over een korte hop naar een relais, dat ze vervolgens doorstuurt. Kortere hops vereisen minder zendvermogen en zijn robuuster tegen signaalverzwakking in gebouwen. De onderzoekers vergelijken twee manieren om relais te kiezen. In de strategie ‘beste relais’ controleert het netwerk snel welk relais het sterkste totale pad biedt en gebruikt dat. In de strategie ‘willekeurig relais’ wordt een helper gekozen zonder kanaalmetingen, wat eenvoudiger maar minder effectief is. Ze combineren elke relaisstrategie met zowel de beste als een willekeurige keuze van power beacon, waardoor vier combinaties ontstaan die getest worden.
De juiste balans vinden voor tijd en plaatsing
Met een mix van wiskundige analyse en grote computersimulaties bestuderen de auteurs hoe vaak het systeem faalt gegevens te leveren—de uitvalkans—onder verschillende instellingen. Ze variëren hoeveel tijd in elk cyclus wordt besteed aan opladen versus gegevens verzenden, hoe de tijd wordt verdeeld tussen de sensor en het relais, hoeveel beacons en relais er zijn, en waar de relais langs de lijn tussen sensor en toegangspunt worden geplaatst. De resultaten tonen duidelijke afwegingen: te veel tijd besteden aan opladen laat te weinig tijd over voor verzending, terwijl te weinig opladen de sensor van energie berooft. Er is een optimaal midden. Meer power beacons toevoegen helpt alleen als het systeem daadwerkelijk de beste kiest; bij willekeurige keuze is het voordeel gering. Daarentegen verbetert het toevoegen van meer relais de betrouwbaarheid sterk wanneer het beste relais wordt geselecteerd, maar verandert het de prestatie nauwelijks als relais willekeurig worden gekozen.
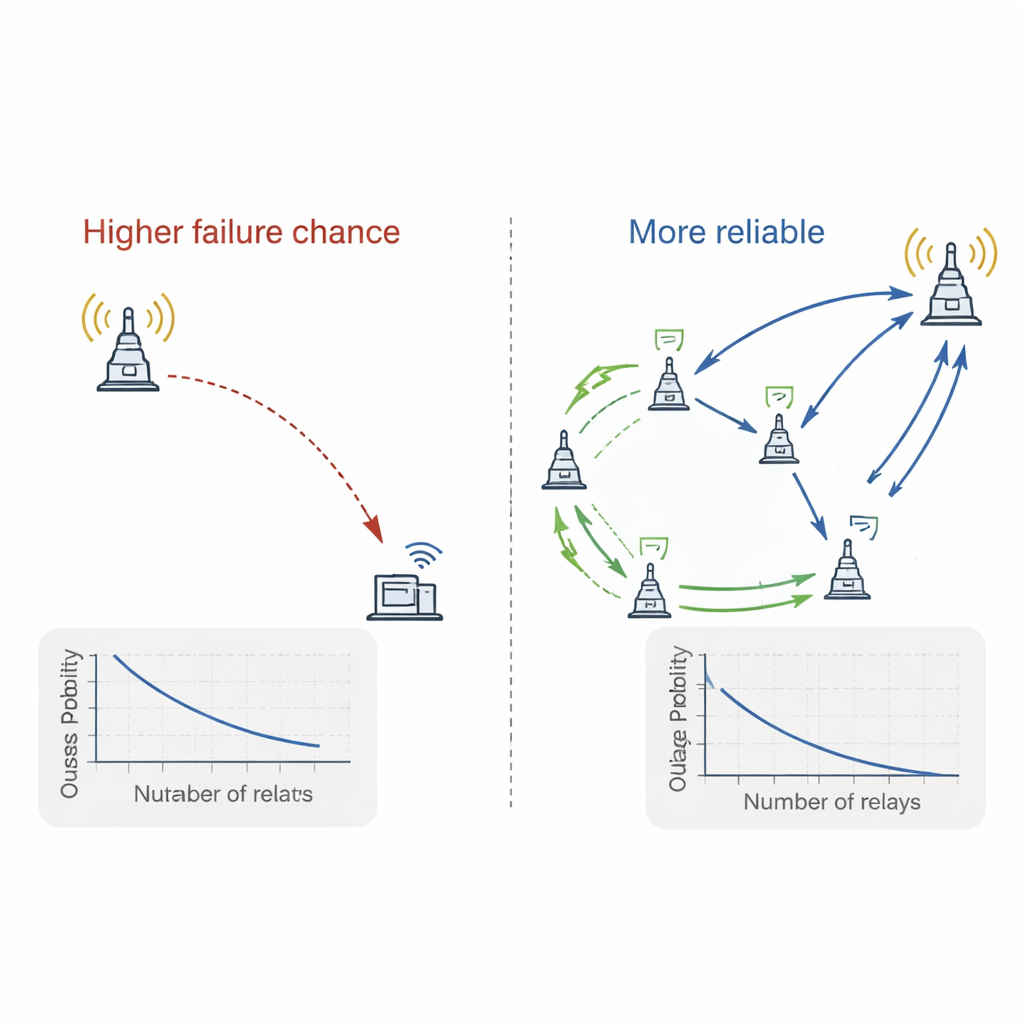
Wat dit betekent voor toekomstige slimme ziekenhuizen
De belangrijkste conclusie in alledaagse bewoordingen is dat, om betrouwbare monitoring met weinig batterijen in ziekenhuizen te realiseren, het belangrijker is om een goede hulpapparaat te kiezen om gegevens door te geven dan om te piekeren over welke oplader te gebruiken. Het zorgvuldig plaatsen en selecteren van relaisknooppunten kan de kans dat een gezondheidsmeting verloren gaat sterk verkleinen, terwijl slim gebruik van draadloze energie sensoren laat draaien zonder constante batterijwissels. Met deze ideeën zouden ziekenhuizen kunnen bewegen naar altijd-aan, onderhoudsarme monitoring die patiënten stilletjes bewaakt, problemen vroeg signaleert en meer gepersonaliseerde, preventieve zorg ondersteunt zonder de werkdruk voor het personeel te vergroten.
Bronvermelding: Li, J., Zhai, C. Patient-environment monitoring for smart healthcare in hospitals with cooperative power-data transfer. Sci Rep 16, 5794 (2026). https://doi.org/10.1038/s41598-026-36580-5
Trefwoorden: slimme gezondheidszorg, draadloze energieoverdracht, patiëntmonitoring, sensornetwerken, Internet of Things in ziekenhuizen