Clear Sky Science · nl
Classificatie van hypermobiliteit van het kaakgewricht gebaseerd op laterale TMJ- en MRI-beelden als bijdrage aan een niet-chirurgisch behandelprotocol
Waarom de “over-flexibiliteit” van het kaakgewricht ertoe doet
Veel mensen kunnen hun mond wijd opentrekken om een hoge sandwich te bijten of diep te gapen zonder erbij na te denken. Maar voor sommigen beweegt het kaakgewricht aan de zijkant van het gezicht — het temporomandibulaire gewricht, of TMJ — te ver en te vrij. Dit kan pijnlijke klikgeluiden veroorzaken, het vastzitten van de kaak in geopende stand, of een voortdurende angst dat een grote gapende beweging naar de eerste hulp leidt. De hier samengevatte studie had tot doel orde te scheppen in dit verwarrende probleem door een eenvoudige, beeldgestuurde manier te ontwikkelen om verschillende typen overbeweging van de kaak in te delen en elk type te koppelen aan een niet-chirurgisch behandelplan.
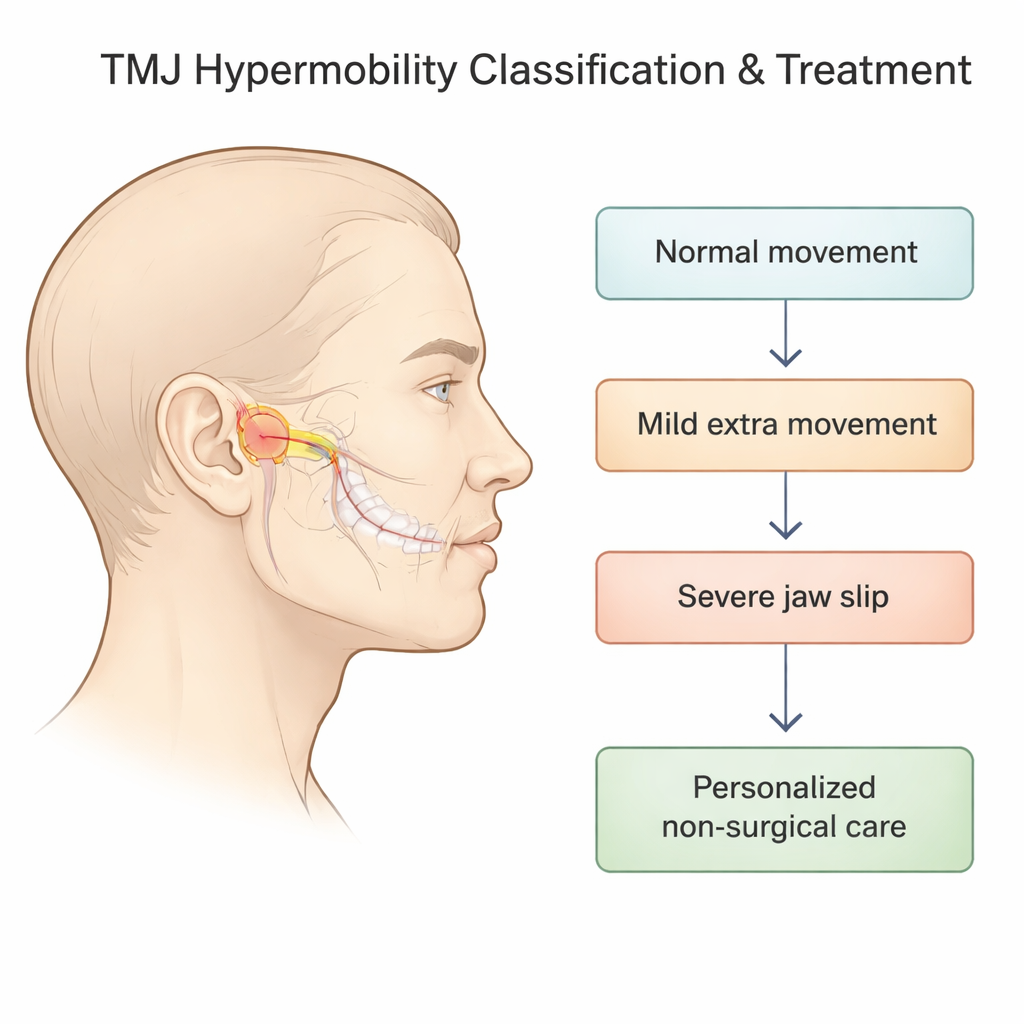
Verspreide symptomen omzetten in duidelijke stadia
De onderzoekers richtten zich op TMJ-“hypermobiliteit” — situaties waarin het beweeglijke deel van het kaakgewricht (de condyl) te ver naar voren schuift uit zijn kom en mogelijk de dempende schijf die tussen de botten zit meevoert of verliest. Eerdere systemen probeerden dit alleen met röntgenfoto’s te beschrijven, maar lieten buiten beschouwing wat er met de schijf gebeurde en weerspiegelden niet altijd hoe de kaak zich voelde en functioneerde. In dit project combineerde het team zij-aanzicht-röntgenbeelden van het gewricht met MRI-scans, die de schijf en het omringende zachte weefsel in detail kunnen tonen, om een vijfstadia-classificatie te bouwen die loopt van normale beweging tot ernstige, niet-zelfcorrigerende ontwrichting.
Van normale beweging tot het ‘uitschieten’ en vastlopen van de kaak
In het nieuwe systeem staat Stadium 0 voor normale opening: het kaakbot komt rechtstreeks onder de benige richel voor het oor te liggen en de schijf zit netjes tussen bot en kom. Stadia 1 en 2 beschrijven “zelfreducerende” kaakuitschieters, waarbij de condyl vóór de richel gaat maar zichzelf nog kan terugzetten; binnen elk van deze stadia kan de schijf normaal zijn, kort vooruit schuiven en terugklikken, of buitenplaats blijven. Stadium 3 omvat ernstiger situaties waarin de kaak vast in geopende stand blijft en niet uit zichzelf terugkeert, terwijl Stadium 4 een patroon vastlegt waarbij de schijf tijdens het openen naar achteren verschuift. Deze fijnmazige indeling is belangrijk omdat de precieze combinatie van botpositie en schijfgedrag helpt symptomen zoals klikken, pijn of blokkering te voorspellen en aangeeft hoe ingrijpend het gewricht gestabiliseerd moet worden.
Een stapsgewijs, naaldgebaseerd behandelplan testen
Om te onderzoeken of deze classificatie de zorg kan sturen, volgde het team 144 patiënten met TMJ-hypermobiliteit. Iedereen kreeg voorlichting over het beschermen van het gewricht — bijvoorbeeld het vermijden van extreme gapen en contactsporten. De hoofdbehandeling bestond uit het doorspoelen van de gewrichtsruimte met vocht (arthrocentese) en daarna het injecteren van ofwel het eigen bloed van de patiënt of een geconcentreerde, groeifactorrijke fractie van dat bloed genaamd injectable platelet-rich fibrin (I-PRF). Deze injecties zijn bedoeld om milde littekenvorming en versteviging rond de gewrichtskapsel te veroorzaken, waardoor wordt beperkt hoe ver de kaak naar voren kan schuiven. Voor patiënten bij wie de gewrichtsoppervlakken ook slijtage vertoonden, werd I-PRF geprefereerd om weefselherstel te ondersteunen; anderen kregen eenvoudige bloedinjecties. In stadia waarin de schijf uit positie was, droegen patiënten ook een op maat gemaakte nachtbeugel gedurende een jaar, in dikte aangepast om de kaak zacht te herpositioneren en een gezondere schijf-botrelatie te bevorderen. Kortdurende immobilisatie van de kaak met verbanden, schroeven of beugels gedurende twee weken hielp de geïnjecteerde weefsels genezen zonder overrek.
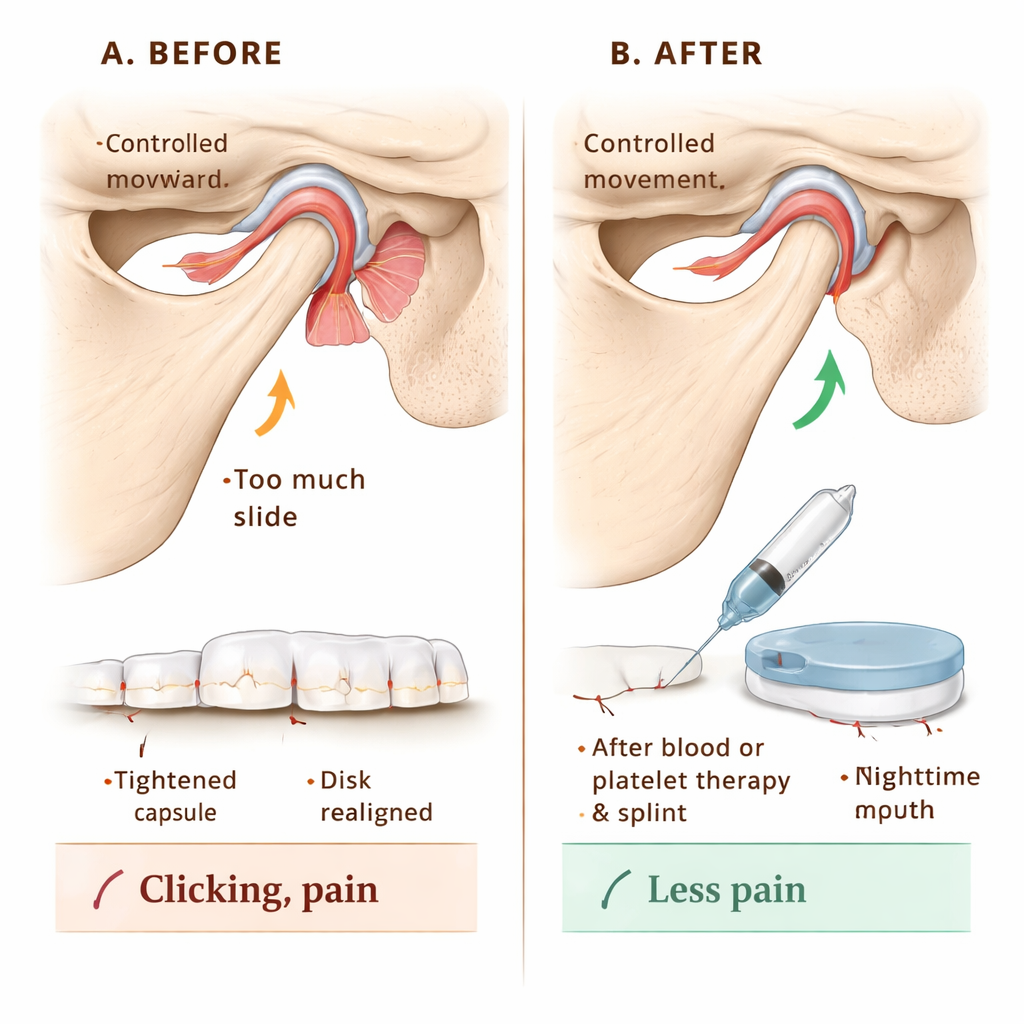
Pijn, beweging en geluid meten
Gedurende 12 maanden volgden de onderzoekers drie praktische uitkomsten: hoe wijd patiënten vrijwillig hun mond konden openen, hoeveel pijn ze voelden op een schaal van 0–10, en of er gewrichtsgeluiden zoals klikken of poppen aanwezig waren. Voor de behandeling konden veel patiënten hun mond extreem wijd openen — een teken van overbeweging in plaats van gezondheid — en rapporteerden ze hoge pijnscores rond 8 van de 10, met gewrichtsgeluiden in alle gevallen. Na behandeling vernauwde de gemiddelde opening naar een meer normale range, daalden de pijnscores binnen zes maanden naar nul en bleven daar, en verdwenen de gewrichtsgeluiden bij alle patiënten vanaf de controle na één maand. Bloedinjecties en I-PRF werkten beide goed; bloed alleen presteerde licht beter dan I-PRF in het beperken van te ruime kaakopening, terwijl de langdurige pijnverlichting uiteindelijk vergelijkbaar was tussen de twee methoden.
Wat dit betekent voor mensen met kaakklachten
Voor patiënten en clinici biedt dit werk een duidelijker routekaart. In plaats van elke lawaaierige of instabiele kaak op dezelfde manier te behandelen, kunnen artsen eenvoudige beeldvorming gebruiken om een stadium toe te wijzen dat zowel vastlegt hoe ver het kaakbot beweegt als wat de dempende schijf doet. Dat stadium wijst vervolgens op een op maat gemaakt, niet-chirurgisch plan dat voorlichting, korte immobilisatie, gerichte gewrichtsinjecties en, indien nodig, een zorgvuldig ontworpen beugel combineert. De resultaten van deze studie suggereren dat zo’n benadering betrouwbaar pijn kan verminderen, storende klikken kan verhelpen en overmatige kaakbeweging kan beteugelen zonder in de meeste gevallen te hoeven grijpen naar botcorrigerende chirurgie.
Bronvermelding: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Trefwoorden: kaakgewricht, TMJ-hypermobiliteit, MRI, niet-chirurgische behandeling, bloedinjectie