Clear Sky Science · nl
Basiskenmerken geassocieerd met sterfte bij kinderen met hiv die ART starten in een HIV‑kliniek van een landelijk district in Mozambique
Waarom deze studie van belang is voor de gezondheid van kinderen
Hiv‑behandeling heeft een ooit dodelijke infectie voor veel volwassenen beheersbaar gemaakt, maar kinderen — vooral in landelijke, laaginkomensgebieden — sterven nog steeds in verontrustende aantallen. Deze studie uit een landelijk streekziekenhuis in het zuiden van Mozambique volgde meer dan 1.300 kinderen met hiv die antiretrovirale therapie (ART) startten tussen 2002 en 2019. Door te onderzoeken wie overleefde en wie niet, identificeerden de onderzoekers welke kinderen het grootste risico lopen en wat in klinieken en gezondheidssystemen kan worden aangepast om hun overlevingskansen te vergroten.
Leven en dood in een landelijke hiv‑kliniek
In het Carmelo‑ziekenhuis van Chókwè, een verwijzingscentrum dat een grotendeels landelijke bevolking bedient, begonnen 1.341 kinderen onder de 15 jaar hiv‑behandeling over een periode van 17 jaar. Samen droegen zij ruim 6.700 ‘kinderjaren’ aan observatie bij — tijd waarin hun vooruitgang, tegenslagen en uitkomsten in een elektronisch medisch dossier werden geregistreerd. In totaal stierf ongeveer 14% van deze kinderen tijdens de behandeling, wat neerkomt op 2,8 sterfgevallen per 100 kinderjaren; een cijfer dat vergelijkbaar is met andere Afrikaanse settings maar nog steeds onacceptabel hoog is. De meeste kinderen begonnen de zorg als poliklinische patiënten en hadden nog nooit hiv‑medicatie gekregen; veel kinderen vertoonden echter al tekenen van vergevorderde infectie bij binnenkomst. 
De jongste kinderen hebben de steilste klim
Leeftijd bleek een van de sterkste voorspellers van overleving. Kinderen van twee jaar of jonger op het moment dat ze met behandeling begonnen, hadden meer dan twee keer zoveel kans om te overlijden als degenen die in de vroege adolescentie therapie begonnen. Jonge kinderen hebben een minder rijp immuunsysteem en zijn kwetsbaarder voor ernstige infecties en ondervoeding. De bevindingen van de studie sluiten aan bij een breder patroon in Afrika: vertraagde diagnose van hiv bij zuigelingen, gecombineerd met beperkte toegang tot goede voeding en preventieve medicatie, creëren een gevaarlijke periode waarin zelfs levensreddende ART te laat kan komen om de schade volledig ongedaan te maken.
Wanneer late diagnose samenvalt met ernstige ziekte
Buiten de leeftijd was de ernst van de ziekte op het moment dat de behandeling begon cruciaal. Kinderen die ART startten terwijl zij ziek genoeg waren om opgenomen te worden, hadden bijna een dubbel risico op overlijden in vergelijking met degenen die goed genoeg waren om poliklinisch behandeld te worden. Evenzo hadden kinderen die zich al in de meest gevorderde stadia van hiv‑ziekte bevonden of zeer lage CD4‑aantallen hadden — een kenmerk van een sterk verzwakt immuunsysteem — meerdere malen meer kans om te overlijden. Velen van deze kinderen vochten ook tegen tuberculose (tbc). Als zij binnen drie maanden na de start van hiv‑medicatie tbc‑behandeling nodig hadden, verdubbelde hun sterfterisico bijna, wat zowel de tol van tbc zelf weerspiegelt als de complicaties die kunnen optreden wanneer een herstellend immuunsysteem plotseling fel reageert op verborgen infecties.
Niet alle behandelregimes zijn gelijk
Het type hiv‑medicijncombinatie dat kinderen ontvingen, was ook van belang. Regimes gebaseerd op stavudine (D4T), een ouder geneesmiddel dat inmiddels grotendeels is uitgefaseerd, waren geassocieerd met een veel hoger risico op overlijden. Daarentegen leken combinaties die proteaseremmers — sterkere, modernere hiv‑middelen — of zidovudine (ZDV) omvatten, kinderen te beschermen en het sterfterisico aanzienlijk te verlagen vergeleken met sommige tenofovir‑gebaseerde regimes. Omdat de studie vele jaren bestrijkt waarin nationale behandelrichtlijnen veranderden, weerspiegelt een deel van dit patroon bredere verbeteringen in de zorg in de loop van de tijd. Toch is de boodschap duidelijk: veiligere, krachtigere moderne regimes zijn een cruciaal onderdeel van het in leven houden van kinderen, vooral wanneer ze worden gestart voordat hiv hun immuunsysteem heeft aangetast. 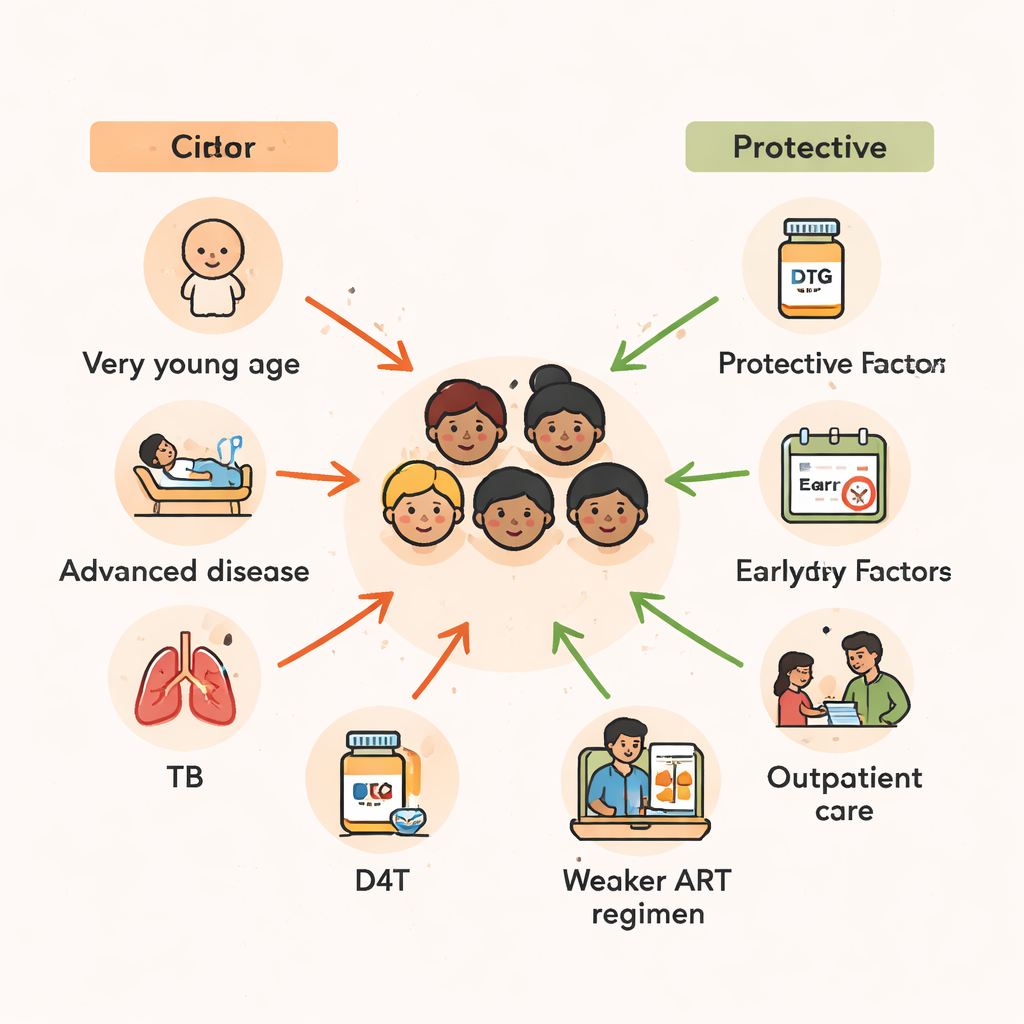
Bewijs omzetten in betere zorg
In eenvoudige bewoordingen laat de studie zien dat te veel kinderen in het landelijke Mozambique te laat beginnen met hiv‑behandeling — wanneer ze heel jong zijn, al ernstig ziek zijn of beide — en dat deze vertraging hun kans op overlijden sterk vergroot. De auteurs concluderen dat, om meer levens te redden, klinieken hiv eerder moeten diagnosticeren, vooral bij zuigelingen; behandeling moeten starten voordat het immuunsysteem instort; zorgvuldig moeten screenen op verborgen infecties zoals tbc; en de meest effectieve, kindvriendelijke medicijncombinaties moeten gebruiken die nu beschikbaar zijn, zoals regimes op basis van proteaseremmers of dolutegravir. Het versterken van scholing van personeel en gezinsgerichte zorg in landelijke gebieden, betogen zij, kan deze inzichten omzetten in dagelijkse praktijk en helpen hiv te transformeren van een dodelijke kinderziekte naar een beheersbare aandoening, ongeacht waar een kind wordt geboren.
Bronvermelding: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Trefwoorden: paediatric hiv, antiretrovirale therapie, tuberculose coinfectie, Mozambique, kindersterfte