Clear Sky Science · nl
Evaluatie van dECM-hydrogel met NAP op 3D organotypische menselijke cornea-epitheel in een model van diabetische keratopathie
Waarom dit belangrijk is voor mensen met diabetes
Mensen met diabetes maken zich vaak zorgen over schade aan het netvlies, maar de voorzijde van het oog—de doorzichtige cornea—is ook kwetsbaar. Bij een aandoening die diabetische keratopathie wordt genoemd, wordt het oppervlak van het oog fragiel, geneest het langzaam en is het gevoeliger voor infecties en gezichtsverlies. Deze studie onderzoekt een nieuwe gelgebaseerde behandeling, opgebouwd uit natuurlijk weefsel en een beschermend peptide, die de cornea zou kunnen helpen beter te herstellen en helder te blijven bij mensen met diabetes.
Een beschadigd oogoppervlak bij diabetes
De cornea is het transparante “venster” waardoor licht het oog binnenkomt. De buitenste laag, het epitheel, moet glad en intact blijven en kleine krasjes door knipperen of stof snel herstellen. Bij diabetes veroorzaken hoge bloedsuikers stress en ontsteking in deze cellen, waardoor ze eerder afsterven en de barrière die ziekteverwekkers en vocht buiten moet houden verzwakt raakt. In de loop van de tijd kan dit leiden tot slechte wondgenezing, terugkerende erosies, pijn, littekens en wazig zicht. Huidige behandelingen verlichten vooral de symptomen met oogdruppels of beschermende lenzen, maar doen weinig om de onderliggende cellulaire schade te herstellen.
Een slimme gel opgebouwd uit natuurlijk weefsel
De onderzoekers testten een nieuw materiaal dat een gedecellulariseerde extracellulaire matrix (dECM) hydrogel wordt genoemd, gemaakt van bovien pericardium (het vlies rond het hart van een koe). Alle levende cellen worden verwijderd, zodat een natuurlijk geraamte overblijft dat rijk is aan collageen en andere moleculen waar cellen graag aan hechten. Ze verrijkten deze gel vervolgens met een klein fragment van een beschermend herseneiwit, bekend als NAP, dat al antioxiderende en celbeschermende effecten heeft laten zien in het oog en het zenuwstelsel. Het team controleerde eerst of de gel voldoende transparant bleef voor zicht en of hij niet toxisch was voor menselijke en konijnencorneacellen die in het laboratorium werden gekweekt. Bij een lage concentratie bleef de gel bijna zo helder als de menselijke cornea en verbeterde hij zelfs de celgroei, vooral in combinatie met NAP.
Corneacellen helpen wonden sluiten
Om te testen of de gel de genezing kon versnellen, maakten de wetenschappers kleine krasjes in in-vitro gekweekt cornea-epitheel—een labmodel voor een oppervlakkige corneawond. Cellen die op de dECM-hydrogel met NAP groeiden, migreerden sneller in de kras en sloten de kloof sneller dan onbehandelde cellen of cellen die alleen aan de gel of NAP waren blootgesteld. Belangrijk is dat de gel de normale celvorm of organisatie over meerdere dagen kweek niet vervormde, wat suggereert dat hij een vriendelijke ondergrond biedt die herstel ondersteunt zonder de cellen te schaden.
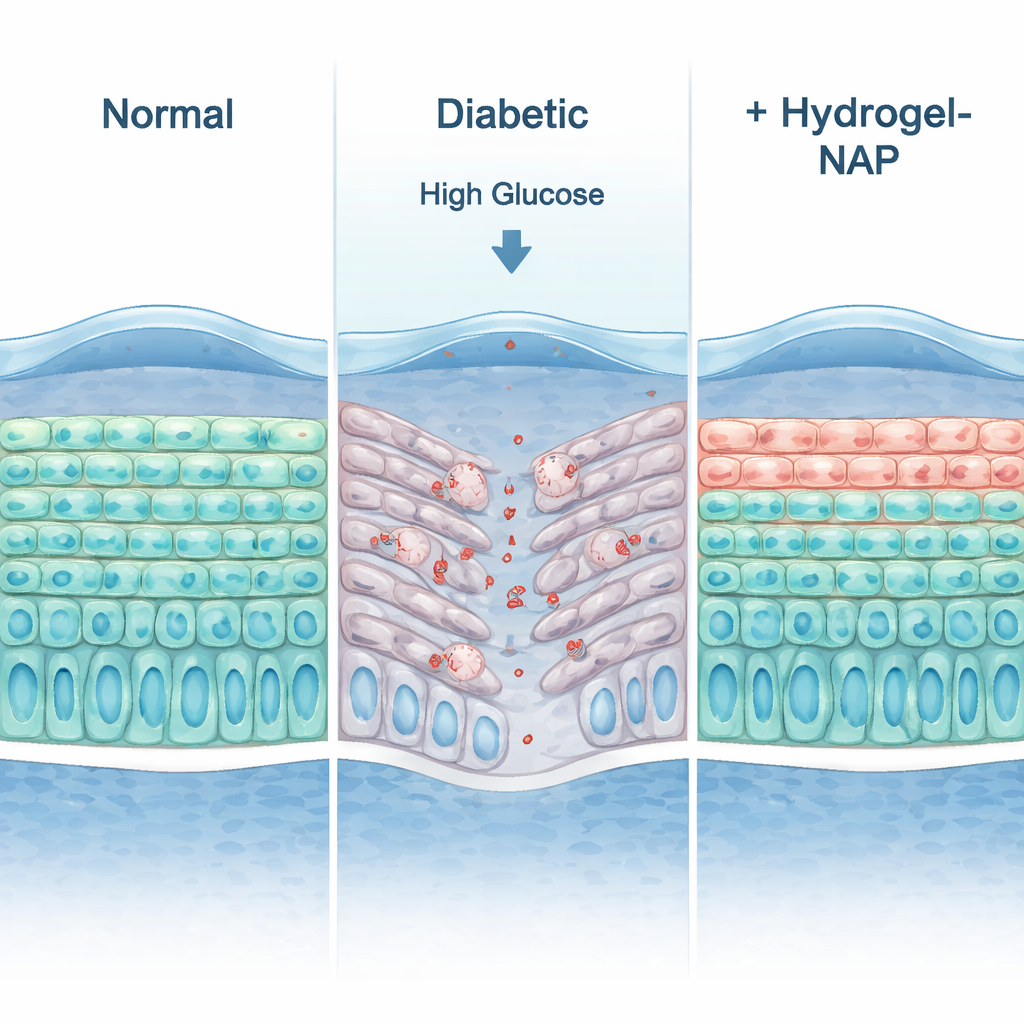
Een diabetisch-achtige cornea in 3D herbouwen
Omdat een vlak celvel niet volledig het oog kan nabootsen, bouwden de onderzoekers een driedimensionaal “organotypisch” menselijk cornea-epitheel—in wezen een miniatuur, gelaagd cornea-oppervlak gekweekt aan een lucht–vloeistofgrens. Bij normale suikerniveaus ontwikkelde dit model meerdere geordende lagen, drukte het typische corneamerkers uit en toonde het elektrische weerstand vergelijkbaar met die in levende menselijke cornea’s, wat wijst op een strakke, functionele barrière. Wanneer het werd blootgesteld aan hoge glucosewaarden die lijken op die bij mensen met diabetes, werd het weefsel dunner, verloor het belangrijke barrière-eiwitten en vertoonde het meer tekenen van celdood en minder delende cellen. Het toevoegen van de dECM-hydrogel verrijkt met NAP keerde deze veranderingen grotendeels om: de lagen werden weer dikker, de barrièrekracht herstelde, een tight-junction-eiwit genaamd ZO‑1 verscheen opnieuw op de juiste plaatsen, de celoverleving verbeterde en markers van geprogrammeerde celdood daalden.
Wat dit zou kunnen betekenen voor toekomstige oogzorg
Voor de niet‑specialist is de conclusie dat deze natuurlijke, transparante gel fungeert als een slimme pleister voor de diabetische cornea. In een realistisch labmodel hielp hij een sterke, meerlagige oppervlakte te herbouwen, verminderde celdood en ondersteunde hij genezing onder schadelijke hoge-suikercondities. Hoewel deze resultaten nog preklinisch zijn en meer onderzoek nodig is in volledige corneamodellen en dierstudies, zou de aanpak ooit kunnen worden omgezet in oogdruppels, bioactieve contactlenzen of postoperatieve behandelingen die specifiek zijn ontworpen om de cornea’s van mensen met diabetes te beschermen en te herstellen.
Bronvermelding: Casarella, S., Palmeri, N., D’Amico, A.G. et al. Evaluation of dECM hydrogel-NAP on 3D organotypic human corneal epithelium in diabetic keratopathy model. Sci Rep 16, 5221 (2026). https://doi.org/10.1038/s41598-026-36316-5
Trefwoorden: diabetische keratopathie, cornea-heling, weefselgeengineerde hydrogel, NAP-peptide, regeneratie van het oculaire oppervlak