Clear Sky Science · nl
Twee gekoppelde HPV-59 baarmoederhalskankercellijnen met verschillende chemoradioresistente fenotypes
Waarom dit onderzoek belangrijk is voor patiënten
Baarmoederhalskanker blijft een van de belangrijkste oorzaken van kankersterfte bij vrouwen, en veel patiënten krijgen een combinatie van chemotherapie en bestraling. Toch leren sommige tumoren deze krachtige behandelingen te overleven en komen ze terug, sterker en moeilijker te genezen. Deze studie volgt de tumor van een jonge vrouw in de tijd en zet haar kankercellen om in twee levende laboratoriummodellen, gemaakt vóór en ná de behandeling, om te onthullen hoe resistentie tegen therapie kan ontstaan en hoe toekomstige medicijnen realistischer getest kunnen worden.
Een tumor volgen tijdens de behandeling
De onderzoekers werkten met 45 baarmoederhalstumormonsters maar konden alleen blijvende culturen kweken van één patiënt: een 22-jarige vrouw met gevorderde plaveiselcelcarcinoom van de cervix. Van haar werden twee permanente cellijnen opgezet. De eerste, genoemd AdMer35, kwam uit een biopsie die werd genomen voordat ze chemoradiotherapie kreeg. De tweede, AdMer43, werd gemaakt uit een biopsie die enkele maanden later werd genomen, na twee keren bestraling en chemotherapie met paclitaxel en carboplatin. Beide cellijnen behielden het uiterlijk van epitheelcellen, het celtype dat de baarmoederhals bekleedt, en beide droegen DNA van dezelfde hoogrisico humaan papillomavirusstam, HPV-59, een relatief zeldzaam type in bestaande onderzoeksmodellen. 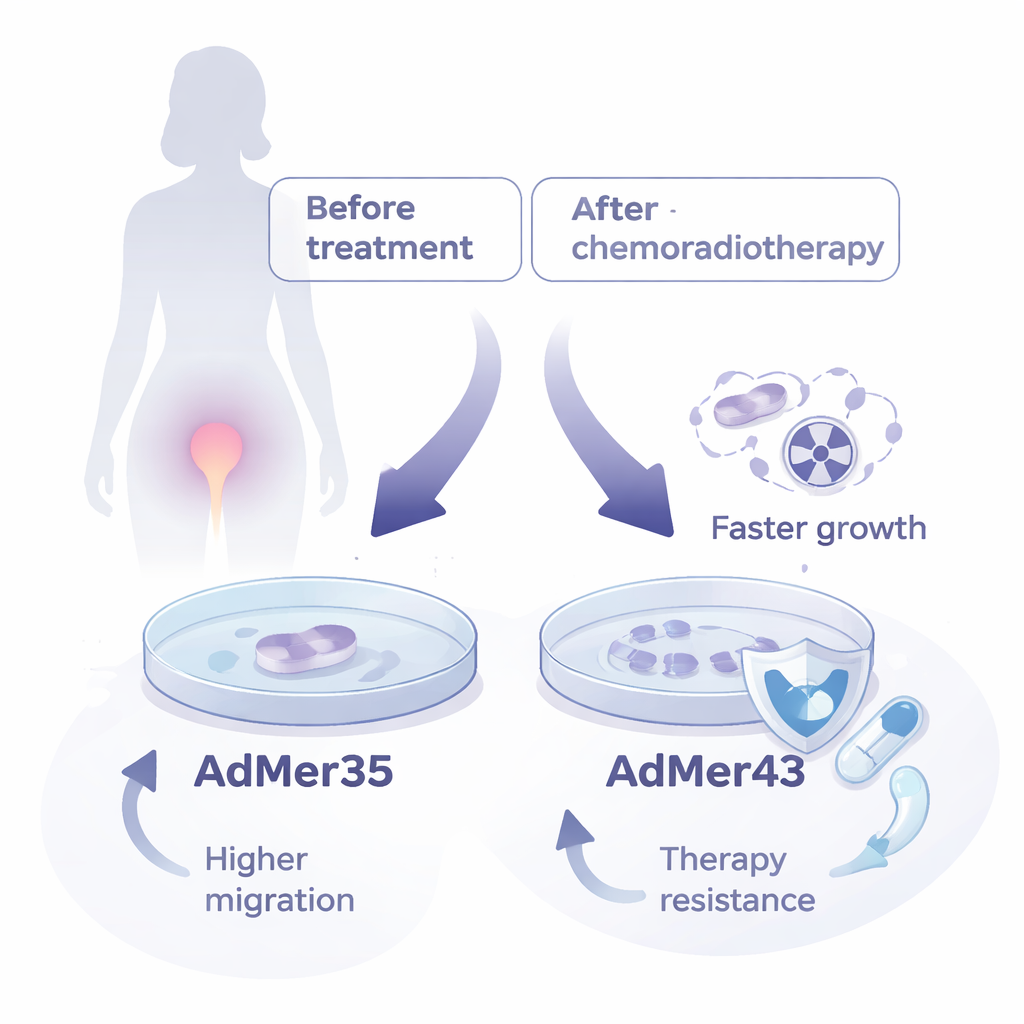
Zelfde oorsprong, verschillend gedrag
Hoewel AdMer35 en AdMer43 een gemeenschappelijke patiënt- en virale oorsprong delen, gedragen ze zich in het laboratorium behoorlijk verschillend. AdMer43 deelt sneller en bereikt hogere groeiniveaus dan AdMer35 in realtime-monitoringtests, en vertoont sterkere kleuring voor Ki-67, een eiwit dat geassocieerd is met actieve celproliferatie. AdMer35 migreert daarentegen sneller over oppervlakken, wat wijst op een grotere capaciteit om nabijgelegen weefsels binnen te dringen. Chromosoomonderzoek toonde aan dat de twee lijnen verschillende afwijkende chromosoomaantallen hebben, wat de genetische chaos weerspiegelt die typisch is voor kankers, maar ook benadrukt dat ze verschillende takken vertegenwoordigen in de evolutie van dezelfde tumor.
Hoe de cellen omgaan met bestraling en medicijnen
De centrale vraag was hoe deze zusterlijnen reageren op de behandelingen die de patiënt daadwerkelijk kreeg. Wanneer ze werden blootgesteld aan een klinisch relevante dosis röntgenstraling, vertraagde AdMer35 zijn groei sterk over enkele dagen, toonde een toename van cellen die vastzitten in de G2/M-fase van de celcyclus — een controlepunt voor DNA-schade — en liet meer tekenen van geprogrammeerde celdood zien. AdMer43 bleef daarentegen bijna even goed prolifereren als niet-bestraalde cellen, vertoonde weinig of geen celcyclusarrest en slechts minimale apoptose. Een vergelijkbaar patroon werd gezien bij chemotherapie: hogere doses carboplatin en paclitaxel waren nodig om de helft van de AdMer43-cellen te doden vergeleken met AdMer35, wat wijst op verminderde gevoeligheid voor geneesmiddelen. In wezen had de post-behandelingslijn, AdMer43, een duurzamere, chemoradioresistente aard verworven.
Testen van tumorgroei in dieren
Om te zien hoe deze verschillen zich in een levend organisme manifesteren, implanteerden de wetenschappers beide cellijnen onder de huid van immuundeficiënte muizen. Zowel AdMer35 als AdMer43 vormden tumoren, waarmee werd aangetoond dat elke lijn in staat is kanker te laten groeien. Tumoren van AdMer35 groeiden over het algemeen groter en leken lokaal agressiever, consistent met het sterke migratievermogen van deze lijn in celkweek. AdMer43-tumoren waren kleiner maar vertoonden een groot aandeel Ki-67-positieve cellen, wat duidt op intense celdeling, en bevatten meer ondersteunend bindweefsel. Samen suggereren deze kenmerken dat AdMer35 mogelijk beter is in zich door weefsel te verspreiden, terwijl AdMer43 uitblinkt in aanhoudende proliferatie zodra ze gevestigd is. 
Een nieuw hulpmiddel om resistentie te bestuderen en te slim af te zijn
Voor niet-specialisten is de belangrijkste conclusie dat de auteurs een zeldzaam “voor-en-na”-model hebben opgebouwd van dezelfde baarmoederhalskanker terwijl deze door een echte klinische behandeling ging. AdMer35 vertegenwoordigt de tumor zoals die aanvankelijk aanwezig was; AdMer43 vangt een latere, meer behandel-harde versie op die bestraling en standaardmedicijnen van zich afschudt. Omdat beide lijnen de oorspronkelijke HPV-59-infectie en tumorkenmerken van de patiënt behouden, bieden ze een krachtig middel om uit te pluizen hoe kankercellen zich aanpassen onder therapeutische druk en om nieuwe combinaties van behandelingen te testen die zijn ontworpen om resistentie te voorkomen of te overwinnen. Uiteindelijk zouden inzichten uit zulke gekoppelde modellen clinici kunnen helpen voorkomen dat baarmoederhalskankers na behandeling terugkeren, en zo de lange-termijnoverleving van toekomstige patiënten kunnen verbeteren.
Bronvermelding: Tatarnikova, I., Talyshev, V., Sen’kova, A. et al. Two paired HPV-59 cervical cancer cell lines with distinct chemoradioresistant phenotypes. Sci Rep 16, 7307 (2026). https://doi.org/10.1038/s41598-026-36260-4
Trefwoorden: baarmoederhalskanker, chemoradioresistentie, HPV-59, kankercellijnen, therapieresistentie