Clear Sky Science · nl
Lactaat‑tot‑albumine‑verhouding voorspelt sterfte op één jaar bij IC‑patiënten die beademd worden met invasieve mechanische ventilatie
Waarom dit belangrijk is voor mensen op de intensive care
Wanneer een dierbare aan een beademingsmachine wordt aangesloten op de intensive care (IC), willen families wanhopig weten wat ze kunnen verwachten. Artsen gebruiken complexe score‑systemen en tientallen meetwaarden om de overlevingskansen in te schatten, maar die hulpmiddelen zijn soms moeilijk toepasbaar en geven niet altijd duidelijke antwoorden. Deze studie onderzocht of een eenvoudige verhouding van twee routinematige bloedtest‑uitslagen — de lactaat‑tot‑albumine‑verhouding, of LAR — kan helpen aangeven welke IC‑patiënten die invasief beademd worden een hoger risico lopen om binnen het volgende jaar te overlijden.
Een eenvoudig signaal verborgen in routinematige bloedtesten
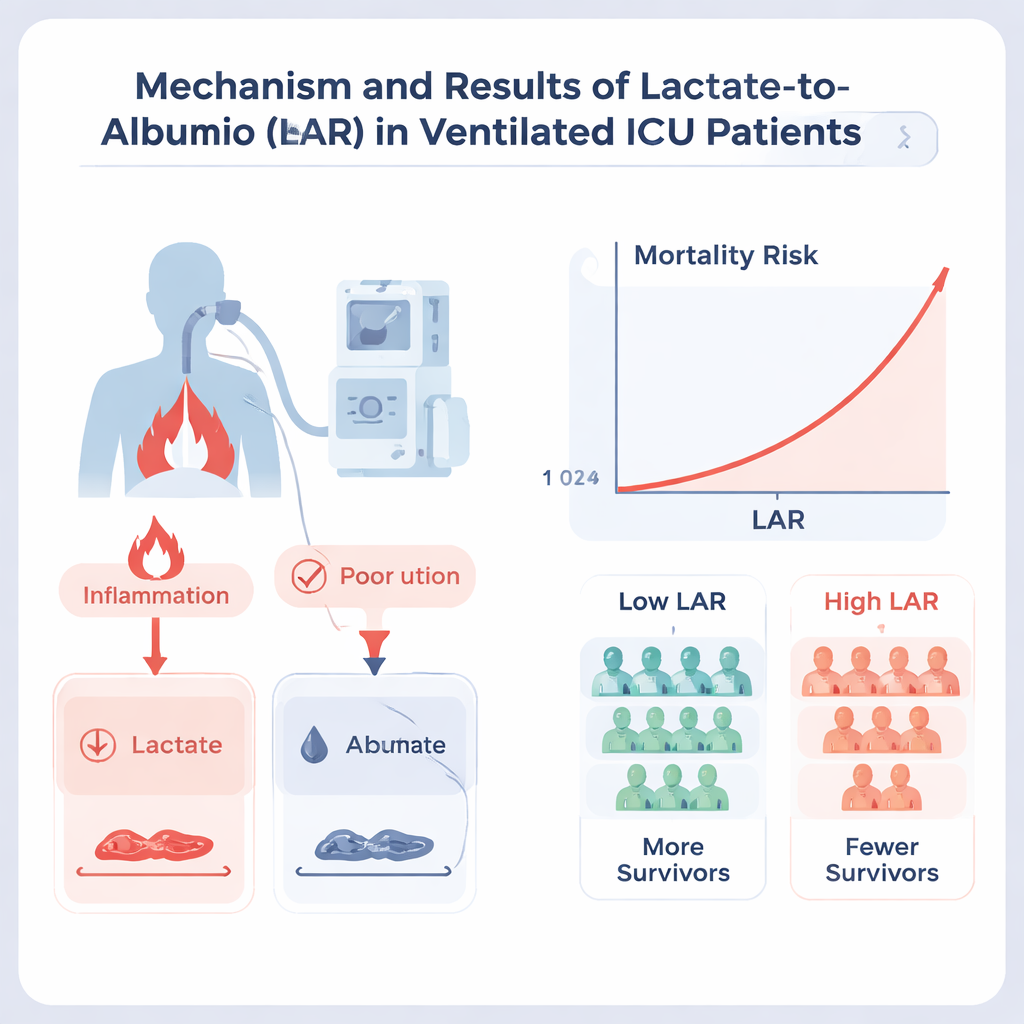
IC‑teams bepalen voor de meeste ernstig zieke patiënten al lactaat en albumine. Lactaat stijgt wanneer weefsels zuurstof tekortkomen of onder zware stress staan, en wordt vaak gezien bij shock of wijdverspreide infectie. Albumine is een door de lever gemaakt eiwit dat zowel de algehele voedingstoestand als de reactie van het lichaam op ontsteking weerspiegelt; lage waarden worden geassocieerd met langere opnames en slechter herstel. Door lactaat te delen door albumine, combineert LAR informatie over acute stress en de langere termijn gezondheid in één getal. De onderzoekers vroegen zich af of deze gecombineerde maat beter vastlegt wie het meest kwetsbaar is onder patiënten die een beademingsmachine nodig hebben.
Wie werd bestudeerd en hoe
Het team analyseerde gedetailleerde elektronische dossiers van meer dan 65.000 IC‑opnames in een ziekenhuis in Boston, met focus op 9.195 volwassenen die invasieve mechanische ventilatie nodig hadden en bij wie lactaat en albumine binnen de eerste 24 uur na opname op de IC waren gemeten. Ze volgden wat er met deze patiënten gebeurde tijdens hun IC‑verblijf en tot één jaar na ontslag. Patiënten werden verdeeld in twee groepen op basis van een data‑gedreven afkapwaarde van LAR van 1,48: een laag‑LAR groep en een hoog‑LAR groep. De onderzoekers gebruikten vervolgens gebruikelijke statistische methoden om sterftecijfers tussen deze groepen te vergelijken, waarbij rekening werd gehouden met leeftijd, bestaande aandoeningen, labwaarden, ontvangen behandelingen en gevestigde IC‑ernstscore‑systemen.
Wat de cijfers lieten zien
Patiënten met hogere LAR‑waarden waren duidelijk zieker aan het bed: ze ademden sneller, hadden zwakkere bloeddrukken, meer nierfalen, ernstigere infecties en slechtere orgaanfaal‑scores. Hun uitkomsten weerspiegelden dit. In de hoog‑LAR groep overleed bijna de helft op de IC en was bijna tweederde binnen een jaar overleden, vergeleken met ongeveer een vijfde respectievelijk twee vijfde in de laag‑LAR groep. Zelfs na correctie voor veel andere risicofactoren en scores, hield een hoge LAR nog steeds een ongeveer 30% hoger risico op overlijden in, zowel op de IC als binnen een jaar. Wanneer LAR als een continu variabele in plaats van een simpele hoge‑tegen‑lage scheiding werd behandeld, steeg het sterfterisico gestaag naarmate de verhouding hoger werd, zonder een veilig "plateau" waarboven extra risico afvlakte.
Hoe deze maat zich verhoudt tot bestaande hulpmiddelen
Om te zien hoe nuttig LAR is naast traditionele IC‑scores, gebruikten de auteurs een machine‑learningmethode die variabelen rangschikt op hun voorspellende waarde voor overlijden. Zoals verwacht stonden brede maten van chronische ziekte en acute ziekte — zoals de Charlson Comorbidity Index en de Acute Physiology Score — hoog in de ranglijst. Toch kwam LAR nog steeds naar voren als een belangrijke voorspeller, hoger scorend dan de veelgebruikte SOFA‑orgaanfaal‑score en hoger dan lactaat of albumine afzonderlijk. Opmerkelijk was dat LAR hielp onderscheid te maken tussen patiënten die op standaardscores vergelijkbaar leken maar zeer verschillende uitkomsten kregen, vooral bij jongere personen en bij mensen zonder langdurige bloed‑ of ontstekingsproblemen.
Wat dit betekent voor patiënten en familie
Deze studie biedt geen glazen bol, en de LAR‑test kan het zorgvuldige oordeel van IC‑teams of uitgebreide score‑systemen niet vervangen. Wel suggereert het dat een eenvoudige berekening op basis van routinematige bloedtesten een extra aanwijzing kan geven over welke beademde patiënten het meest gevaar lopen, zowel op korte als op langere termijn. Voor clinici kan het een snelle manier worden om mensen te signaleren die intensiever gevolgd moeten worden, eerder gesprekken over zorgdoelen nodig hebben, of baat kunnen hebben bij agressievere ondersteunende behandelingen. Voor families kan het geruststellend of verhelderend zijn te weten dat zulke eenvoudige maten bestaan en helpen verklaren hoe artsen risico inschatten in een situatie waarin elk stukje informatie kan wezenlijk zijn.
Bronvermelding: Mu, Y., Lou, F., Feng, G. et al. Lactate to albumin ratio predicts one year mortality in ICU patients receiving invasive mechanical ventilation. Sci Rep 16, 5590 (2026). https://doi.org/10.1038/s41598-026-36028-w
Trefwoorden: intensive care, mechanische ventilatie, lactaat albumine verhouding, prognose bij kritieke ziekte, IC‑sterfte