Clear Sky Science · nl
Verminderde expressie van BIRC2 en BIRC3 geassocieerd met langere overleving bij pediatrische hooggradige gliomen
Waarom hersentumoren bij kinderen nieuwe aanwijzingen nodig hebben
Pediatrische hooggradige gliomen behoren tot de meest dodelijke kinderhersentumoren, en de huidige chirurgie, bestraling en chemotherapie helpen slechts een kleine minderheid van de patiënten. Deze studie stelt een eenvoudige maar cruciale vraag: bestaan er moleculaire “overlevingsschakelaars” in deze tumoren die kankercellen helpen te ontsnappen aan celdood, en kunnen die schakelaars verklaren waarom sommige kinderen langer leven dan anderen?
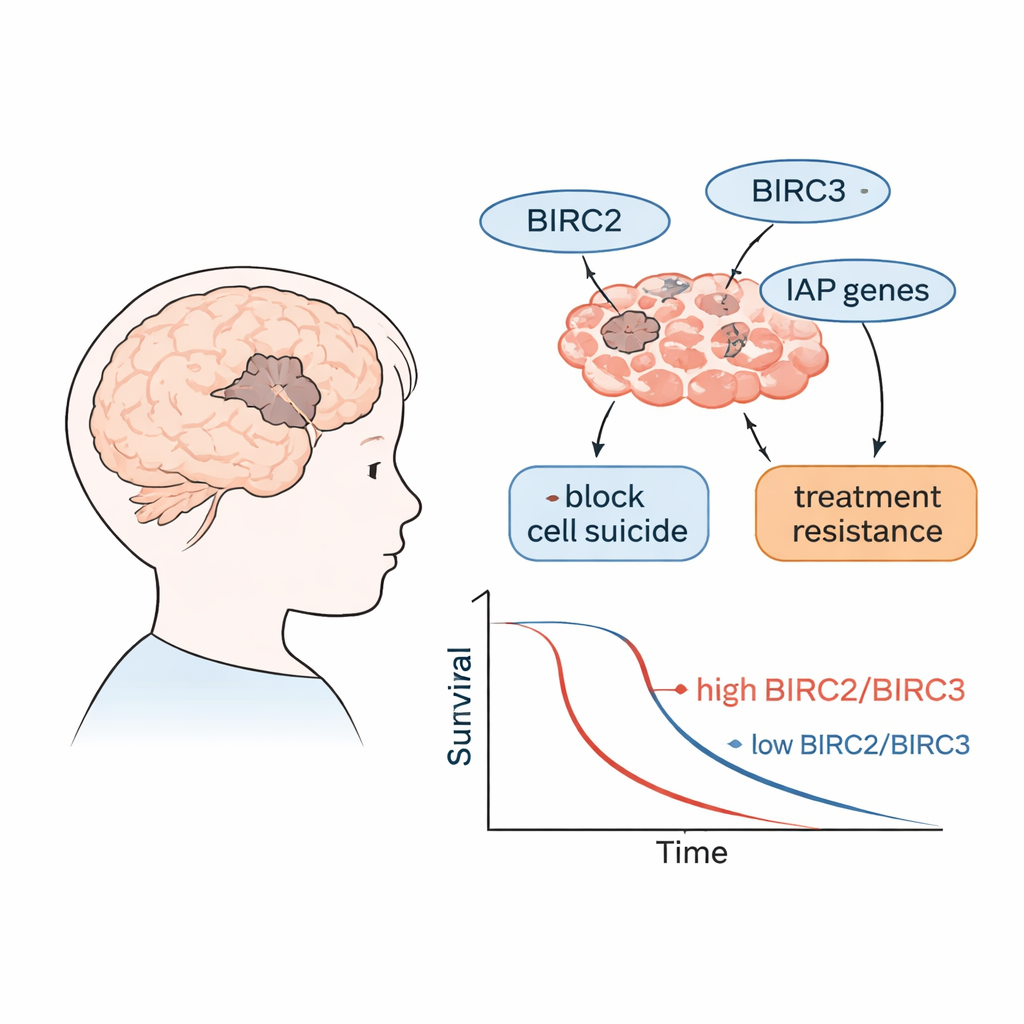
Eiwitten die kankercellen niet laten sterven
Onze cellen hebben een ingebouwd zelfvernietigingssysteem, vaak aangeduid als geprogrammeerde celdood of apoptose, dat beschadigde of gevaarlijke cellen verwijdert. Een familie eiwitten die bekendstaat als IAPs (inhibitors of apoptosis proteins) kan deze zelfvernietigingsmachinerie blokkeren. De genen die deze eiwitten coderen heten BIRC-genen. In veel kankers zijn IAPs te sterk geactiveerd, waardoor tumorcellen doodsignalen negeren en blijven groeien. De onderzoekers richtten zich op meerdere leden van deze familie, waaronder BIRC2 en BIRC3, samen met verwante genen die celdood bevorderen of tegenwerken, om te onderzoeken hoe actief ze zijn in agressieve hersentumoren bij kinderen.
Onderzoek van echte tumoren van jonge patiënten
Het team analyseerde tumormonsters van 26 jongeren, allen behandeld in een pediatrisch neuro-oncologiecentrum en allen gediagnosticeerd met de meest agressieve vorm van glioma. Met bewaard weefsel genomen tijdens de operatie maten ze de activiteit van meerdere genen die met celoverleving en -dood verband houden, zoals BIRC2, BIRC3, BIRC5, BIRC6, BIRC7, NAIP, XIAP, DIABLO, XAF1, CASP3 en CASP9. Ze vergeleken deze moleculaire waarden ook met klinische kenmerken: hoe lang elke patiënt overleefde, hoe lang de ziekte stabiel bleef voordat ze verslechterde, en de aanwezigheid van gangbare tumormarkers zoals Ki-67 (een groeiparameter), PD-1 (een immuuncheckpoint), Olig2, p53, GFAP en een klein regulatorisch RNA genaamd miR-155-5p.
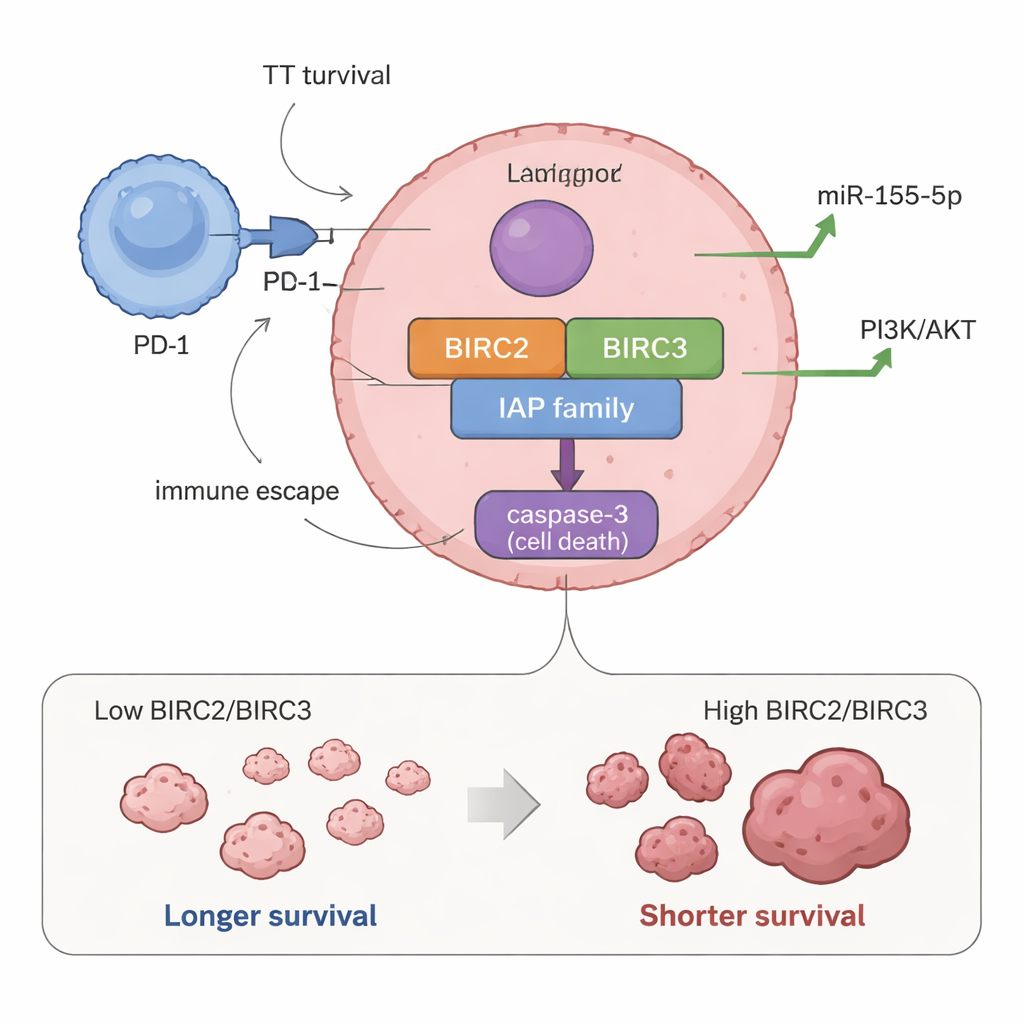
Overlevingsschakelaars gekoppeld aan kortere levens
Toen de onderzoekers genactiviteit koppelden aan patiëntuitkomsten, staken twee genen er bovenuit. Kinderen wiens tumoren hogere niveaus van BIRC2 en BIRC3 hadden, hadden doorgaans een kortere totale overleving en kortere perioden zonder tumorprogressie. Met andere woorden: wanneer deze “niet-sterf”-schakelaars sterker werden ingeschakeld, gedroeg de ziekte zich agressiever. Tumoren met hoge BIRC2- en BIRC3-waarden waren ook verbonden met hogere niveaus van miR-155-5p, een klein RNA dat eerder is aangetoond cellen richting groei te duwen en weg van celdood, wat suggereert dat deze moleculen mogelijk samenwerken om tumoren harder te maken tegen behandeling.
Verbintenissen met tumorgroei en immuunontwijking
De studie onderzocht ook hoe deze overlevingsschakelaars passen in de bredere tumoromgeving. Verrassend genoeg waren sommige genen die celdood kunnen stimuleren of reguleren, zoals NAIP, BIRC3 en XAF1, actiever in tumoren die de proliferatiemarker Ki-67 misten, wat wijst op een complexe balans tussen groeisignalen en doodsignalen. Hogere BIRC3- en XAF1-niveaus verschenen vaak in tumoren met meer PD-1, een sleutel-immuunknop die kanker helpt zich te verbergen voor de afweer van het lichaam. Daarnaast was een hogere activiteit van CASP3, een kernuitvoerende factor van celdood, sterk geassocieerd met PD-1-expressie, wat suggereert dat interacties tussen kankercellen en immuuncellen kunnen hervormen hoe de doodsmachinerie binnen de tumor wordt gebruikt of geblokkeerd.
Wat dit zou kunnen betekenen voor toekomstige behandeling
Voor families en clinici die geconfronteerd worden met pediatrische hooggradige gliomen veranderen deze bevindingen de behandeling nog niet, maar ze leveren belangrijke aanwijzingen. Het werk suggereert dat een hoge activiteit van het BIRC2-gen in het bijzonder, en mogelijk BIRC3, tumoren markeert die resistenter zijn en waarschijnlijker snel terugkeren, waardoor deze genen potentiële waarschuwingssignalen voor een slechtere prognose zijn. Omdat IAP-eiwitten al als medicijndoelen bestudeerd worden bij volwassen kankers, reiken de nieuwe resultaten de mogelijkheid aan dat middelen die deze overlevingsschakelaars uitschakelen op termijn gecombineerd kunnen worden met bestaande hersentumorbehandelingen of met immuuntherapieën gericht op PD-1. De studie is klein en verkennend, dus de conclusies moeten worden bevestigd in grotere groepen en op eiwitniveau, maar ze wijzen op een toekomst waarin het tumorprofiel van een kind deze sleutelschakelaars kan laten zien om de uitkomst beter te voorspellen en uiteindelijk te leiden tot meer gerichte en effectievere therapieën.
Bronvermelding: Petniak, A., Gil-Kulik, P., Zarychta, J. et al. Reduced expression of BIRC2 and BIRC3 associated with longer survival in pediatric high-grade gliomas. Sci Rep 16, 6665 (2026). https://doi.org/10.1038/s41598-026-35887-7
Trefwoorden: pediatrische hersentumor, glioma, apoptose, BIRC2 BIRC3, immunotherapie