Clear Sky Science · nl
Tijdstip van decompressieve craniectomie en kortetermijnuitkomsten bij kinderen met ernstig traumatisch hersenletsel: een landelijke observationele studie in Duitsland
Waarom het tijdstip van hersenchirurgie bij kinderen ertoe doet
Wanneer een kind een ernstig hoofdletsel oploopt, kan zwelling binnen de schedel binnen minuten of uren levensbedreigend worden. Een van de meest ingrijpende noodbehandelingen is het verwijderen van een deel van de schedel, zodat de gezwollen hersenen ruimte krijgen om uit te zetten. Ouders en artsen staan dan voor een hartverscheurende vraag: moet deze operatie zo snel mogelijk worden uitgevoerd, of pas nadat andere behandelingen hebben gefaald? Een landelijke Duitse studie onderzocht hoe het tijdstip van deze ingreep samenhangt met overleving en vroege herstel bij kinderen.
Wat deze risicovolle ingreep inhoudt
De ingreep, decompressieve craniectomie genoemd, is gewoonlijk voorbehouden aan de ernstigst zieke kinderen met ernstig traumatisch hersenletsel na ongevallen of valpartijen. Chirurgen verwijderen tijdelijk een groot stuk schedel zodat de hoge druk in het hoofd de hersenen niet verplettert. Artsen kunnen deze operatie onmiddellijk uitvoeren, vaak tegelijk met het verwijderen van een bloedstolsel, of later, nadat zij medicijnen en intensivecaremaatregelen hebben geprobeerd om de hersendruk te verlagen. Tot nu toe was het onderzoek bij kinderen beperkt en kwam het vaak uit enkele ziekenhuizen, wat grote onzekerheden liet over wanneer deze laatste redmiddelprocedure toegepast zou moeten worden.
Hoe de onderzoekers real‑world ziekenhuisgegevens gebruikten
In deze studie analyseerden wetenschappers de nationale ziekenhuisdatabase van Duitsland, die bijna alle openbare ziekenhuizen bestrijkt. Ze bekeken meer dan 13 miljoen ziekenhuisopnames van patiënten onder de 18 jaar tussen 2016 en 2022 en identificeerden 9.495 kinderen met ernstig traumatisch hersenletsel. Hiervan ondergingen 589 een decompressieve craniectomie. Het team verdeelde deze gevallen in een "vroeg"-groep, waarbij de operatie binnen twee uur na aankomst in het ziekenhuis plaatsvond, en een "laat"-groep, waarbij de operatie meer dan twee uur na opname werd uitgevoerd. Vervolgens vergeleken ze sterftecijfers, tijd op een beademingsmachine, duur van het ziekenhuisverblijf en de aanwezigheid van ernstige aanhoudende medische problemen bij ontslag.
Wie kreeg vroege versus late chirurgie
Ongeveer de helft van de kinderen onderging de operatie binnen de eerste twee uur. Deze vroeg geopereerde patiënten waren over het algemeen kritischer ziek: zij hadden vaker dringend verwijderde hersenbloedstolsels, hadden meer ernstige verwondingen buiten het hoofd en hadden minder vaak hersendruksbewaking gekregen vóór de operatie. Daarentegen doorliepen kinderen in de laat‑operatiegroep vaker een stapsgewijs behandelingsplan, beginnend met intensieve bewaking van de druk in de schedel en het draineren van vocht uit de hersenen voordat chirurgen besloten een deel van de schedel te verwijderen.
Wat de studie vond over overleving en herstel
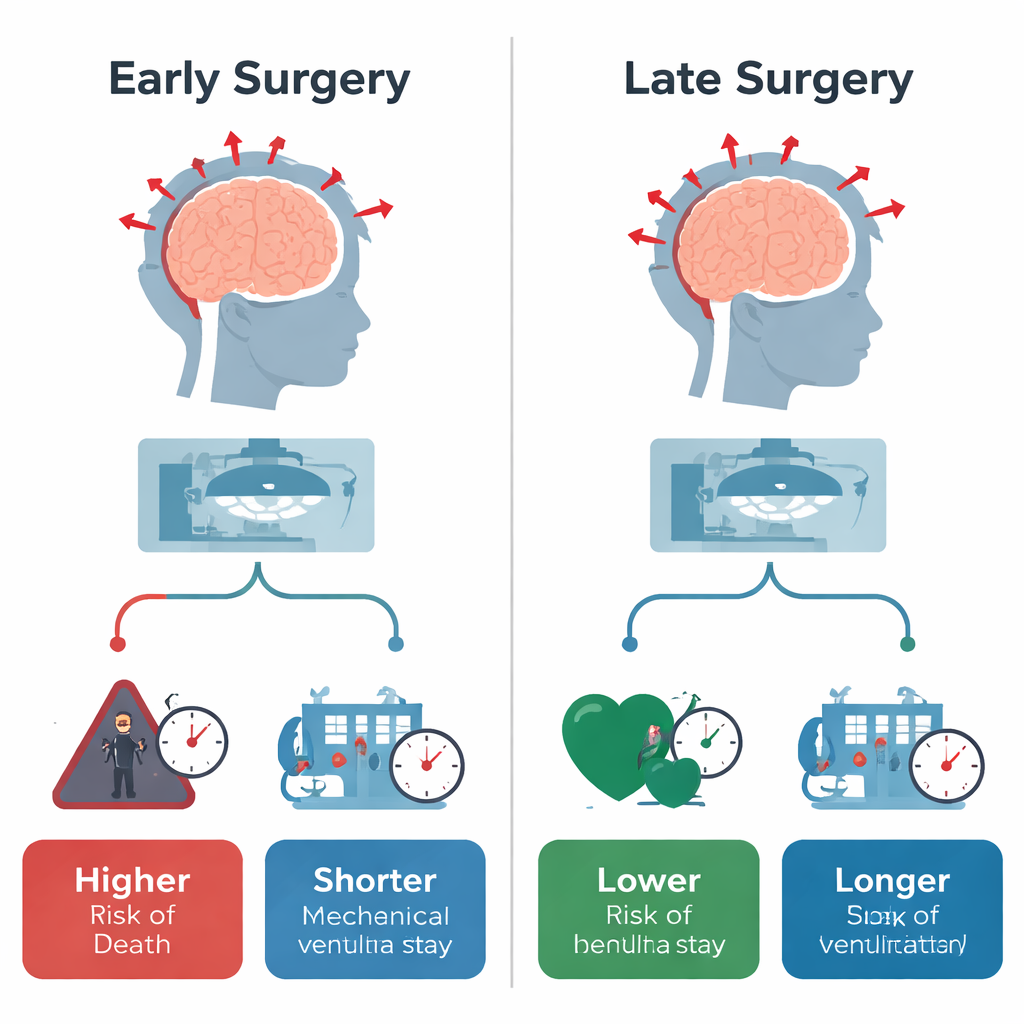
De onderzoekers ontdekten een opvallend patroon. Kinderen die de operatie zeer vroeg kregen, hadden meer dan twee keer zoveel kans om in het ziekenhuis te overlijden vergeleken met degenen die later geopereerd werden, zelfs nadat de ernst van het letsel en andere factoren in aanmerking waren genomen. Echter, onder de kinderen die het overleefden, hing vroege chirurgie samen met een kortere periode aan de beademing en een korter totaal ziekenhuisverblijf. Met andere woorden: de ernstigst zieke kinderen kregen doorgaans vroeg decompressie en hadden een grotere kans om te overlijden, maar degenen die het haalden leken in de acute fase sneller te herstellen. Maten voor complexe chronische medische problemen bij ontslag waren vergelijkbaar tussen de vroege en late groepen, wat suggereert dat de mate van kortetermijndisabiliteit niet dramatisch verschilde.
Wat dit betekent voor gezinnen en artsen
Voor families is de boodschap van de studie zowel soberderend als hoopgevend. Vroege schedelverwijdering wijst vaak op een extreem ernstig hersenletsel van het kind, wat helpt verklaren waarom de sterfte in die groep hoger is. Toch suggereren de resultaten ook dat, wanneer vroege chirurgie levensreddend is, de overlevende kinderen mogelijk minder dagen aan de beademing liggen en eerder naar huis kunnen. Late chirurgie, gewoonlijk na zorgvuldige opschaling van behandelingen, lijkt een betere algehele overleving te bieden maar leidt vaak tot een langer en complexer ziekenhuistraject. De studie biedt geen eenvoudige regel voor wanneer te opereren; in plaats daarvan toont ze aan dat het tijdstip nauw verbonden is met hoe ernstig het kind gewond is. De auteurs betogen dat duidelijkere, op bewijs gebaseerde tijdslijnen en hulpmiddelen voor gedeelde besluitvorming nodig zijn, zodat artsen en ouders de onmiddellijke risico’s van de operatie beter kunnen afwegen tegen de overlevings- en herstelkansen.
Bronvermelding: Hojeij, R., Brensing, P., Kowall, B. et al. Timing of decompressive craniectomy and short-term outcomes in pediatric severe traumatic brain injury: a nationwide observational study in Germany. Sci Rep 16, 2596 (2026). https://doi.org/10.1038/s41598-026-35837-3
Trefwoorden: pediatrisch hersenletsel, decompressieve craniectomie, hersenzwelling, intensive care, neurochirurgie