Clear Sky Science · nl
Voorkomen en klinische betekenis van richtlijngestuurde medische behandeling bij acute hartfalen met verminderde of lichtverminderde ejectiefractie
Waarom dit belangrijk is voor mensen met hartproblemen
Hartfalen is een van de voornaamste redenen waarom ouderen in het ziekenhuis belanden, en veel patiënten gaan naar huis met een combinatie van medicijnen die het hart moeten beschermen. In de dagelijkse praktijk krijgt echter niet iedereen de volledige combinatie die richtlijnen aanbevelen. Deze studie uit Japanse ziekenhuizen stelde een eenvoudige maar cruciale vraag: leidt het verlaten van het ziekenhuis met meer van deze door richtlijnen ondersteunde geneesmiddelen bij mensen die opgenomen waren vanwege plots verslechterd hartfalen daadwerkelijk tot minder sterfte en minder heropnames?
De mensen achter de cijfers
Het onderzoek maakte gebruik van een groot project genaamd het Kyoto Congestive Heart Failure (KCHF) register, dat patiënten volgt die zijn opgenomen voor acute hartfalen in 19 ziekenhuizen in Japan. Uit meer dan 4.000 mensen concentreerde het team zich op 2.086 patiënten met een verzwakte hartpompfunctie (verminderde of lichtverminderde ejectiefractie) die het ziekenhuis levend verlieten. Artsen keken of elke patiënt bij ontslag op drie belangrijke soorten hartfalengeneesmiddelen was voorgeschreven: vaatverwijders (ACE-remmers of ARB’s), bètablokkers die het hart vertragen en beschermen, en hormoonremmende middelen die mineralocorticoïde receptorantagonisten worden genoemd. Patiënten werden ingedeeld op basis van het aantal van deze drie medicijnsoorten dat zij daadwerkelijk kregen: geen, één, twee of alle drie.
Wie krijgt de volledige behandelmix
Bijna drie op de tien patiënten verlieten het ziekenhuis met alle drie medicijnklassen. Degenen die dat wel deden, waren doorgaans jonger, vaker man, zelfstandig mobiel en hadden minder ernstige andere aandoeningen zoals nierfalen of ernstige bloedarmoede. Mensen van 80 jaar en ouder, patiënten die met een hartinfarct waren binnengekomen en mensen met ernstig aangedane nieren kregen veel minder vaak de volledige combinatie. Kortom, artsen waren meer bereid of in staat om alle drie de medicijnen voor te schrijven aan patiënten die er steviger uitzagen en minder medische complicaties hadden, en voorzichtiger bij kwetsbaardere patiënten die mogelijk bijwerkingen minder goed verdragen.
Wat er gebeurde nadat patiënten naar huis gingen
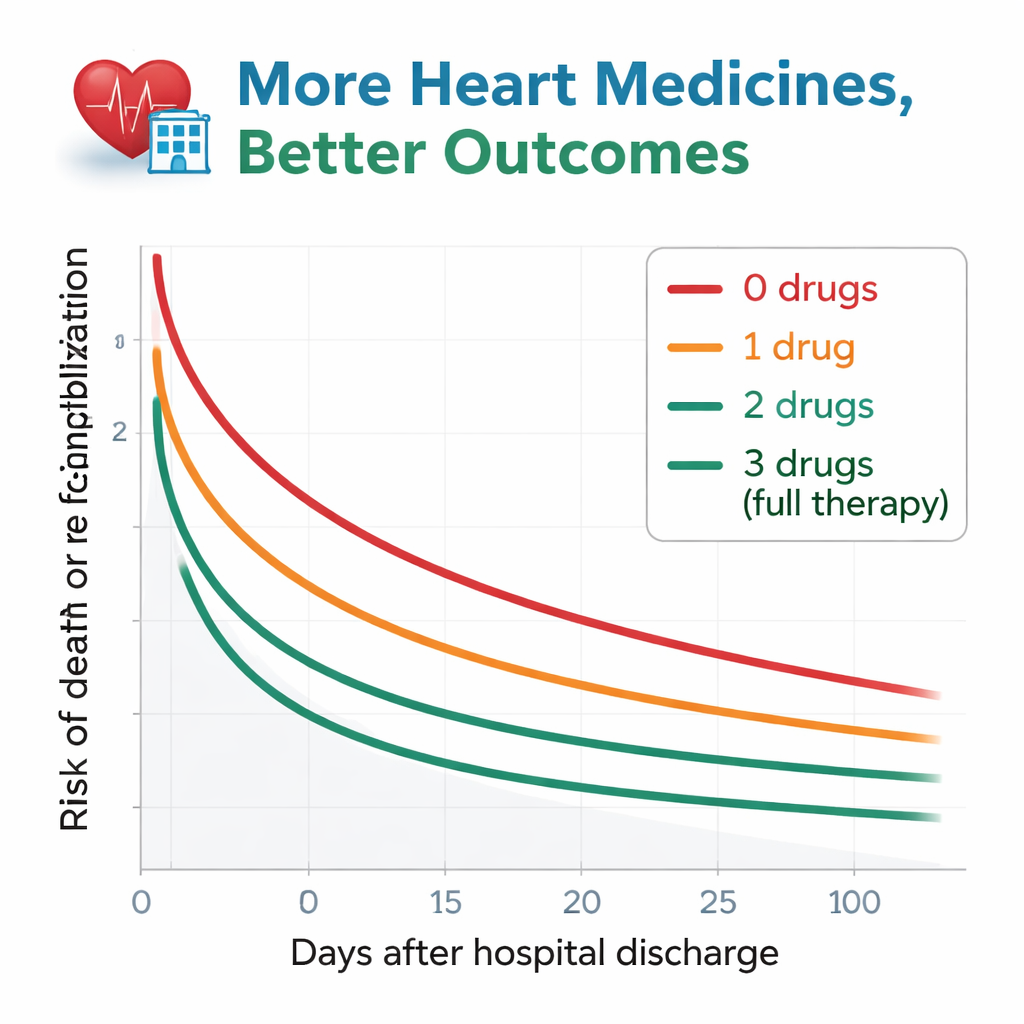
De onderzoekers volgden patiënten ongeveer een jaar na ontslag en hielden twee belangrijke uitkomsten in de gaten: overlijden door welke oorzaak dan ook, of opnieuw opgenomen worden wegens verslechterend hartfalen. Het patroon was opvallend. Van degenen die geen van de richtlijnmedicijnen kregen, overleefde binnen een jaar meer dan de helft het niet of werd opnieuw opgenomen. Dit risico daalde stapsgewijs naarmate het aantal medicijnklassen toenam. Patiënten die met alle drie geneesmiddelen naar huis gingen, hadden de beste uitkomsten: slechts ongeveer een kwart stierf of werd heropgenomen binnen dezelfde periode. Zelfs na zorgvuldige correctie voor leeftijd, nierfunctie, bloedarmoede en veel andere gezondheidsfactoren, bleven patiënten met nul of slechts één van de medicijnsoorten duidelijk een hoger risico houden dan degenen met alle drie. Patiënten op twee middelen zaten ertussen en leken statistisch vergelijkbaar met de volledig behandelde groep.
Waarom sommige patiënten toch achterblijven
De studie werpt ook licht op waarom veel patiënten niet de volledige aanbevolen mix krijgen. Een deel van de redenen is medisch: lage bloeddruk, nierproblemen of afwijkende bloedwaarden kunnen bepaalde medicijnen onveilig maken. Oudere leeftijd, kwetsbaarheid en moeite met het regelmatig innemen van tabletten spelen ook een rol. Sociale en systeemfactoren zijn eveneens van belang, zoals hoe vertrouwd artsen zijn met deze middelen, hoe goed patiënten na ontslag kunnen worden opgevolgd en variatie in zorg tussen ziekenhuizen. De auteurs benadrukken dat patiënten die het ziekenhuis verlieten zonder een van de drie medicijnklassen een kleine maar bijzonder kwetsbare groep vormden die meerdere barrières voor behandeling kan hebben.
Wat dit betekent voor patiënten en familie
Voor mensen die met hartfalen leven en hun mantelzorgers is de boodschap helder: wanneer het veilig is, lijkt het gebruik van meer van de bewezen hartfalengeneesmiddelen te beschermen tegen overlijden en herhaalde ziekenhuisopnames. Deze studie kan geen causaal verband aantonen, omdat de ziekste patiënten ook het minst waarschijnlijk de volledige behandeling kregen. Toch deden, in meer dan tweeduizend alledaagse gevallen, degenen die met alle drie belangrijke medicijnklassen werden ontslagen het consequent beter in het jaar erna. Praten met artsen en verpleegkundigen over welke medicijnen worden aanbevolen, welke bijwerkingen in de gaten moeten worden gehouden en of extra medicijnen veilig kunnen worden toegevoegd, kan helpen dat meer patiënten de overlevingsvoordelen behalen waarvoor de klinische richtlijnen bedoeld zijn.
Bronvermelding: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Trefwoorden: hartfalen, richtlijngestuurde behandeling, hartmedicatie, heropname in het ziekenhuis, cardiale uitkomsten