Clear Sky Science · nl
Metabole-gedreven voorspelling van de mutatiestatus van gezonde personen met een familiegeschiedenis van erfelijke borst- en eierstokkankersyndroom: de HRRmet-studie
Waarom verborgen aanwijzingen in bloed ertoe doen
Veel mensen weten dat borstkanker en eierstokkanker in families kunnen voorkomen, vaak door erfelijke veranderingen in genen zoals BRCA1 en BRCA2. Tegenwoordig kan genetisch testen aantonen wie deze risicovolle mutaties draagt—maar het is duur, niet altijd beschikbaar en sommige mensen zijn terughoudend om een DNA-test te ondergaan. Deze studie stelt een gedurfde vraag: zou een eenvoudige bloedtest die kleine moleculen produceert en meet, aanwijzingen kunnen geven of een gezonde persoon zo’n erfelijke, kankergene gerelateerde mutatie draagt, lang voordat er een tumor verschijnt?
Minieme moleculen als vroege boodschappers
Onze cellen maken voortdurend duizenden kleine chemische stoffen aan en breken ze af—metabolieten genoemd—as onderdeel van de dagelijkse stofwisseling. Gezamenlijk vormen deze stoffen een ‘‘metabolomisch’’ vingerafdruk die zowel onze genen als onze omgeving weerspiegelt. De onderzoekers redeneerden dat als bepaalde DNA-reparatiegenen defect zijn—met name die betrokken bij homologe recombinatiereparatie, die gevaarlijke breuken in DNA repareert—er subtiele verschuivingen in de stofwisseling in het bloed zouden kunnen optreden. Het detecteren van die verschuivingen zou een nieuwe manier kunnen bieden om mensen te signaleren die stilletjes schadelijke varianten dragen in genen zoals BRCA1, BRCA2, PALB2, ATM, CHEK2 en RAD51.
Onderzoeken van gezonde familieleden met risico
Het team nam 260 gezonde vrijwilligers op uit families met erfelijke borst- en eierstokkanker. De helft van hen was bekend als drager van pathogene varianten in een van de DNA-reparatiegenen, terwijl de andere helft nauw matchende familieleden waren die dergelijke varianten niet droegen. Cruciaal is dat geen van de deelnemers kanker had, zodat eventuele verschillen in bloedchemie gerelateerd zouden zijn aan erfelijke genetische status en niet aan een tumor. Met een gevoelige techniek die vloeistofchromatografie combineert met hoogresolutie massaspectrometrie, maten de wetenschappers 285 metabolieten in plasma en onderwierpen 169 hoogwaardige signalen aan gedetailleerde analyse.
Patronen die dragers scheiden van niet-dragers
Initiële statistische tests toonden aan dat tientallen metabolieten verschilden tussen dragers en niet-dragers in ten minste één vergelijking. De sterkste signalen kwamen vaak van lipiden, vooral vetgerelateerde moleculen zoals lysophosphatidylcholines en carnitinederivaten, en van bepaalde aminozuren zoals proline, tyrosine en valine. Deze moleculen zijn al bekend als betrokken bij hoe kankercellen hun energiegebruik herprogrammeren, wat suggereert dat het metabolische ‘‘voorwerk’’ voor kankerachtig gedrag detecteerbaar kan zijn zelfs bij mensen die momenteel gezond zijn. Wanneer de onderzoekers een enkel, breed model bouwden met 31 metabolieten om alle dragers van alle niet-dragers te onderscheiden, classificeerde het model ongeveer 62 procent van de individuen correct—beter dan toeval maar nog niet geschikt als op zichzelf staande test.
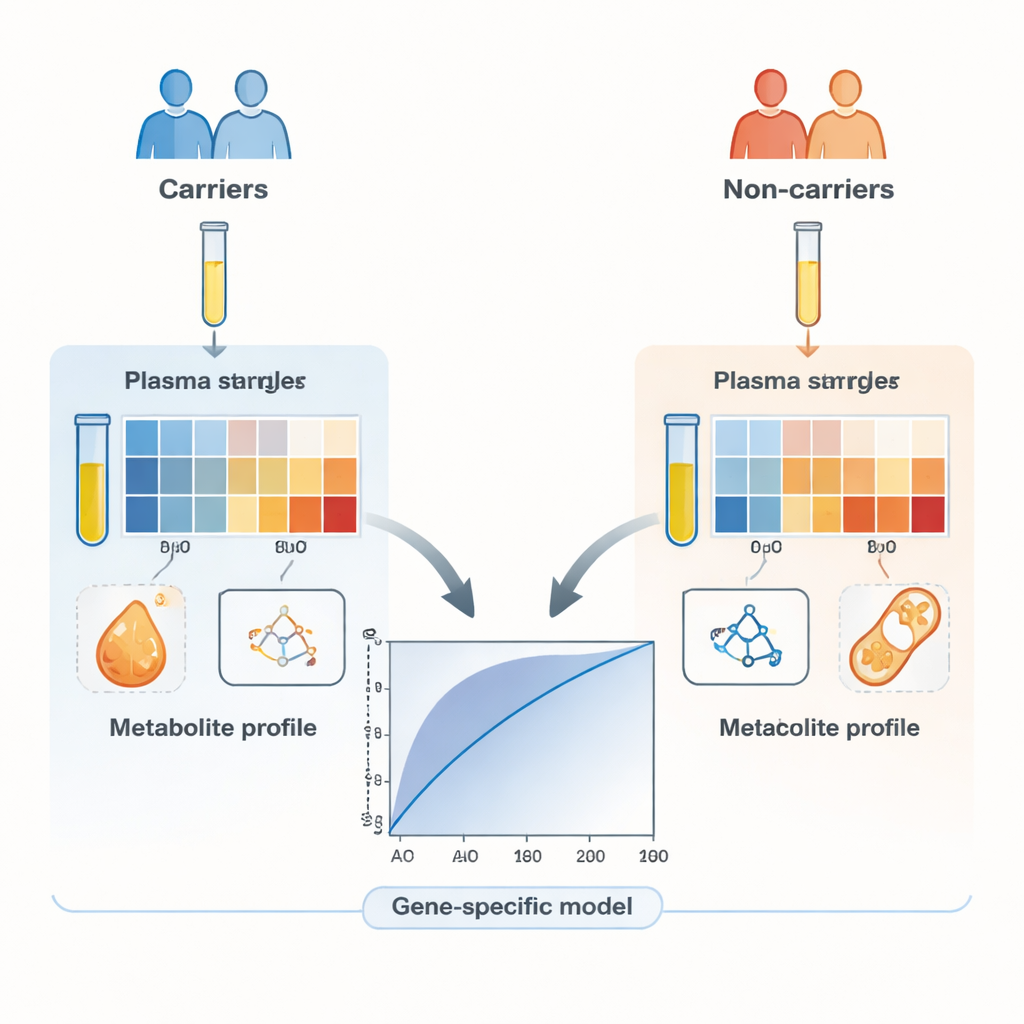
Helderdere signalen bij focus op individuele genen
Het beeld verbeterde dramatisch toen het team aparte voorspellingsmodellen bouwde voor specifieke genen. Door een machine-learningalgoritme de meest informatieve subset van metabolieten per gen te laten kiezen, produceerden ze compacte handtekeningen—soms slechts een handvol moleculen—die dragers van BRCA1, BRCA2, PALB2, ATM of CHEK2 met meer dan 80 procent nauwkeurigheid identificeerden, en vaak veel hoger. Modellen rond genen met zogenaamd matig risico, zoals ATM en CHEK2, presteerden bijzonder goed ondanks het gebruik van relatief weinig metabolieten. Heatmaps van de data toonden dat resultaten duidelijker groepeerden naar type metaboliet (bijv. lipiden versus aminozuren) dan naar welk gen gemuteerd was, wat benadrukt dat verschillende genaandoeningen overlappende metabole paden kunnen verstoren.
Wat dit voor families zou kunnen betekenen
In eenvoudige woorden toont deze studie aan dat de bloedchemie van gezonde mensen met erfelijke mutaties die aan borst- en eierstokkanker zijn gekoppeld, meetbaar anders is dan die van hun niet-drager familieleden. Die verschillen zijn subtiel en onzichtbaar voor standaardbloedtesten, maar ze komen naar voren wanneer honderden metabolieten samen met geavanceerde statistische hulpmiddelen worden onderzocht. Hoewel deze benadering nog niet klaar is om genetisch testen te vervangen, wijst ze op een toekomst waarin een metabolomische bloedtest kan helpen om hoogrisicopersonen te signaleren, screeningsstrategieën te verfijnen of te prioriteren wie volledige DNA-testen zou moeten krijgen. Voor families die leven met erfelijke kanker zouden dergelijke hulpmiddelen een extra, niet-invasief venster op erfelijk risico kunnen bieden, lang voordat ziekte zich ontwikkelt.
Bronvermelding: Roig, B., Fernández-Castillejo, S., Gumà, J. et al. Metabolomic-driven prediction of the mutational status of healthy individuals with a family history of hereditary breast and ovarian cancer syndrome: the HRRmet study. Sci Rep 16, 6844 (2026). https://doi.org/10.1038/s41598-026-35789-8
Trefwoorden: erfelijke borstkanker, eierstokkankerrisico, metabolomics, genetische mutaties, bloed-biomarkers