Clear Sky Science · nl
Een voorlopige studie naar de mondgezondheid en niet-beantwoorde tandheelkundige behoeften bij patiënten met thuispsychiatrische zorg
Waarom tanden ertoe doen wanneer geestelijke gezondheidszorg thuis komt
Voor veel mensen met een ernstige psychische aandoening is naar de tandarts gaan vaak veel lastiger dan naar een arts. Deze studie kijkt inside de huizen — en monden — van patiënten in Tokio die psychiatrische zorg aan huis ontvangen en stelt een eenvoudige maar vaak over het hoofd geziene vraag: wat gebeurt er met hun tanden en tandvlees? Het antwoord onthult verborgen pijn, risico’s op infectie en financiële druk die zelden naar voren komen bij gewone geestelijke gezondheidsbezoeken, maar die sterk van invloed kunnen zijn op comfort, voeding en kwaliteit van leven.
Een verborgen tandprobleem achter gesloten deuren
De onderzoekers bezochten 22 volwassenen die al reguliere thuispsychiatrische zorg ontvingen van een wijkkliniek in Tokio. In plaats van deze patiënten naar een tandartspraktijk te laten komen, sloot een tandarts zich aan bij het psychiatrische team tijdens routinebezoeken aan huis en voerde ter plaatse gratis mondonderzoeken uit. Het team noteerde hoeveel tanden elke persoon had, hoeveel tanden cariës hadden, ontbraken of gevuld waren, en gebruikte verschillende eenvoudige scoringsinstrumenten om de gezondheid van het tandvlees, de netheid en de tongcoating te beoordelen. Ze bekeken ook de medische dossiers om inzicht te krijgen in de diagnose, medicatie, woonsituatie, rookgewoonten en het gebruik van sociale bijstand van elke persoon.
Wat de tandarts aan de keukentafel zag
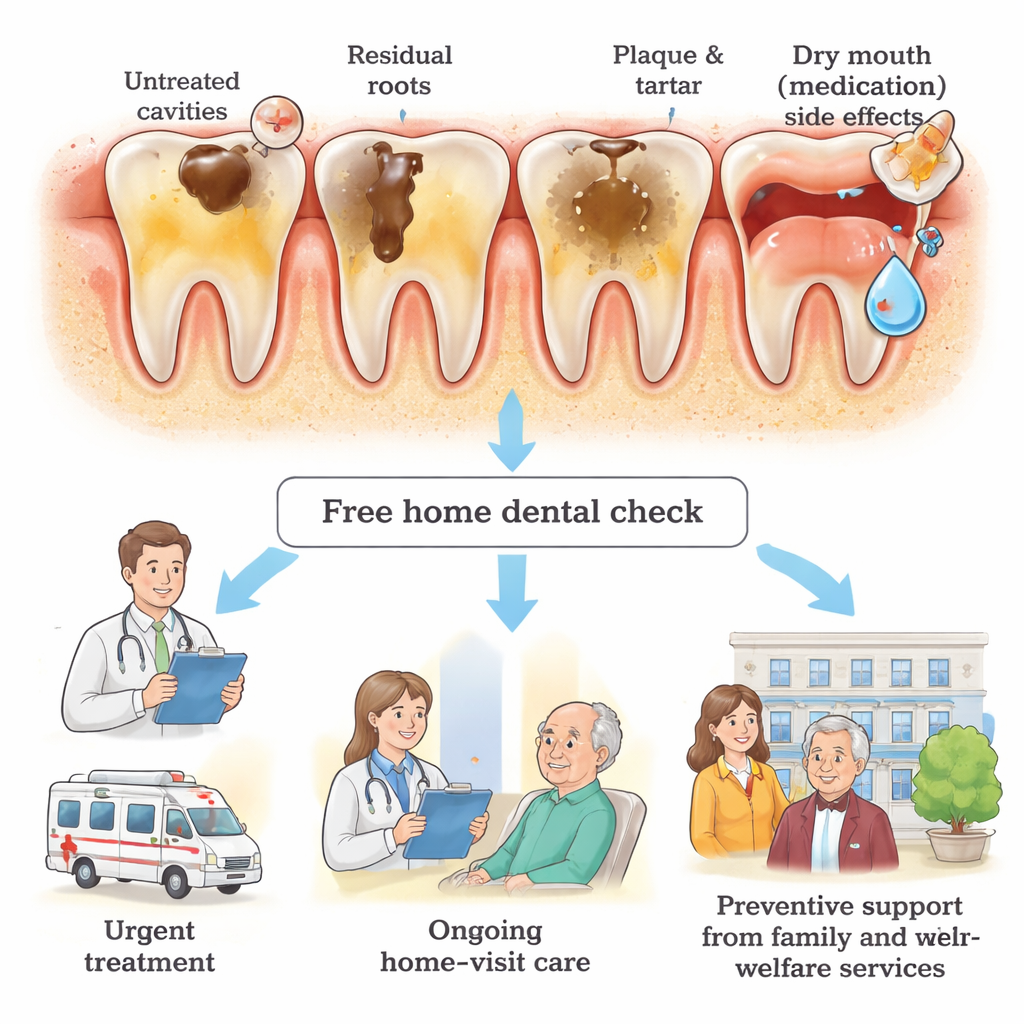
Op papier hadden deze patiënten ongeveer evenveel tanden als de gemiddelde Japanse volwassene van middelbare leeftijd. Maar de staat van die tanden was veel slechter. Velen hadden meerdere onbehandelde gaatjes, ernstig aangetaste ‘residuwortels’ die waren achtergelaten in plaats van verwijderd, en dikke lagen plaque en verhard tandsteen. Scores voor tong en tandoppervlak toonden aan dat ongeveer een derde van de patiënten zeer slechte mondhygiëne had. In vergelijking met andere groepen — zoals ouderen die bezocht werden door wijkverpleegkundigen of patiënten die in ziekenhuizen voor tandvleesziekten werden behandeld — scoorde de thuispsychiatrische groep consequent slechter op bijna alle mondgezondheidsindices die de onderzoekers gebruikten.
Geldzorgen, weinig energie en angst voor de stoel
De studie helpt verklaren waarom deze problemen zich ophopen. Bijna zeven op de tien deelnemers leefden van sociale bijstand en veel anderen hadden een laag of instabiel inkomen. In Japan betalen mensen met sociale bijstand niets voor verzekerde tandheelkundige diensten, waaronder huisbezoeken. Degenen die niet gedekt zijn, moeten voor elk tandartsbezoek aan huis betalen — een kostenpost die sommige deelnemers zeiden simpelweg niet te kunnen betalen. Eén patiënt stopte de behandeling vanwege deze kosten, terwijl een ander zorg uitstelde totdat de financiën verbeterden. Verder hadden veel deelnemers jaren geen tandarts gezien en stemde meer dan 40% alleen in met een onderzoek omdat een familielid of psychiater daartoe aanzette. Symptomen van psychische aandoeningen — zoals lage motivatie, angst voor nieuwe situaties en moeite met het organiseren van dagelijkse taken — maakten het gemakkelijk om tandenpoetsen over te slaan en afspraken te vermijden. Sterke psychiatrische medicatie droogt vaak de mond uit, wat het risico op cariës en infecties verder vergroot.
De stille kracht van familie en huisbezoeken
Wanneer familie of andere zorgverleners nauw betrokken waren, hadden patiënten meer kans om van een gratis controle naar daadwerkelijke behandeling over te gaan. Medio 2025 waren zeven deelnemers doorgegaan met huisbezoeken door een tandarts; bijna allen hadden familie aanwezig tijdens de bezoeken en iedereen had enige vorm van financiële ondersteuning die eigen kosten wegnam. De auteurs stellen dat het aanleren van eenvoudige dagelijkse taken aan familieleden — zoals de mond controleren, toezicht houden bij tandenpoetsen en helpen bij het regelen van afspraken — de mondgezondheid voor mensen die deze stappen niet zelf kunnen uitvoeren sterk zou kunnen verbeteren. Ze benadrukken ook een veelbelovende behandelaanpak genaamd atraumatische restauratieve behandeling, die met handgereedschap en speciale vullingsmaterialen gaatjes voorzichtig thuis repareert, met minder stress voor angstige of medisch kwetsbare patiënten.
Wat er moet veranderen om deze glimlachen te beschermen
Hoewel dit een klein pilotproject van één kliniek was, is de boodschap duidelijk: iedere patiënt in deze groep had onbehandelde cariës en slechte mondhygiëne. Voor mensen wier geestelijke gezondheid het dagelijks leven al moeilijk maakt, vormen kiespijn, infecties en kauwproblemen een extra, vermijdbare last. De auteurs pleiten voor sterkere verbindingen tussen psychiatrie, tandheelkunde en sociale zorg, zodat mondgezondheidscontroles een standaard onderdeel van huisbezoeken worden en verwijzingen naar tandartsen die aan huis komen eenvoudig en routine zijn. Ze bepleiten het uitbreiden van financiële ondersteuning voor tandheelkundige huisdiensten, het aanbieden van regelmatige gratis screenings en het opzetten van opleidingsprogramma’s voor zorgverleners om te voorkomen dat kleine problemen tot crises uitgroeien. Eenvoudig gezegd: voor mensen die zelden hun huis verlaten, moet mondzorg worden gezien als een basisonderdeel van de zorg voor de geest.
Bronvermelding: Suga, T., Tu, T.T.H., Gamo, Y. et al. A preliminary study on oral health status and unmet dental needs in patients with home-based psychiatric services. Sci Rep 16, 4919 (2026). https://doi.org/10.1038/s41598-026-35661-9
Trefwoorden: mondgezondheid, ernstige psychische aandoening, thuiszorg, toegang tot tandheelkundige zorg, sociale bijstand