Clear Sky Science · nl
Een pragmatische aanpak om postextubatie-dysfagie te identificeren bij kritisch zieke chirurgische patiënten met de wattersliktest
Waarom slikken ertoe doet nadat de beademingsbuis verwijderd is
Veel mensen verlaten de operatiekamer of de intensive care (IC) met een beademingsbuis die hen heeft geholpen een ernstige ziekte te overleven. Maar zodra die buis is verwijderd, kan een verborgen probleem aan het licht komen: sommige patiënten hebben plotseling moeite om veilig te slikken. Deze studie stelde een eenvoudige vraag met grote gevolgen voor het herstel: kan een snelle wattersliktest aan het bed betrouwbaar aangeven welke chirurgische IC‑patiënten risico lopen op slikproblemen en ernstige complicaties zoals longontsteking?
Een eenvoudige bedrandtest voor een complex probleem
Nadat beademingsbuizen zijn verwijderd, ontwikkelen sommige patiënten postextubatie‑dysfagie — slikmoeilijkheden die voedsel of vloeistof naar de longen in plaats van de maag kunnen leiden. Die verkeerde geleiding, aspiratie genoemd, kan longontsteking veroorzaken, herhaalde ademhalingsondersteuning nodig maken en het ziekenhuisverblijf verlengen. Gespecialiseerde tests met röntgen of kleine camera’s via de neus kunnen het slikken nauwkeurig meten, maar vereisen apparatuur, getraind personeel en tijd. Het team van een groot Thais ziekenhuis wilde een praktischer manier om snel veel chirurgische IC‑patiënten te screenen. Ze kozen voor een gestructureerde wattersliktest, waarbij een pas‑geëxtubeerde patiënt eerst kleine lepels water en daarna een grotere hoeveelheid drinkt terwijl een zorgverlener nauw let op tekenen van verslikken, hoesten, stemveranderingen of een daling van het zuurstofgehalte.
Wie werd getest en wat gebeurde er
Gedurende bijna twee jaar ondergingen 123 volwassen patiënten op een chirurgische IC, die minstens 12 uur aan een beademingsapparaat hadden gelegen, wakker, stabiel en in staat om commando’s op te volgen, de wattersliktest enkele uren nadat hun beademingsbuis was verwijderd. Patiënten met duidelijke oorzaken voor slikproblemen — zoals hoofd‑ en halsoperaties, grote hersenproblemen of lange periodes zonder orale voeding — werden uitgesloten zodat de studie zich op de impact van de buis zelf en de kritieke ziekte kon concentreren. Als een patiënt slecht presteerde op de waterstest, werd die doorgestuurd voor een meer gedetailleerd onderzoek met een flexibele camera (een fiberoptische endoscopische evaluatie van slikken) aan het bed om te bevestigen of er daadwerkelijk dysfagie was.
Hoe vaak slikproblemen voorkwamen
De meeste patiënten — 114 van de 123 — leken de wattersliktest te halen zonder duidelijke tekenen van moeite. Dertien patiënten faalden de bedrandtest; tien van hen ondergingen het camera‑onderzoek. In die groep werden bij acht patiënten slikproblemen bevestigd. In totaal betekende dat dat ongeveer 1 op de 15 patiënten (6,5%) in deze zorgvuldig geselecteerde chirurgische IC‑groep bevestigd postextubatie‑dysfagie had. Patiënten met slikproblemen waren over het algemeen ouder, magerder en ernstiger ziek. Ze hadden veel langer aan de beademingsbuis gelegen — typisch ongeveer zes dagen vergeleken met anderhalve dag — en moesten vaker opnieuw geïntubeerd worden, wat betekent dat de beademingsbuis na een eerdere verwijderpoging opnieuw geplaatst moest worden.
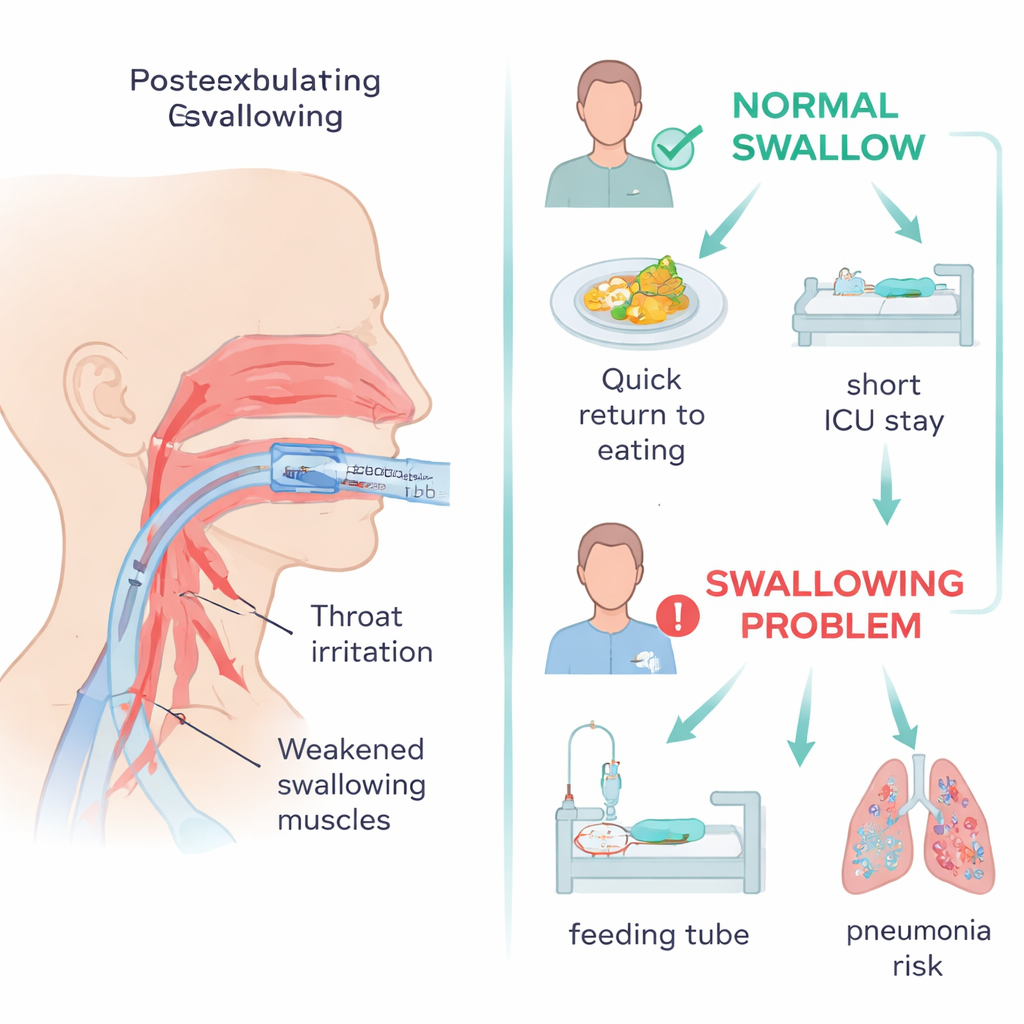
Risicovollere paden en trager herstel
De studie volgde ook wat er met patiënten gebeurde na de test. Patiënten met slikproblemen deden er veel langer over om weer per mond te eten en waren dagen tot weken afhankelijk van sondevoeding in plaats van een dag of twee. Ze verbleven langer op de IC en in het ziekenhuis en hadden een grotere kans om binnen een maand opnieuw geïntubeerd te moeten worden. Bepaalde kenmerken sprongen eruit als waarschuwingssignalen voor dysfagie: een voorgeschiedenis van re‑intubatie, meer dagen op middelen voor bloeddrukondersteuning, hogere niveaus van bloedureumstikstof (een marker die ziekte‑ernst en nierbelasting kan weerspiegelen) en langere intubatieperiode. Deze factoren weerspiegelen waarschijnlijk zowel directe schade en irritatie van de keel door de buis als de bredere zwakte en zenuwveranderingen die gepaard gaan met ernstige kritieke ziekte.
Wat dit betekent voor patiënten en zorgteams
Voor patiënten en families is de boodschap van de studie zowel geruststellend als waarschuwend. In deze chirurgische IC had het merendeel van de zorgvuldig gescreende patiënten geen ernstige slikproblemen nadat de buis was verwijderd, en aspiratiepneumonie was zeldzaam. Tegelijk ontwikkelde een kleine maar belangrijke groep wel betekenisvolle problemen die hun herstel vertraagden. De snelle wattersliktest bleek een praktische, verpleegkundige‑vriendelijke manier om veel van deze hoogrisicopatiënten vroeg te signaleren, hoewel hij "stille" aspiratie zonder duidelijke hoest kan missen. De auteurs concluderen dat IC‑afdelingen routinematig zouden moeten screenen op slikproblemen na extubatie, extra aandacht moeten besteden aan oudere, lang geïntubeerde of opnieuw geïntubeerde patiënten en elke patiënt die begint te drinken of eten nauwlettend moeten volgen. Dat kan helpen longontsteking te voorkomen, de noodzaak van herhaalde intubatie verminderen en patiënten sneller en veiliger naar huis brengen.
Bronvermelding: Yuyen, T., Intusut, M., Phothikun, N. et al. A pragmatic approach to identifying postextubation dysphagia in critically ill surgical patients using the water swallow test. Sci Rep 16, 5253 (2026). https://doi.org/10.1038/s41598-026-35533-2
Trefwoorden: slikproblemen, verwijderen van beademingsbuis, intensive care, aspiratiepneumonie, wattersliktest