Clear Sky Science · nl
Optimalisatie van butorfanol-dexmedetomidine dosering voor de behandeling van kathetergerelateerde blaasongemakken na anesthesie: een gerandomiseerde proef
Waarom dit belangrijk is na een operatie
Veel mensen worden na een operatie wakker met een onaangename verrassing: een branderig, urgent gevoel in de onderbuik veroorzaakt door de tijdens de ingreep geplaatste urinekatheter. Dit probleem, kathetergerelateerde blaasongemakken genoemd, kan patiënten onrustig maken, ertoe aanzetten aan hun slangen te trekken en verse operatiewonden te belasten. De hier samengevatte studie onderzocht of een specifieke geneescombinatie dit ongemak snel kan verminderen, terwijl de ademhaling veilig blijft en overmatige sedatie wordt vermeden. De bevindingen kunnen veranderen hoe verkoeverkamers wereldwijd een van de meest voorkomende bronnen van leed direct na anesthesie behandelen.
Wat is dit onaangename gevoel?
Urinekatheters zijn dunne buisjes die in de blaas worden ingebracht om urine tijdens en na veel operaties af te voeren. Hoewel ze cruciaal zijn voor veiligheid en chirurgische precisie, irriteren ze vaak het blaasoppervlak. Patiënten voelen dan brandende pijn boven het schaambeen, een sterke aandrang om te plassen, of het gevoel dat de blaas voortdurend vol is, ook al loopt de urine al weg. Tot negen van de tien patiënten kunnen enige mate van dit ongemak opmerken, en bijna de helft ervaart het zo sterk dat ze geagiteerd raken. Die agitatie kan op haar beurt de bloeddruk en hartslag verhogen, de pijn verergeren en zelfs hechtingen en katheters in gevaar brengen. Bestaande medicatie om dit probleem te behandelen kan helpen, maar vertraagt vaak het ontwaken, maakt het denken troebel of onderdrukt de ademhaling, vooral bij oudere of kwetsbare patiënten.
Een nadere blik op drie medicatieopties
Om een betere balans tussen comfort en veiligheid te vinden, voerden onderzoekers in China een gerandomiseerde proef uit bij volwassenen die wakker werden uit de operatie en matige tot ernstige katheterongemakken hadden. Allen hadden algemene anesthesie ondergaan met een urinekatheter. Eenmaal op de verkoeverkamer werden 102 geschikte patiënten willekeurig toegewezen om een van drie intraveneuze geneescombinaties te ontvangen. Elke groep kreeg dexmedetomidine, een sedatief-analgeticum, in dezelfde lage dosis. De ene groep kreeg daarnaast sufentanil, een krachtig standaard opioïd tegen pijn. Een tweede groep ontving een lage dosis butorfanol, en een derde groep een hogere dosis butorfanol. Butorfanol werkt vooral op een andere reeks pijnbanen die belangrijk zijn bij diepe, inwendige "viscerale" pijn, zoals van de blaas of darmen.
Hoe de onderzoekers comfort en veiligheid maten
Patiënten werden zorgvuldig een uur op de verkoeverkamer gemonitord en daarna langer gevolgd voor pijn en algemeen herstel. Het team beoordeelde blaasongemak op een eenvoudige schaal 0–3, waarbij 0 geen symptomen betekende en 3 ernstige pijn met agitatie of pogingen om de katheter te verwijderen. Een behandeling werd als succesvol gerekend wanneer de score tot 1 of minder daalde. Ze volgden ook bloeddruk, hartslag, zuurstofwaarden, ademhalingsfrequentie, pijnscores en hoe slaperig of alert patiënten waren. Ademhalingsproblemen werden gedefinieerd als trage ademhaling of lage zuurstof zonder extra ondersteuning, terwijl overmatige sedatie betekende dat de patiënt dieper sliep dan als veilig werd beschouwd voor routineherstel.
Wat de studie vond over verlichting en risico's
Alle drie de geneescombinaties verminderden het blaasongemak, maar ze presteerden niet gelijk. Vijftenvijftien minuten na behandeling bereikte slechts ongeveer één op de vier patiënten die dexmedetomidine plus sufentanil kregen het streefcomfort, vergeleken met meer dan vier op de vijf in de combinatie met lage dosis butorfanol en ongeveer twee op de drie bij de hogere butorfanol-dosering. Na een uur waren de responspercentages in de butorfanolgroepen boven de 90% en bijna alle patiënten in de lage-dosisgroep hadden goede verlichting bereikt. De lage-dosis butorfanolgroep had ook de meest stabiele hartslag en ondervond minder episoden van vertraagde ademhaling dan de sufentanilgroep. Pijnscores buiten de blaas waren over het algemeen beter met lage-dosis butorfanol, en patiënten in deze groep waren minder geneigd om kort na de behandeling overdreven slaperig te zijn dan degenen die of sufentanil of de hogere butorfanol-dosis kregen.
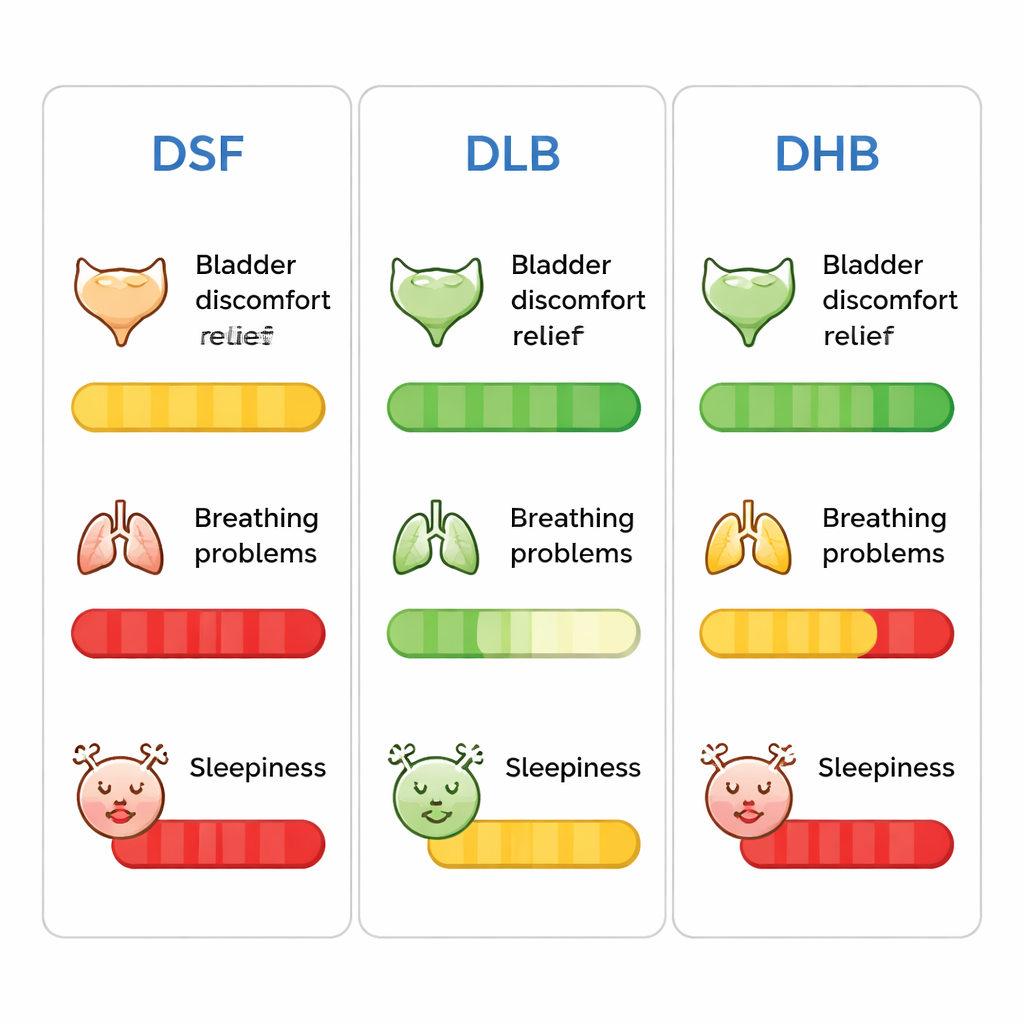
Wat dit betekent voor patiënten op de verkoeverkamer
Samengevat suggereert de studie dat het combineren van een kleine dosis dexmedetomidine met een bescheiden dosis butorfanol snelle, sterke verlichting van katheterongemak biedt, terwijl de risico's voor de ademhaling worden beperkt en overmatige slaap wordt vermeden. Hogere butorfanol-doseringen verbeterden de blaasverlichting niet duidelijk, maar verhoogden wel vroege overmatige sedatie, en de combinatie met sufentanil veroorzaakte meer ademhalingsproblemen en een trager terugkeren van alertheid. Voor patiënten kan deze geoptimaliseerde mix betekenen dat ze uit de operatie wakker worden met minder branderig gevoel en aandrang in de blaas, stabielere vitale functies en een helderder hoofd. Voor ziekenhuizen biedt het een praktisch, evidence-based protocol dat verkoeverkamers rustiger, veiliger en comfortabeler kan maken voor een veelvoorkomende maar vaak ondergewaardeerde bron van leed.
Bronvermelding: Wang, YL., Zhang, Y., Wang, QB. et al. Optimizing butorphanol-dexmedetomidine dosing for managing catheter-related bladder discomfort post-anesthesia: a randomized trial. Sci Rep 16, 4788 (2026). https://doi.org/10.1038/s41598-026-35071-x
Trefwoorden: kathetergerelateerde blaasongemakken, postoperatief herstel, butorfanol, dexmedetomidine, urinekatheter