Clear Sky Science · nl
Verband tussen COVID-19-vaccine‑effectiviteit en de infectiedruk van een epidemie
Waarom hoe goed vaccins werken ons toch kan verrassen
COVID-19-vaccins werden als een keerpunt gevierd, maar snel viel op dat hetzelfde vaccin niet overal even goed leek te werken. Sommige proeven en studies uit de praktijk meldden zeer hoge bescherming; andere, uitgevoerd op andere plaatsen of tijden, zagen meer infecties onder gevaccineerden. Dit artikel stelt een ogenschijnlijk simpele vraag: in welke mate bepaalt de intensiteit van een uitbraak in een gemeenschap — de “infectiedruk” om je heen — hoe effectief een vaccin lijkt te zijn?
De “druk” van een uitbraak meten
Om die vraag te beantwoorden richtten de onderzoekers zich op de force of infection, een term die vastlegt hoe vaak vatbare mensen in een gemeenschap geïnfecteerd raken. In plaats van te vertrouwen op alleen wat er binnen vaccinproeven gebeurde, koppelden ze drie grote fase‑3 COVID-19‑vaccinonderzoeken — Moderna’s mRNA-1273 (COVE), AstraZeneca’s ChAdOx1 nCoV-19 (AZD1222) en Janssen’s Ad26.COV2.S (ENSEMBLE) — aan onafhankelijke surveillance‑schattingen van hoe wijdverbreid SARS‑CoV‑2 op elk proefflocatie in de tijd verspreid was. Die surveillancedata, afgeleid van opnames in ziekenhuizen, sterfgevallen en antistoftesten, gaven een dag‑tot‑dagbeeld van lokale infectieniveaus vanaf het begin van de pandemie tot eind 2021. 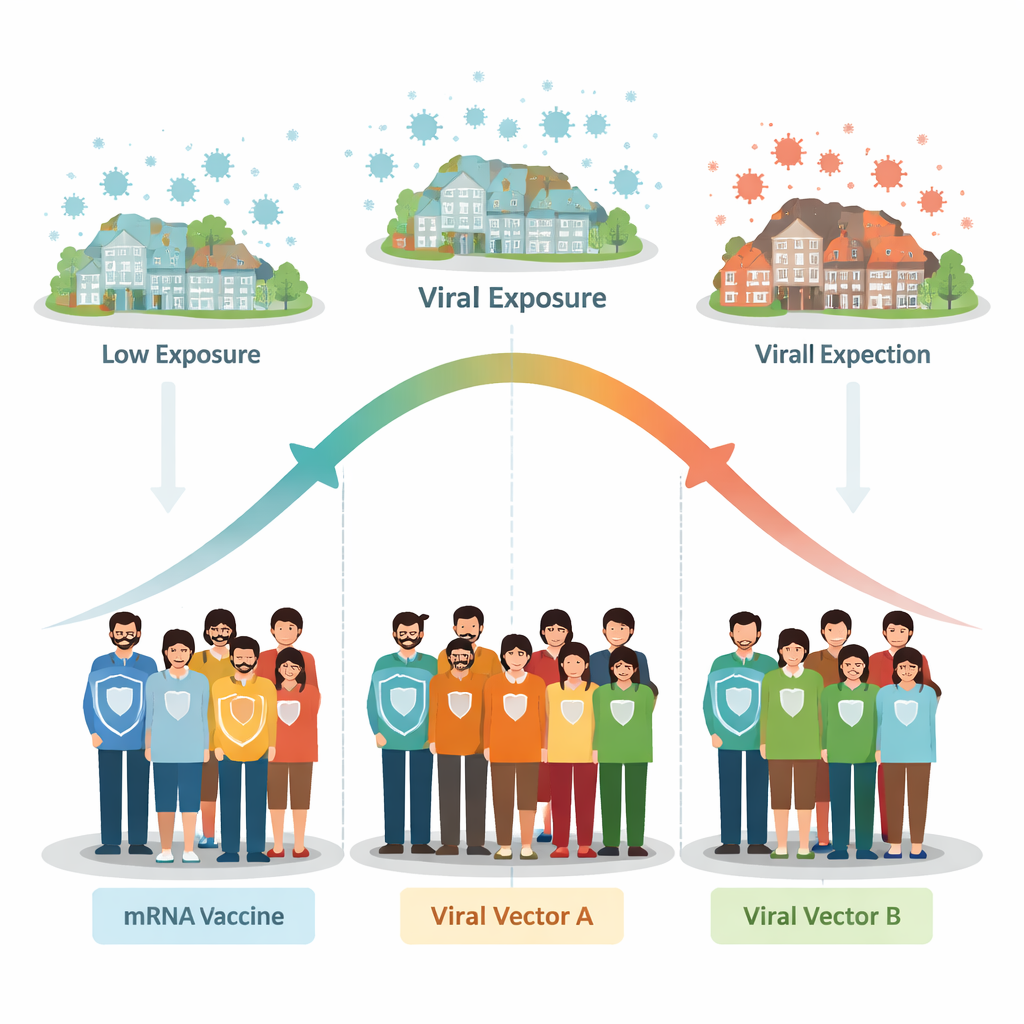
Wat de drie vaccinatests opmerkten
Het beeld dat verscheen was geen eenvoudige regel, maar een patroon dat varieerde met vaccinetype en blootstellingsniveau. In de Amerikaanse subgroep van de AstraZeneca‑proef hing hogere infectiedruk samen met hogere gemeten vaccin‑effectiviteit: naarmate de blootstelling toenam binnen de over het algemeen laag‑tot‑matig belaste Amerikaanse setting van die proef, nam het infectierisico in de placebogroep sterker toe dan in de gevaccineerde groep. Daarentegen zagen de onderzoekers bij de gecombineerde Amerikaanse en niet‑Amerikaanse gegevens van de Janssen‑proef een tegenovergestelde neiging: plaatsen met hogere infectieniveaus toonden geneigd lagere vaccin‑effectiviteit, vooral in regio’s buiten de Verenigde Staten waar de gemeenschapsverspreiding intens was. Voor de Moderna‑proef, de volledige AstraZeneca‑proef en het Amerikaanse deel van de Janssen‑proef toonden de gegevens geen duidelijke samenhang in welke richting dan ook — de vaccinprestatie leek relatief stabiel over het bereik van infectiedrukken dat die deelnemers ervaarden.
Een mogelijke “sweet spot” en een “stresstest” voor vaccins
Gezamenlijk suggereren de auteurs dat de relatie tussen vaccin‑effectiviteit en infectiedruk een omgekeerd U‑vormig verband kan volgen. Bij relatief lage infectieniveaus kunnen kleine toenames in blootstelling meer van het voordeel van een vaccin ten opzichte van placebo blootleggen, waardoor de effectiviteit lijkt te stijgen. Maar bij zeer hoge infectieniveaus — waar mensen herhaaldelijk of intens worden blootgesteld — kunnen zelfs goede vaccins aan een “stresstest” worden onderworpen, wat leidt tot meer doorbraakinfecties en lagere schijnbare bescherming. 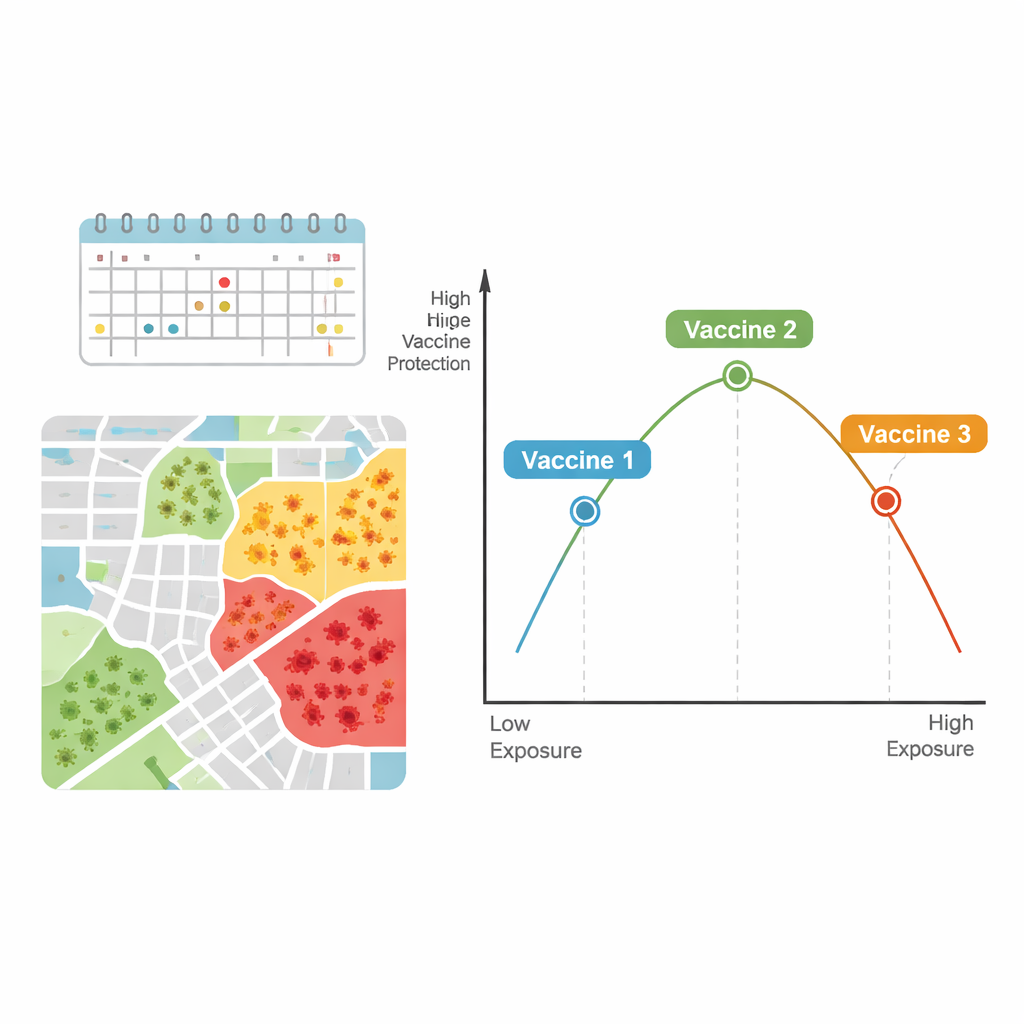
Beperkingen en wat ze betekenen voor beslissingen in de praktijk
De auteurs merken op dat hun werk geen oorzakelijk verband bewijst en dat ze werden beperkt door het bereik van infectieniveaus dat zich tijdens de proeven voordeed en door het niet volledig kunnen scheiden van varianten‑effecten of ziekte‑ernst. Toch stelde het koppelen van persoonsniveau‑proefgegevens aan dagelijkse lokale infectieschattingen hen in staat verder te gaan dan eerdere studies die elk land of elke proef behandelden als één onveranderlijk getal. Hun bevindingen suggereren dat we, wanneer we vaccins vergelijken of proberen proefresultaten op een nieuwe locatie toe te passen, goed moeten letten op hoe hard het virus die gemeenschap treft, en niet alleen op het kopregel‑effectiviteitspercentage. Voor proeven op één locatie kan het negeren van lokale infectiedruk leiden tot misleidende verwachtingen over hoe een vaccin elders zal presteren.
Wat dit betekent voor de volgende pandemie
Eenvoudig gezegd betoogt dit artikel dat hoe goed een vaccin “werkt” niet alleen afhangt van het vaccin of van de persoon die het krijgt; het hangt ook af van wat er in de omliggende gemeenschap gebeurt. Bij matige uitbraken komen de sterke punten van een vaccin mogelijk het duidelijkst naar voren. Bij explosieve uitbraken kunnen zelfs sterke vaccins zwakker lijken, simpelweg omdat mensen veel meer kansen krijgen om geïnfecteerd te raken. Het begrijpen van deze genuanceerde, mogelijk omgekeerd U‑vormige relatie kan onderzoekers helpen betere proeven te ontwerpen, meer informatieve proeflocaties te kiezen en volksgezondheidsfunctionarissen te helpen vaccingegevens verstandiger te interpreteren bij het beslissen hoe verschillende regio’s in toekomstige epidemieën en pandemieën te beschermen.
Bronvermelding: Xu, J., Halloran, M.E., Moore, M. et al. Association between COVID-19 vaccine efficacy and epidemic force of infection. npj Vaccines 11, 54 (2026). https://doi.org/10.1038/s41541-026-01374-3
Trefwoorden: COVID-19-vaccins, vaccin‑effectiviteit, infectiedruk, epidemiedynamiek, klinische proeven