Clear Sky Science · nl
Klinische, sociale en economische lasten van schizofrenie in Japan: een gerichte literatuuroverzicht
Waarom deze ziekte ons allemaal aangaat
Schizofrenie wordt in films vaak als zeldzaam en extreem afgebeeld, maar in werkelijkheid treft het honderden duizenden mensen in Japan en miljoenen wereldwijd. Dit overzichtsartikel onderzoekt hoe de ziekte het dagelijks leven vormt: niet alleen de gezondheid van patiënten, maar ook hun kansen op werk, het onderhouden van relaties en zelfstandig wonen. Het belicht ook hoe families, het zorgstelsel en de bredere economie verborgen kosten dragen. Het begrijpen van dit grotere plaatje helpt verklaren waarom beleid op het gebied van geestelijke gezondheid niet alleen een medische kwestie is, maar ook een sociale en economische.
Hoe vaak het voorkomt en wat erbij hoort
In Japan leeft ongeveer 0,6% van de bevolking met schizofrenie, een percentage dat vergelijkbaar is met andere landen. Dit overzicht bracht resultaten samen uit meer dan 150 wetenschappelijke artikelen en meer dan 100 aanvullende rapporten en conferentiepresentaties die in het afgelopen decennium zijn gepubliceerd. Deze studies tonen aan dat mensen met schizofrenie niet alleen de kernsymptomen van de ziekte ervaren, zoals veranderingen in denken en waarneming, maar ook een hoge last aan andere gezondheidsproblemen. Obesitas, hoge bloeddruk, type 2-diabetes en depressie komen allemaal vaker voor dan bij de algemene bevolking. Patiënten overlijden ook jonger, vaak aan aandoeningen zoals longontsteking, kanker of hartziekten. Dit patroon weerspiegelt een al lang erkende kloof: geestelijke gezondheidszorg en lichamelijke gezondheidszorg werken te vaak gescheiden, waardoor mensen met ernstige psychische aandoeningen medisch onderbediend blijven.
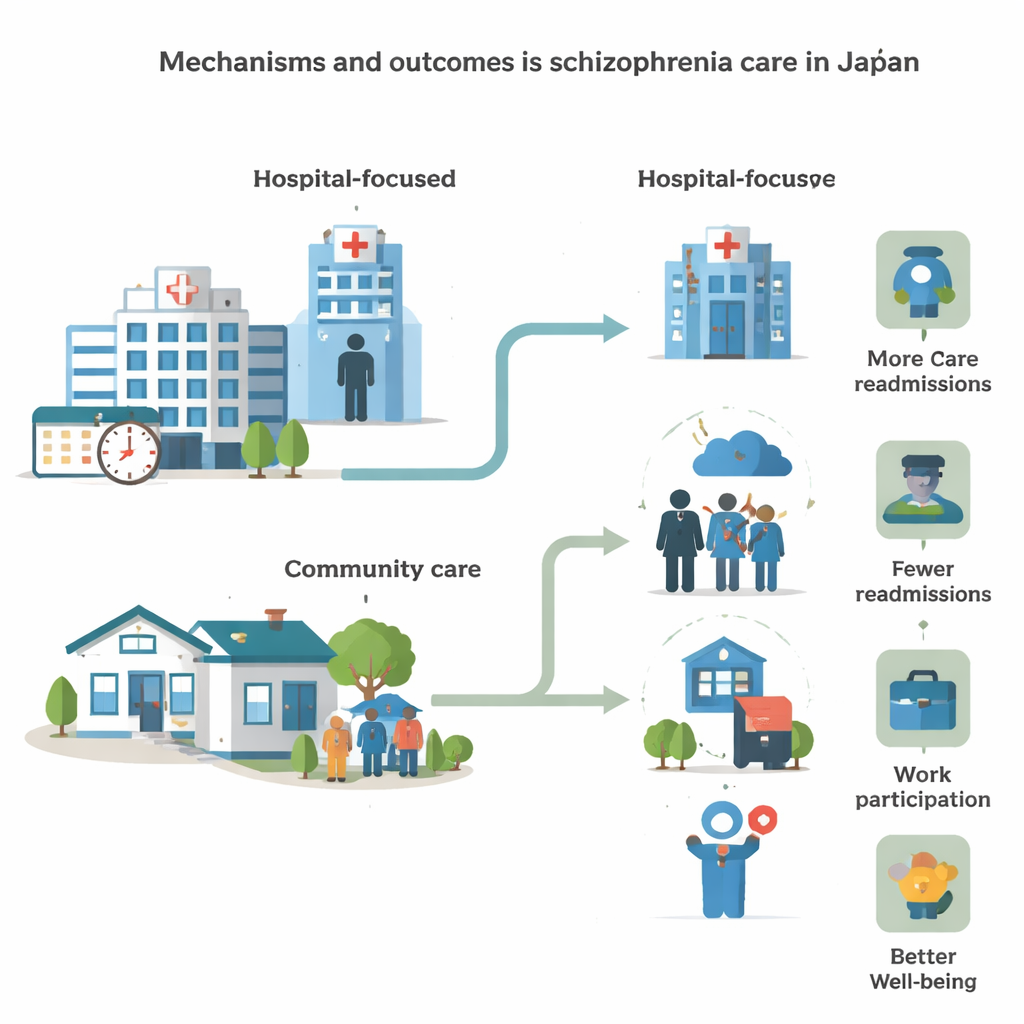
Leven binnen en buiten het ziekenhuis
De universele ziektekostenverzekering in Japan dekt psychiatrische behandeling, maar de zorg blijft sterk op ziekenhuizen gericht. Het overzicht vond grote aantallen langdurige ziekenhuisopnames, soms over jaren, en frequente heropnames. Hoewel ziekenhuisopname tijdens crises veiligheid kan bieden, hangen lange opnames samen met sociale isolatie en problemen met het aanpassen aan het leven in de gemeenschap. Veel patiënten hebben moeite met basale dagelijkse activiteiten, zoals koken, omgaan met geld of het gebruik van het openbaar vervoer, en vertonen duidelijke problemen met geheugen, aandacht en probleemoplossing. Deze cognitieve moeilijkheden bemoeilijken terugkeer naar werk of school. Studies suggereren dat programma’s die alledaagse vaardigheden oefenen, zelfzorg ondersteunen en lokale gemeentediensten betrekken, vroege heropname kunnen verminderen, maar zulke inspanningen zijn nog niet landelijk standaard.
Families onder druk
Het overzicht biedt een zeldzaam inkijkje in het leven van mantelzorgers—vaak ouders of broers en zussen—die onbetaalde ondersteuning bieden. Zij helpen met medicatiebeheer, begeleiden familieleden naar afspraken en gaan om met crises zoals terugval of zelfmoordpogingen. Enquêtes tonen dat deze zorgtaken vaak leiden tot stress, angst over de toekomst en verloren werktijd. Een gedetailleerde economische studie toonde aan dat productiviteitsverliezen van zorgverleners, met name door "presenteïsme" (wel op het werk zijn maar onder capaciteitsniveau presteren), ongeveer 2,4 miljoen yen per zorgverlener per jaar bedragen. Families moeten ook navigeren door stigma: patiënten en verwanten rapporteren dat ze zich beoordeeld of vermeden voelen, wat hen kan weerhouden hulp te zoeken, bijstandsuitkeringen aan te vragen of deel te nemen aan gemeenschapsactiviteiten die herstel zouden kunnen ondersteunen.
De verborgen prijs voor de samenleving
Toen de auteurs de financiële consequenties bij elkaar optelden, vonden ze dat schizofrenie Japan naar schatting 2,8 biljoen yen kost in één jaar, waarbij het grootste deel afkomstig is van indirecte kosten zoals gemiste inkomsten door werkloosheid, langdurige ziekenhuisopnames en voortijdig overlijden. Directe medische uitgaven voor ziekenhuis- en poliklinische zorg zijn aanzienlijk, maar nog steeds kleiner dan de verliezen die samenhangen met verstoorde werklevens. Patiënten met depressie naast schizofrenie, en degenen die frequente terugvallen ervaren, staan er bijzonder slecht voor wat betreft zowel kwaliteit van leven als arbeidsdeelname. Ondanks dit vond het overzicht weinig georganiseerde inspanningen die specifiek gericht zijn op het verminderen van productiviteitsverlies, het helpen terugkeren naar werk of het verlichten van de financiële druk op gezinnen.
Wat er wordt gedaan — en wat ontbreekt
De auteurs bekeken ook wat overheidsinstanties, medische verenigingen en patiëntenorganisaties daadwerkelijk doen. Het Japanse ministerie van Volksgezondheid, Arbeid en Welzijn is zeer actief op het gebied van beleid en gegevensverzameling, en onderzoekscentra en beroepsverenigingen geven behandelrichtlijnen uit en organiseren scholingsprogramma’s voor psychiaters. Patiënten- en familiegroepen werken aan bewustwording en bestrijding van stigma, soms via media-optredens en publieke evenementen. Activiteiten die direct gemeenschapsleven ondersteunen—zoals lokale lotgenotenondersteuning, arbeidsbemiddeling, huisvestingsondersteuning en rampenvoorbereiding voor mensen met psychische aandoeningen—blijven echter beperkt. Menselijke ervaringen zoals kwaliteit van leven, persoonlijk herstel en mantelzorgbelasting worden minder bestudeerd dan ziekenhuisgebruik of medicatiepatronen, waardoor belangrijke vragen onbeantwoord blijven.
Alles samenbrengen voor betere levens
Voor een niet-specialistische lezer is de kernboodschap van dit overzicht duidelijk: schizofrenie in Japan is niet alleen een medische diagnose, maar een langdurige uitdaging die gezondheid, gezinsleven, werk en de rijksbegroting raakt. Het bewijs toont aan dat mensen met deze ziekte ernstige risico’s voor de lichamelijke gezondheid lopen, langdurige ziekenhuisopnames ondergaan en sterke sociale stigmatisering ervaren, terwijl families veel van de last stil dragen. Tegelijkertijd komen veelbelovende benaderingen—vroegtijdige diagnose, gecoördineerde medische en sociale zorg, ondersteuning voor zelfstandig wonen en betere voorlichting over geestelijke gezondheid—langzaam naar voren. De auteurs betogen dat Japan meer onderzoek en sterkere samenwerking nodig heeft tussen patiënten, mantelzorgers, professionals en beleidsmakers om deze ideeën om te zetten in de dagelijkse praktijk. Goed uitgevoerd zouden zulke inspanningen ziekenhuisopnames kunnen verkorten, de druk op gezinnen verminderen, economische verliezen terugdringen en, het belangrijkst, meer mensen met schizofrenie in staat stellen veiliger en bevredigender te leven in hun gemeenschappen.
Bronvermelding: Ono, F., Okamura, M. Clinical, social, and economic burdens of schizophrenia in Japan: a targeted literature review. Schizophr 12, 27 (2026). https://doi.org/10.1038/s41537-025-00716-9
Trefwoorden: schizofrenie, Japan, geestelijke gezondheidszorg, zorgverlenersbelasting, gezondheidseconomie