Clear Sky Science · nl
Het graduele effect van propofol op elektrofysiologie-geleide navigatie tijdens hersenstimulatiewerkzaamheden
Waarom dit belangrijk is voor mensen met Parkinson
Diepe hersenstimulatie (DBS) heeft de behandeling van veel mensen met de ziekte van Parkinson veranderd door tremor en stijfheid te verlichten wanneer medicijnen niet meer voldoende helpen. Het succes van DBS hangt echter sterk af van het plaatsen van dunne elektroden in een zeer klein doelgebied diep in de hersenen. Steeds meer ziekenhuizen voeren deze operatie tegenwoordig volledig onder anesthesie met propofol uit, zodat patiënten niet wakker hoeven te zijn. De vraag die deze studie behandelt is eenvoudig maar cruciaal: maakt propofol het lastiger voor chirurgen om precies naar de juiste plek in de hersenen te navigeren, en zo ja, hoe kunnen ze dat veilig omzeilen?
Een bewegend doel diep in de hersenen vinden
Om DBS-operaties te begeleiden gebruiken artsen niet alleen gedetailleerde hersenscans maar ook realtime elektrische opnamen van individuele hersencellen. Terwijl een haardunne opnamegeleider naar de subthalamische kern beweegt — een belangrijk doel bij Parkinson — veranderen patroon en intensiteit van de zenuwcelactiviteit op karakteristieke manieren. Deze veranderingen fungeren als herkenningspunten op een wegenkaart en vertellen het operatieteam wanneer ze een gewenste structuur zijn binnengegaan of verlaten. De studie analyseerde 702 van dergelijke opnamen van 25 mensen met Parkinson, sommige geopereerd terwijl ze wakker waren met lokale verdoving en andere onder algehele anesthesie met propofol in verschillende doseringen. De onderzoekers brachten vervolgens elke opname in kaart binnen een standaard hersenruimte om te vergelijken hoe deze elektrische herkenningspunten verschoof bij verschillende anesthesieniveaus.
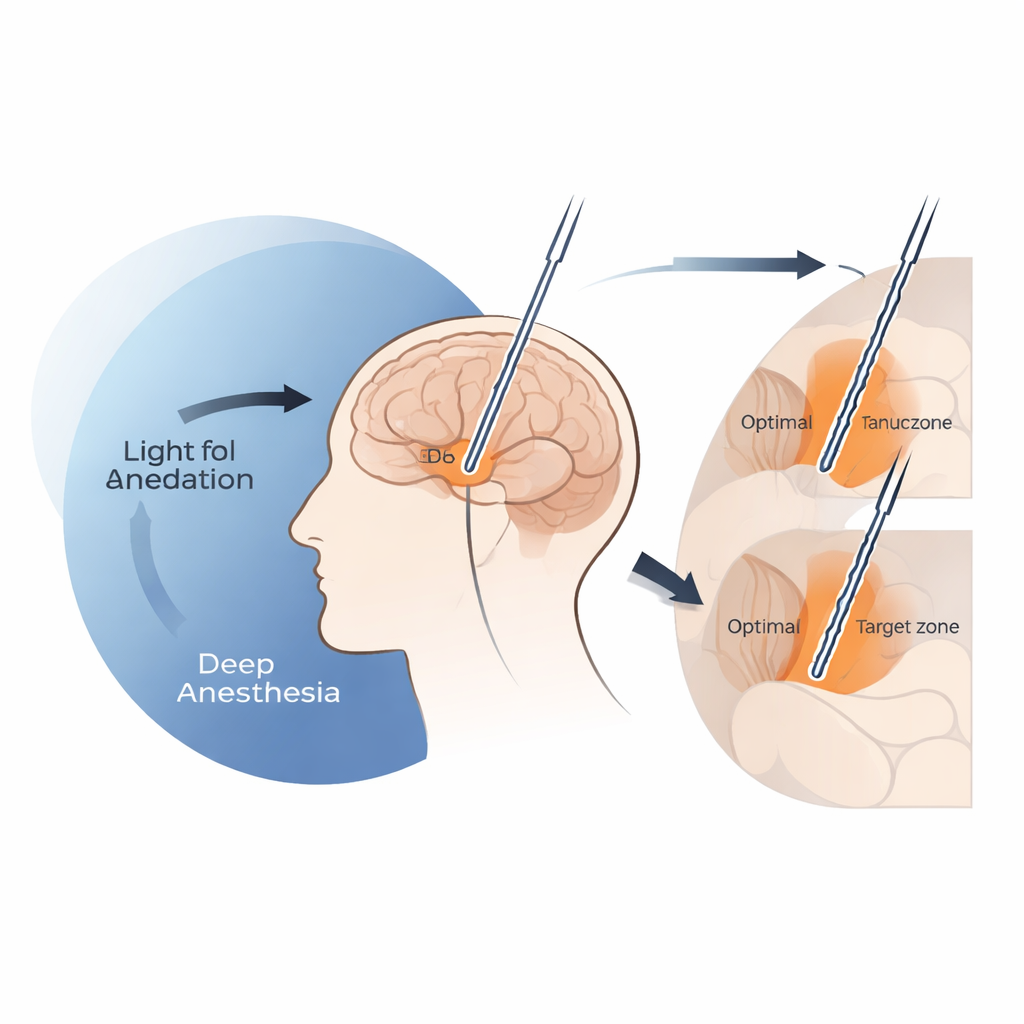
Wanneer te veel sedatie de borden van de hersenen verbergt
Het team vond dat diepe sedatie met propofol de signalen waar chirurgen op vertrouwen om de bovengrens van de subthalamische kern te herkennen effectief kan verzwakken. Bij infusiesnelheden van propofol boven ongeveer 4 milligram per kilogram per uur daalde de algemene achtergrondactiviteit nabij de toegang tot deze structuur scherp, en duidelijk identificeerbare enkelcelsignalen verschenen vaak pas dieper langs het traject. Onder deze hoge dosisomstandigheden kwamen de uiteindelijke DBS-elektroden systematisch lager te liggen dan de plek die eerder geassocieerd werd met de beste verbetering van de beweging — vaak aangeduid als de klinische “sweet spot”. Daarentegen leek bij propofoldoses op of onder die 4 mg/kg/uur–drempel het ruimtelijke patroon van opnamen sterk op dat van wakker geopereerde patiënten, en de nauwkeurigheid van elektrodeplaatsing correspondeerde met die van ingrepen onder lokale verdoving.
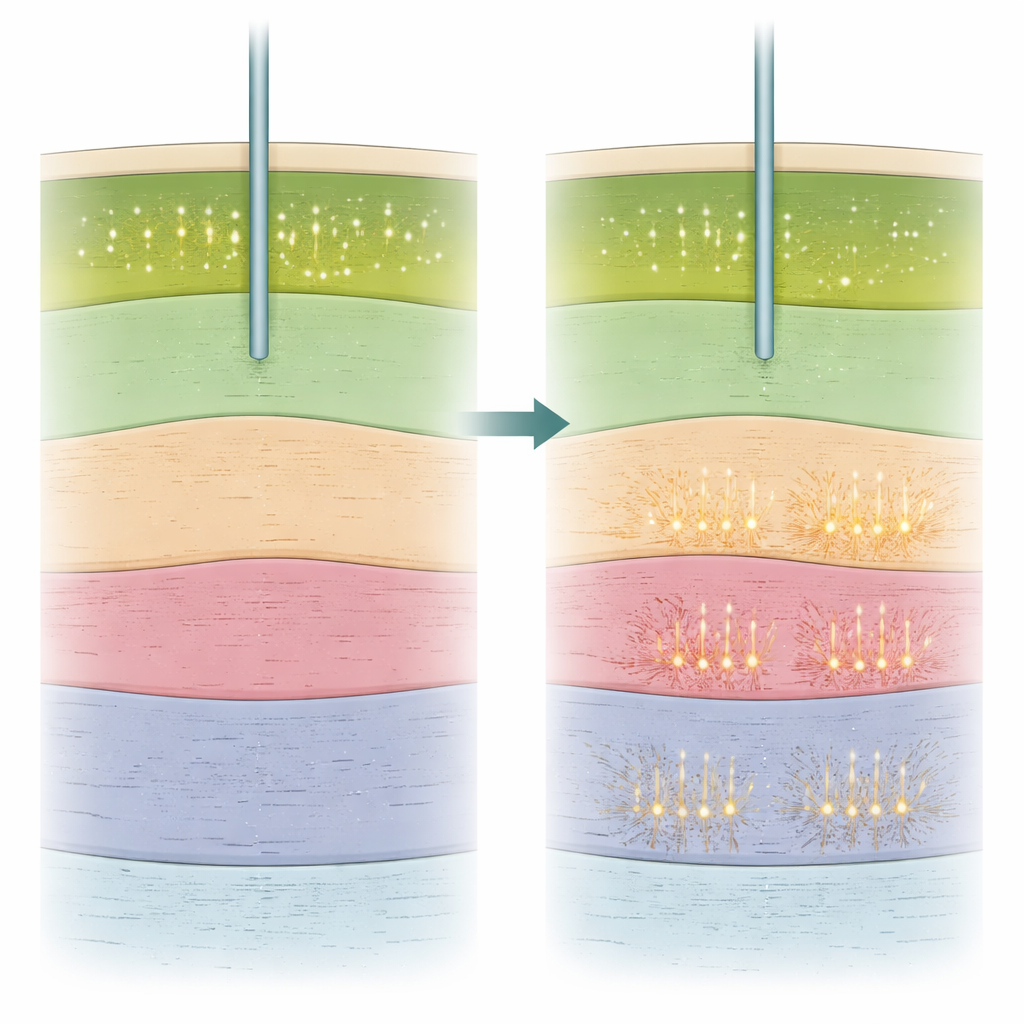
Een nieuw signaal dat nog werkt onder anesthesie
Buiten de vraag of cellen überhaupt vuurden, onderzochten de onderzoekers ook hóe ze vuurden. Ze berekenden enkele eenvoudige kenmerken van de activiteit van iedere neuron, waaronder het vuren per tijdseenheid en de mate waarin vuren zich in korte uitbarstingen voordeden versus gelijkmatiger verspreid over de tijd. Eén maat, het zogenaamde burst-index, bleek bijzonder informatief. Deze index was hoger in de subthalamische kern dan in het aangrenzende substantia nigra-gebied, waardoor het team de twee structuren kon onderscheiden, zelfs onder algehele anesthesie. Belangrijk is dat hoe dichter een opnamelocatie bij de klinische sweet spot lag, hoe hoger de burst-index neigde te zijn, zowel bij operaties waarbij de patiënt wakker was als bij slaapachtige ingrepen. Andere maten, zoals de gemiddelde vuursnelheid of de regelmaat van de spikes, waren minder betrouwbaar om de twee structuren van elkaar te scheiden. Het team gebruikte ook elektro-encefalografie (EEG) vanaf de schedel om de diepte van sedatie per patiënt te schatten en toonde aan dat diepere sedatie samenhing met meer vervaagde grenzen aan de bovenzijde van het doelgebied en met algemenere toename van burst-achtig vuren.
Praktische tips voor veiliger "slaap"-hersenchirurgie
Aangezien deze analyse voortkomt uit routineklinische praktijk en geen gerandomiseerde proef is, kan zij geen eenduidig “juist” anesthesierecept opleggen. Toch bieden de patronen die naar voren komen praktische aanwijzingen. Het houden van de propofolinfusie op of onder ongeveer 4 mg/kg/uur tijdens de opnamefase lijkt de sleutelelektrische signalen voor navigatie te behouden, waardoor het operatieteam kan profiteren van het comfort en de efficiëntie van algehele anesthesie zonder nauwkeurigheid te verliezen. Wanneer hogere doses onvermijdelijk zijn — bijvoorbeeld bij zeer angstige patiënten — kan de burst-index dienen als reservemarker, helpen de ondergrens van het doelgebied te identificeren en waarschuwen dat opnamen door sterke sedatie vertekend kunnen zijn. Het combineren van deze informatie met zorgvuldige beeldvorming en teststimulatie kan voorkomen dat elektroden te diep geplaatst worden.
Wat dit betekent voor mensen die DBS overwegen
Voor patiënten die DBS overwegen geeft de studie geruststelling en nuance. Zij laat zien dat chirurgie onder algehele anesthesie met propofol uitvoerbaar is en nog steeds bruikbare begeleiding uit hersenopnamen kan bieden, mits de medicijnniveaus zorgvuldig worden gecontroleerd. Bij matige doses blijven de elektrische herkenningspunten leesbaar en kunnen elektroden naar dezelfde sweet spot worden geleid die patiënten bij wakker opereren ten goede komt. Bij zeer hoge doses vervagen die herkenningspunten echter en neemt het risico toe dat elektroden iets te diep geplaatst worden. Met die kennis kunnen anesthesiologen en neurochirurgen de propofoldosis aanpassen en extra letten op burstachtige vuren om DBS-operaties zowel comfortabel als nauwkeurig te houden.
Bronvermelding: Issabekov, G., Al-Fatly, B., Mousavi, M. et al. The graded effect of propofol in electrophysiology-guided navigation during deep brain stimulation surgery. npj Parkinsons Dis. 12, 64 (2026). https://doi.org/10.1038/s41531-025-01243-1
Trefwoorden: diepe hersenstimulatie, ziekte van Parkinson, propofol-anesthesie, neurale opnamen, navigatie bij hersenchirurgie