Clear Sky Science · nl
Combinatie van PARP- en KRASG12D-remmers versterkt therapeutische werkzaamheid door kwetsbaarheden in PDAC te benutten
Waarom deze studie ertoe doet
Alvleesklierkanker behoort tot de dodelijkste veelvoorkomende kankers, grotendeels omdat de ziekte meestal laat wordt ontdekt en standaardbehandelingen vaak weinig effect hebben. Veel van deze tumoren worden aangedreven door een specifieke genetische afwijking genaamd KRASG12D; een nieuw experimenteel middel tegen deze afwijking toont belofte maar stuit snel op resistentie. Deze studie stelt een praktisch vraagstuk met tastbare consequenties: kunnen we dat KRAS-blokkerende middel combineren met een tweede geneesmiddel om een kortstondige respons om te zetten in een diepere, langer aanhoudende aanval op de kanker?
Een hardnekkige kanker met een veelvoorkomend zwak punt
De meeste pancreaskanaaladenocarcinomen dragen mutaties in het KRAS-gen, dat functioneert als een vastzittend gaspedaal voor celgroei. Hiervan is de KRASG12D‑vorm zowel het meest voorkomend als het sterkst verbonden met een slechte overleving. De onderzoekers bevestigden eerst, met behulp van grote kanker-databases, dat patiënten met tumoren die deze mutatie dragen doorgaans slechter af zijn dan patiënten met andere KRAS-veranderingen of zonder KRAS-mutatie. Ze merkten ook op dat KRASG12D-tumoren hoge activiteit vertonen in genen die beschadigd DNA repareren, wat suggereert dat deze kankers kunnen vertrouwen op een krachtig DNA-reparatiemechanisme om de constante schade door snelle groei te overleven.
Een kracht in een zwakte veranderen
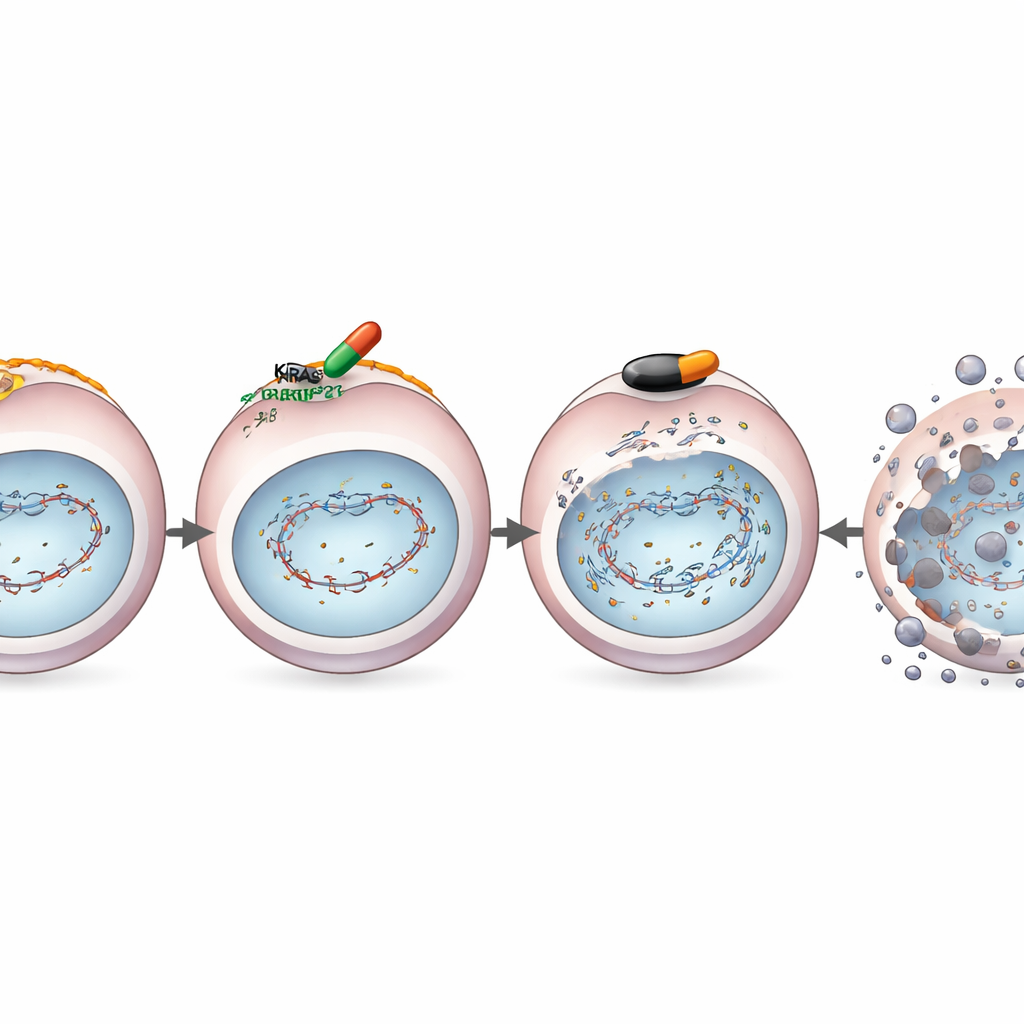
Het team bestudeerde een zeer selectief KRASG12D-blokkerend middel, MRTX1133, in pancreaskankercellen gekweekt in het laboratorium. Toen ze KRASG12D-mutante cellen behandelden met dit middel en daarna blootstelden aan DNA-beschadigende bestraling, hadden de cellen moeite hun gebroken DNA te herstellen. Moleculaire tests lieten zien waarom: MRTX1133 verlaagde de niveaus van sleutelproteïnen voor reparatie, waaronder BRCA1 en RAD51, die normaal gevaarlijke dubbelestrengsbreuken in DNA helpen herstellen. Gespecialiseerde rapportage-assays bevestigden dat de cellen ‘‘homologe recombinatie-deficiënt’’ waren — in gewone bewoordingen: ze verloren een van hun nauwkeurigste DNA-reparatiesystemen.
Twee gerichte geneesmiddelen combineren voor een krachtiger treffer
Het verlies van deze reparatieroute is precies het soort gebrek dat cellen kwetsbaar maakt voor een andere klasse geneesmiddelen, genaamd PARP-remmers, die al worden gebruikt bij sommige borst- en eierstokkankers. De onderzoekers combineerden daarom MRTX1133 met de PARP-remmer olaparib in KRASG12D-mutante pancreaskankercellen en in muismodellen. In verschillende celijnen werkte het twee-middelen-combinatie veel beter dan elk middel afzonderlijk: er gingen meer kankercellen dood en hun vermogen om nieuwe koloniën te vormen nam sterk af. Bij muizen met menselijke of muizentumoren met KRASG12D kromp de combinatietherapie tumoren dieper en langduriger dan de enkele middelen, en veroorzaakte meer DNA-schade en kankerceldood onder de microscoop, terwijl normale cellen gespaard leken te worden.
Werkt zelfs wanneer resistentie optreedt
Gerichte middelen zoals MRTX1133 falen vaak omdat tumoren hun groeicircuits herschakelen en signalering via alternatieve routes herstellen. Het team creëerde bewust kankercellijnen die resistent waren geworden tegen de groeiremmende effecten van MRTX1133. Opvallend was dat, zelfs in deze resistente cellen, het middel nog steeds de expressie van BRCA1, RAD51 en aanverwante reparatieproteïnen verlaagde, waardoor de DNA-reparatie-zwakte behouden bleef. Hierdoor bleef de combinatie van MRTX1133 en olaparib sterke, samenwerkende killing van kankercellen laten zien in kweek en bij muizen met resistente tumoren. Dit suggereert dat de combinatie een fundamentele kwetsbaarheid aanvalt die aanhoudt zelfs nadat klassieke resistentiepadways zijn geactiveerd.
Het immuunsysteem wakker maken
Buiten het direct beschadigen van tumorcellen herstructureerde de gecombineerde behandeling ook de tumoromgeving. Met single-cell RNA-sequencing en flowcytometrie in immuuncompetente muizen vonden de onderzoekers dat de combinatietherapie meer kankervragende CD8- en helper CD4-T-cellen naar de tumoren trok en ze in een meer agressieve, ‘‘effector’’-toestand duwde, terwijl tekenen van T-cel-uitputting afnamen. Wanneer CD8-T-cellen experimenteel werden verwijderd, nam het voordeel van het geneesmiddelenpaar af, wat aantoont dat immuunaanslag een belangrijk deel van het totale effect is. Met andere woorden: de strategie breekt de tumor niet alleen van binnenuit door DNA-reparatie te verlammen, maar nodigt ook het immuunsysteem uit om mee te vechten.
Wat dit voor patiënten zou kunnen betekenen
Hoewel het specifieke KRASG12D-middel dat hier is getest niet langer klinisch wordt voortgezet, levert de studie een heldere boodschap: selectieve blokkade van KRASG12D kan een specifieke DNA-reparatiekwetsbaarheid creëren die pancreastumoren extreem gevoelig maakt voor PARP-remmers, en dit blijkt waar te blijven zelfs nadat resistentie tegen het KRAS-middel zelf ontstaat. Toekomstige KRASG12D‑gerichte geneesmiddelen zouden gecombineerd kunnen worden met PARP-remmers, en mogelijk met immunotherapieën, om een ooit ‘‘on-druggable’’ mutatie om te zetten in een gerichte behandelingsmogelijkheid voor het grote deel van pancreaskankerpatiënten waarvan de tumoren deze genetische verandering dragen.
Bronvermelding: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Trefwoorden: alvleesklierkanker, KRASG12D, PARP-remmer, DNA-reparatie, combinatietherapie