Clear Sky Science · nl
Fenotype van circulerende tumor-reactieve T‑cellen voorspelt respons op remmers van immuuncontrolepunten bij niet-kleincellig longcarcinoom
Waarom bloedgebaseerde kankeraanwijzingen ertoe doen
De meeste mensen weten dat het immuunsysteem soms kanker kan herkennen en aanvallen. Wat minder voor de hand ligt, is dat belangrijke aanwijzingen over of een patiënt baat zal hebben bij moderne immunotherapie kunnen schuilen in een eenvoudige bloedafname. Deze studie richt zich op een zeldzame groep immuuncellen in het bloed van mensen met niet-kleincellig longkanker en laat zien dat hun "uiterlijk" en gedrag kunnen voorspellen hoe goed immuuncheckpointmedicijnen zullen werken.
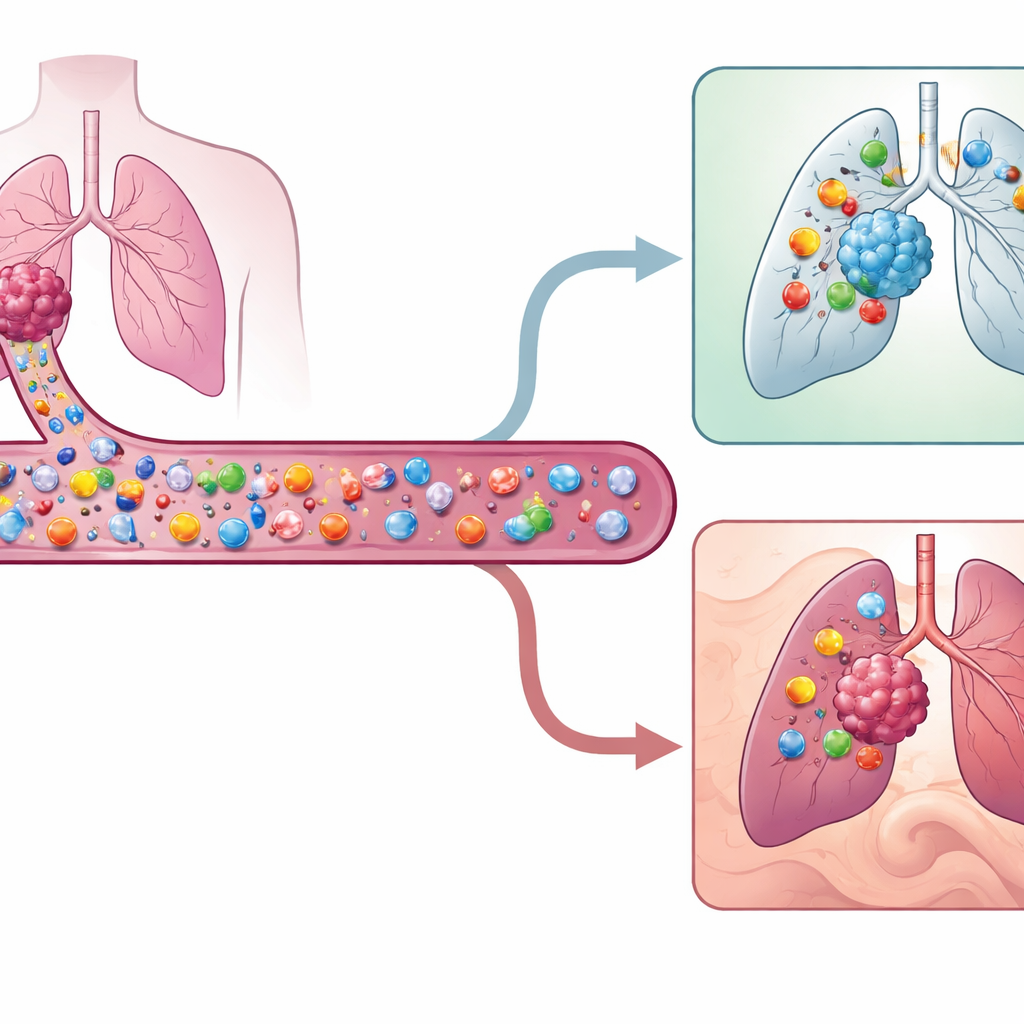
Speciale jagercellen in het bloed
Kankers dragen moleculaire vlaggen die hen als abnormaal markeren. Bepaalde witte bloedcellen, zogenaamde T‑cellen, kunnen deze vlaggen herkennen en kankercellen doden. Maar niet alle T‑cellen in een tumor herkennen daadwerkelijk de kanker; veel zijn slechts omstanders die reageren op vroegere infecties. De onderzoekers wilden de echte kankerjagende T‑cellen vinden en karakteriseren die in het bloed circuleren in plaats van al in de tumor te zitten. Deze circulerende tumor‑reactieve T‑cellen zijn extreem zeldzaam — vaak minder dan één op de duizend T‑cellen — dus gebruikte het team hoogresolutie enkel‑cel genetische en eiwitprofilering om ze op te sporen bij negen patiënten met vroeg stadium niet‑kleincellig longkanker.
Een vingerafdruk voor kankervechtende T‑cellen
Om bloed‑T‑cellen te koppelen aan die binnen tumoren gebruikten de wetenschappers de unieke receptorvolgorde van elke T‑cel als een soort barcode. Als een bloed‑T‑cel dezelfde receptor deelde als een tumorinfiltrerende cel met een bekende tumor‑reactieve genexpressie, werd die in het bloed als tumor‑reactief gemarkeerd. Deze circulerende cellen vertoonden een kenmerkende oppervlaktevingerafdruk: ze droegen vaak de eiwitten CD49a, CD49b en HLA‑DR en misten het eiwit dat geassocieerd is met naïeve cellen, CD45RA. Samen markeerde deze combinatie — hoog CD49a of CD49b, hoog HLA‑DR en laag CD45RA — een eerder onbekende subset van geactiveerde, weefselzoekende geheugen‑T‑cellen die klaar zijn om tumoren binnen te dringen. Het team stelde ook een 140‑genenhandtekening op die deze zeldzame jagers nauwkeuriger onderscheidt van andere bloed‑T‑cellen dan eerdere methodes ontwikkeld voor andere kankers.
Van vroegstadium verkenners tot uitgeputte strijders
Door waarschijnlijke ontwikkelingspaden van bloed naar tumor te reconstrueren, vonden de onderzoekers dat circulerende tumor‑reactieve T‑cellen lijken op progenitoren — cellen in een vroeger stadium — met hogere niveaus van genen die verband houden met levenslange overleving en lagere niveaus van uitputtingsgerelateerde genen dan hun tegenhangers al binnen tumoren. Eenmaal in de tumor verwerven deze cellen geleidelijk meer tekenen van vermoeidheid en weefselresidentie. Interessant is dat ze zelfs in het bloed al kenmerken tonen van cellen die aangepast zijn om in weefsels te leven, wat suggereert dat ze klaarstaan om zich te richten op ontstoken of kankervormende locaties in plaats van breed door het lichaam te zwerven.
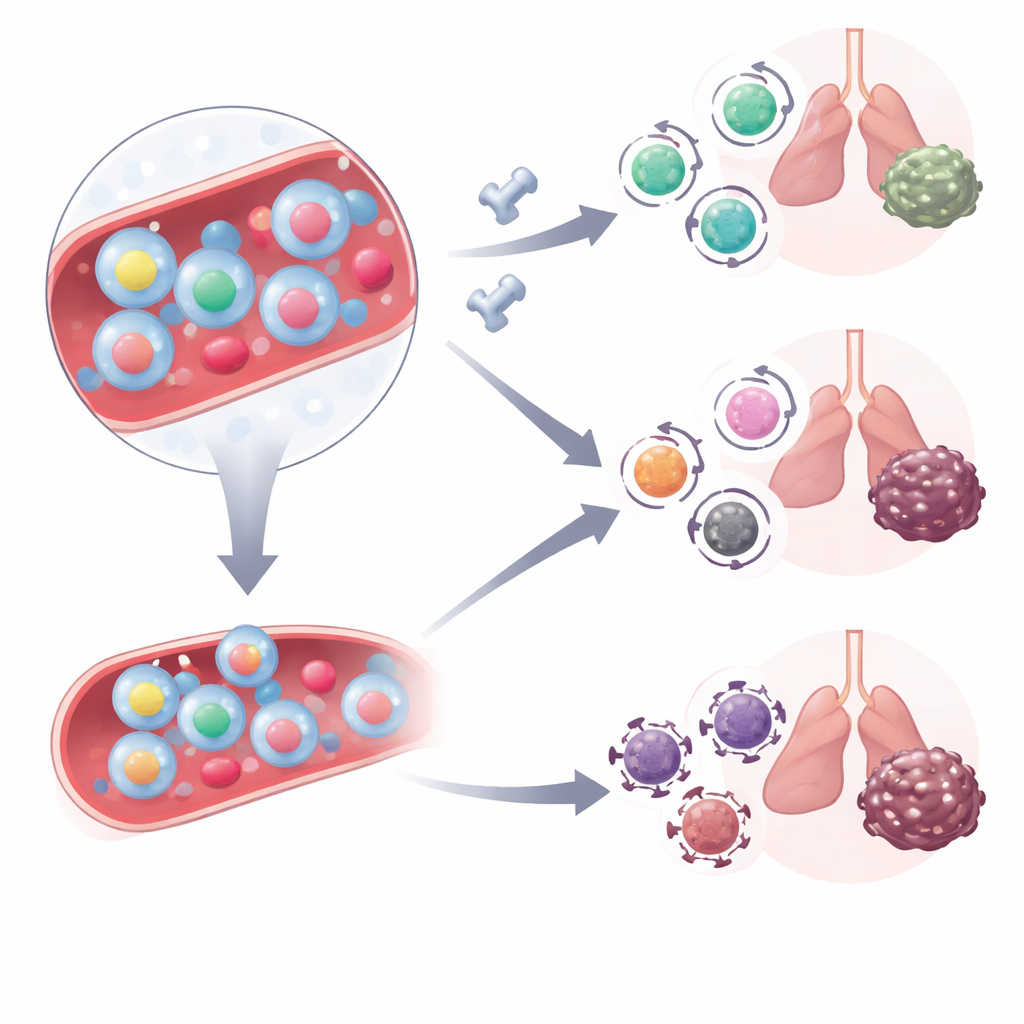
Hoe deze cellen veranderen met behandeling
Het team vroeg zich vervolgens af hoe deze bloedgedragen kankerjagers zich gedragen wanneer patiënten immuuncheckpointremmers krijgen die de PD‑1‑route blokkeren. Ze analyseerden bloed‑T‑cellen van een andere groep longkankerpatiënten vóór en kort nadat ze waren begonnen met combinatiebehandeling van PD‑1‑blokkade en chemotherapie. Voor de behandeling hadden zowel responders als non‑responders vergelijkbare aantallen circulerende tumor‑reactieve cellen, maar hun kwaliteit verschilde. Bij non‑responders droegen deze cellen vaker hoge niveaus van CD38, een molecuul dat gekoppeld is aan metabole stress en weerstand tegen PD‑1‑therapie. Na de eerste behandelingsdosis verschoven tumor‑reactieve cellen bij responders naar een stamachtige effector‑geheugenstatus — cellen die dodelijk vermogen combineren met het vermogen om aan te houden — terwijl ze bij non‑responders in een meer sterk geactiveerde toestand bleven.
Dierproeven en validatie in de praktijk
Om te bevestigen dat deze markers daadwerkelijk kankerspecifieke cellen aanduiden, gebruikten de wetenschappers een muismelanoommodel dat zo was aangepast dat het een kunstmatig doel tot expressie bracht dat met een moleculair "tetramer"‑sonde gevolgd kon worden. In deze muizen waren T‑cellen die het kunstmatige doel in het bloed herkenden sterk verrijkt onder de cellen die dezelfde drietal oppervlaktemarkers droegen als gezien bij menselijke patiënten. Na PD‑L1‑blokkade verloren deze muis tumor‑reactieve cellen enkele van hun activatiemarkers terwijl ze functioneel betrokken bleven, een spiegelbeeld van de verschuiving gezien bij menselijke responders. Ten slotte vielen in een grotere groep van 70 longkankerpatiënten die checkpointtherapie kregen twee bloedmetingen op: patiënten die de behandeling begonnen met minder CD38‑hoge tumor‑reactieve cellen en die na de eerste dosis een daling zagen in de activatiemarkergedefinieerde populatie, hadden veel langere periodes voordat hun kanker vorderde.
Wat dit voor patiënten betekent
In concrete termen toont dit werk aan dat een klein stelletje "elite" kankerjagende T‑cellen in de bloedbaan belangrijke aanwijzingen draagt over hoe iemand zal reageren op immunotherapie. Het gaat niet zozeer om hoeveel van deze cellen aanwezig zijn, maar of ze metabool gezond zijn en in staat om, zodra checkpointremmers hun remmen wegnemen, over te schakelen naar een langlevende, stamachtige toestand. Eenvoudige bloedtesten die naar de oppervlaktestructuur en activatiestatus van deze zeldzame cellen kijken, zouden, met verdere verfijning, artsen kunnen helpen voorspellen wie het meest waarschijnlijk baat heeft bij immuuncheckpointremmers en de ontwikkeling van nieuwe T‑celgebaseerde behandelingen die rechtstreeks uit het bloed worden gehaald, kunnen sturen.
Bronvermelding: Ito, K., Iida, K., Hirano, T. et al. Phenotype of circulating tumor-reactive T cells predicts immune checkpoint inhibitor response in non-small cell lung cancer. Nat Commun 17, 2856 (2026). https://doi.org/10.1038/s41467-026-69680-x
Trefwoorden: tumor-reactieve T‑cellen, immuuncheckpointtherapie, niet-kleincellig longkanker, bloedbiomerkers, T‑cel uitputting