Clear Sky Science · nl
Heterogene meervoudige kopieën van blaCTX-M-varianten op hetzelfde plasmide vergroten evolutionaire aanpasbaarheid in klinische Klebsiella pneumoniae
Waarom dit belangrijk is voor de moderne geneeskunde
Infecties met resistentie tegen antibiotica vormen wereldwijd een toenemende bedreiging in ziekenhuizen, en artsen zijn steeds vaker aangewezen op middelen als laatste redmiddel om patiënten te redden. Deze studie verklaart hoe een veelvoorkomende ziekenhuisbacterie, Klebsiella pneumoniae, een subtiele genetische truc kan gebruiken om krachtige combinaties van antibiotica te weerstaan die juist ontworpen waren om resistentie te overwinnen. Door deze strategie bloot te leggen, helpt het onderzoek te verklaren waarom sommige infecties blijven terugkomen ondanks agressieve behandeling — en biedt het aanwijzingen hoe artsen een stap voor kunnen blijven.
Een ziekenhuiskiem onder druk
Het verhaal begint op een intensivecareafdeling, waar twee patiënten werden geïnfecteerd door bijna identieke stammen van K. pneumoniae. De ene stam was gemakkelijk te behandelen met het moderne geneesmiddelpaar ceftazidim/avibactam, terwijl de andere sterk resistent was. Genetische vergelijkingen lieten zien dat beide stammen dezelfde brede familie van resistentie-enzymen droegen, zogenaamde β-lactamases, op een gedeeld plasmide — een kleine, mobiele DNA-cirkel in de bacterie. Maar in de resistente stam was een van deze enzymen subtiel veranderd, en die variant, genaamd CTX-M-249, stelde de bacterie in staat de geneescombinatie van zich af te schudden die haar anders zou hebben gedood.
Een kleine verandering met grote gevolgen
Nadrukkelijkere biochemische testen toonden aan dat CTX-M-249 het ene soort bescherming ruilt voor een andere. De gebruikelijke versie, CTX-M-65, is uitstekend in het afbreken van bepaalde antibiotica zoals cefotaxim, maar blijft kwetsbaar voor de remmer avibactam. CTX-M-249, gewijzigd op slechts twee posities in het eiwit, wordt goed in het verwerken van ceftazidim plus avibactam maar verliest veel van zijn kracht tegen cefotaxim. Op papier lijkt dit op een klassiek evolutionair afwegingsprobleem: het verwerven van de ene verdediging terwijl een andere verzwakt. Toch ontliep de klinische stam deze nadelige ruil door meerdere nauw verwante kopieën van het gen tegelijk te dragen, zodat verschillende versies van het enzym konden samenleven in dezelfde bacteriële afstamming.
Veel kopieën, veel opties
Met behulp van long-read DNA-sequencing en precieze telmethoden vonden de onderzoekers dat het plasmide in de resistente stam twee afzonderlijke blaCTX-M-locaties bevatte, en dat één daarvan in meerdere, licht verschillende versies kon voorkomen. Zonder geneesmiddeldruk droeg ongeveer de helft van de populatie de oudere CTX-M-65-versie en bijna de helft droeg CTX-M-249, met een klein aandeel dat tussenvormen bezat. Wanneer de bacteriën werden blootgesteld aan toenemende doses ceftazidim/avibactam, steeg zowel het aantal genkopieën als het aandeel CTX-M-249 sterk. Soms gebeurde dit door het aantal plasmiden per cel te verhogen; bij hogere geneesmiddelconcentraties produceerde het plasmide zelf korte tandemherhalingen van het resistentiegen. In feite gebruikten de bacteriën DNA-duplicatie als een draaiknop die ze hoger of lager konden zetten om aan te sluiten bij de omgevende antibiotica.
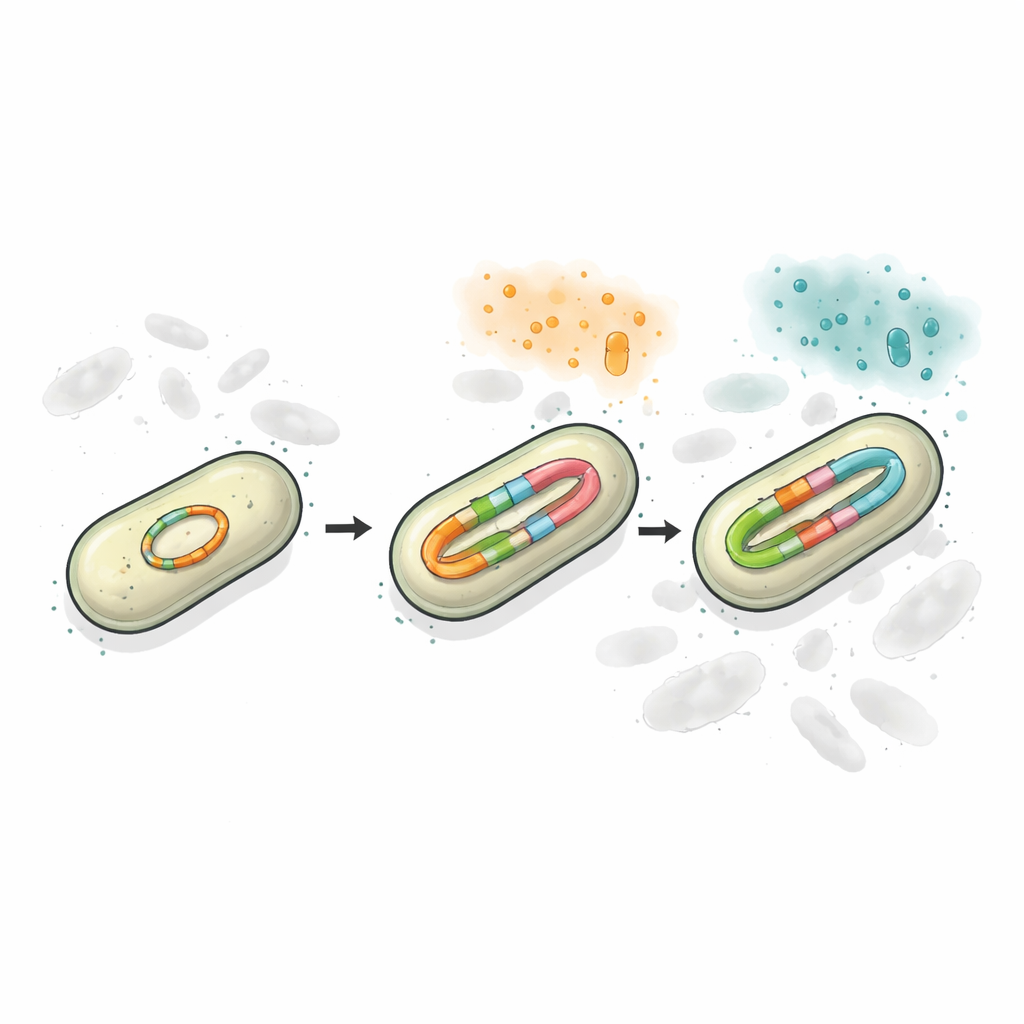
Diversiteit bewaren op één DNA-cirkel
Om te testen hoe deze rangschikking de overleving beïnvloedt, bouwde het team vereenvoudigde laboratoriummodellen waarbij bacteriën óf één resistentieversie droegen, óf twee versies op aparte plasmiden, óf beide versies gecodeerd samen op één plasmide. Uitdagingen met twee verschillende cefalosporine-geneesmiddelen lieten zien dat de gemengde systemen beter presteerden dan stammen met één gen, omdat ten minste één versie van het enzym elk van de geneesmiddelen aan kon. De configuratie waarin beide genvarianten op hetzelfde plasmide zaten bleek echter het meest stabiel. Wanneer antibiotica meerdere dagen werden toegediend of gewisseld van het ene middel naar het andere, verloren cellen met twee afzonderlijke plasmiden vaak één daarvan en offerden daarmee een deel van hun bescherming op. In tegenstelling daarmee werd het ‘twee-in-één’-plasmide als een pakket overgeërfd, waardoor beide resistentieopties bewaard bleven, zelfs wanneer dat op korte termijn groeikosten met zich meebracht.
Een breder patroon in gevaarlijke bacteriën
Wiskundige modellen reproduceerden deze experimenten en toonden aan dat, boven bepaalde antibioticaniveaus, bacteriën met een enkel plasmide dat meerdere resistentievarianten draagt uiteindelijk domineren in gemengde populaties. De onderzoekers doorzochten daarna duizenden K. pneumoniae-genomen afkomstig uit ziekenhuizen, boerderijen, voedsel en het milieu. Ze vonden vaak meerdere, licht verschillende kopieën van sleutelresistentiegenen — vooral in menselijke klinische isolaten die zware medicamenteuze blootstelling ondergaan. Dit suggereert dat het bouwen van “meervoudige heterogeniteit” in plasmiden geen zeldzame anomalie is, maar een wijdverbreide tactiek die bacteriën gebruiken om hun kansen te spreiden tegen veranderende behandelingen.
Wat dit betekent voor patiënten en behandeling
Voor niet-specialisten is de kernboodschap dat sommige bacteriën niet simpelweg één resistentiegen dragen; ze dragen families van verwante varianten gebundeld op hetzelfde mobiele DNA-element, wat hen een flexibel gereedschap geeft tegen verschillende middelen. Deze rangschikking stelt hen in staat resistentie langdurig te behouden, zelfs wanneer artsen therapieën veranderen, en helpt verklaren waarom bepaalde infecties zo moeilijk te bestrijden zijn. Tegelijkertijd laat de studie zien dat zorgvuldig gekozen geneesmiddelcombinaties — zoals het pairen van ceftazidim/avibactam met cefotaxim — zwakke plekken in dit systeem kunnen uitbuiten en zelfs deze zwaar bewapende stammen kunnen onderdrukken. Begrijpen hoe bacteriën deze meervoudige plasmiden ontwerpen en gebruiken is daarom cruciaal voor het ontwerpen van slimmer antibioticabeleid en het vertragen van de opmars van resistentie.
Bronvermelding: Weng, R., Zhu, J., Wu, X. et al. Heterogeneous multicopy of blaCTX-M variants on the same plasmid enhances evolutionary adaptability in clinical Klebsiella pneumoniae. Nat Commun 17, 2460 (2026). https://doi.org/10.1038/s41467-026-69266-7
Trefwoorden: antibioticaresistentie, Klebsiella pneumoniae, plasmiden, beta-lactamases, multidrugtherapie