Clear Sky Science · nl
Geografische overspreading van antimicrobiële resistentie door massale distributie van azitromycine
Waarom dit belangrijk is voor de gezondheid van kinderen
Azitromycine, een veelgebruikt antibioticum, is ingezet in massale medicatiecampagnes om jonge kinderen in delen van Sub‑Sahara Afrika, waaronder Niger, te redden. Deze campagnes hebben het aantal kindersterfgevallen teruggedrongen, maar roepen een ernstige zorg op: kunnen ze ook de verspreiding van medicijnresistente bacteriën bevorderen van behandelde dorpen naar naburige gemeenschappen die nooit het middel krijgen? Deze studie onderzoekt of zulke „overspreading” van resistentie tussen dorpen plaatsvindt — een belangrijke vraag voor landen die de voor‑ en nadelen van uitbreiding van deze programma’s afwegen.
Levensreddende campagnes en hun verborgen risico
Eerdere grote onderzoeken toonden aan dat het twee keer per jaar toedienen van azitromycine aan alle jonge kinderen in gebieden met hoge mortaliteit de sterfte met ongeveer 14–18 procent kan verminderen. Dat succes bracht de Wereldgezondheidsorganisatie en regeringen zoals die van Niger ertoe om bredere toepassing van deze strategie te overwegen. Antibiotica doden echter niet alleen schadelijke bacteriën; ze bevorderen ook het voortbestaan van stammen die ertegen resistent zijn. In eerder werk zag dezelfde onderzoeksgroep duidelijke tekenen van azitromycine‑resistente bacteriën bij behandelde kinderen. Wat nog niet bekend was, is of deze resistente microben in behandelde dorpen blijven of zich naar buiten verplaatsen en zo de effectiviteit van antibiotica voor anderen ondermijnen.
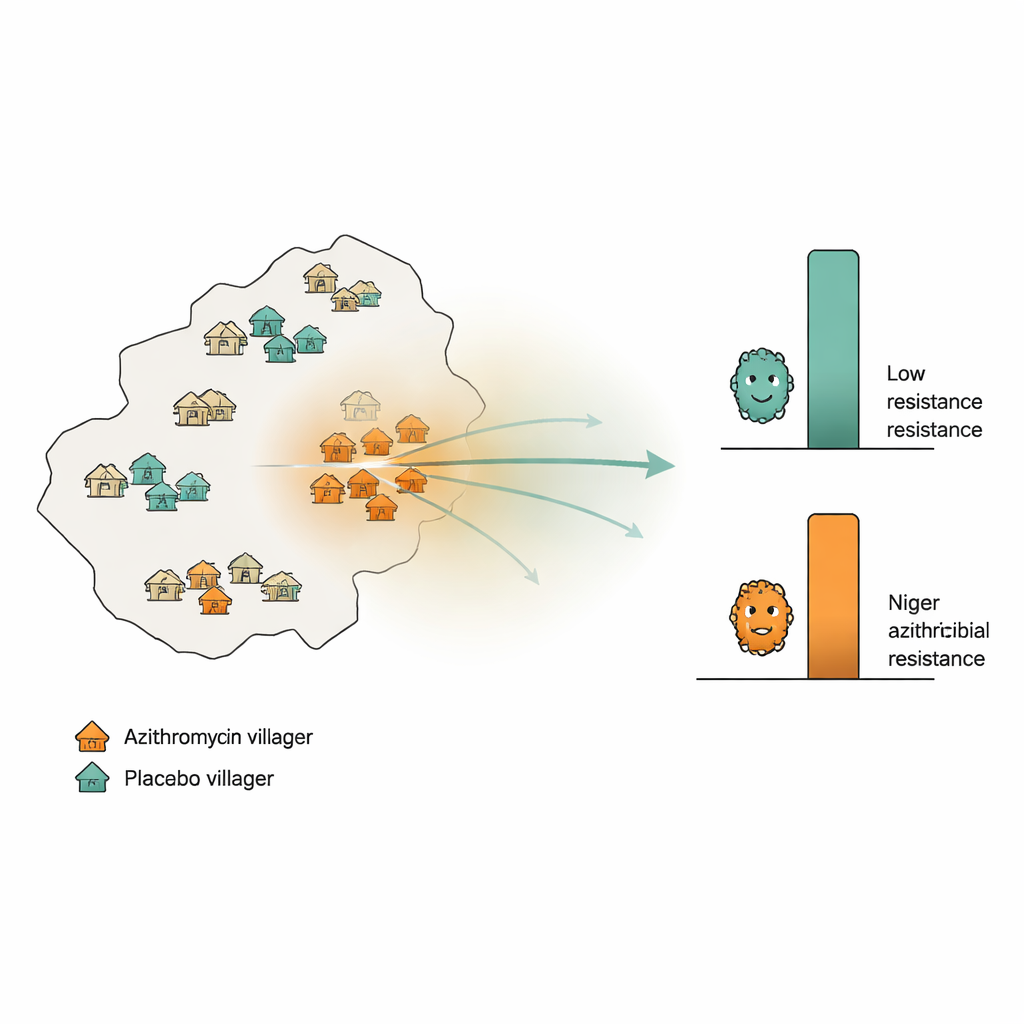
Resistentie volgen over een landelijk gebied
De onderzoekers maakten gebruik van een groot kinderlevens‑onderzoek in de Dosso‑regio van Niger, waar 594 dorpen willekeurig waren toegewezen om twee jaar lang twee keer per jaar azitromycine of een inactieve placebo te ontvangen. Daarnaast werden 30 afzonderlijke „monitoring”‑dorpen willekeurig gekozen: de helft kreeg azitromycine, de helft placebo. Uit deze monitoringdorpen namen het team rectale uitstrijkjes van 10 kinderen per dorp aan het begin van het onderzoek en opnieuw na 24 maanden. Met behulp van diepgaande DNA‑sequencing maten ze hoeveel genen die gelinkt zijn aan resistentie tegen macrolide‑antibiotica (de klasse inclusief azitromycine) gemiddeld in elk dorp aanwezig waren. Voor elk monitoringdorp berekenden ze ook hoe intensief het azitromycinegebruik in de omliggende gebieden was — ze telden alle toegediende doseringen in nabijgelegen dorpen en gaven meer gewicht aan dorpen die dichterbij lagen.
Zoeken naar tekenen van verspreiding tussen dorpen
Als resistentie zich geografisch zou verspreiden, verwachtten de onderzoekers hogere niveaus van resistentiegenen in placebo‑dorpen die omringd werden door zwaar behandelde buren, vergeleken met placebo‑dorpen in gebieden met weinig azitromycinegebruik. Ze testten dit op verschillende manieren: door te kijken naar eenvoudige ranggebaseerde correlaties tussen nabijgelegen behandelingsintensiteit en resistentie; door de analyse te herhalen over verschillende afstandsbanden (binnen 10, 20 of 30 kilometer); en door een rigoureuze permutatiestrategie te gebruiken waarbij behandelingslabels in de grotere proef werden geschud om te zien of schijnbare patronen door toeval konden ontstaan. Ze voerden ook een „negatieve controle” uit die dezelfde berekeningen herhaalde maar dan met placebodoseringen in plaats van azitromycinedoseringen; een vergelijkbaar patroon daar zou wijzen op confounding en niet op echte overspreading.
Wat de gegevens onthulden over resistentie
Over al deze controles lieten placebo‑dorpen lage niveaus van macrolide‑resistentiegenen zien die dicht bij hun uitgangsniveau bleven, ongeacht hoeveel azitromycine daaromheen werd gebruikt. Statistische tests vonden geen betekenisvolle link tussen omliggend medicijngebruik en resistentie in deze onbehandelde gemeenschappen. Daarentegen vertoonden dorpen waarvan de eigen kinderen azitromycine kregen een duidelijke toename van resistentiegenen over de periode van twee jaar, wat consistent is met directe selectie door behandeling — maar deze toename werd niet systematisch sterker in gebieden met hogere omliggende behandelingsintensiteit. Toen de onderzoekers levende pneumokokken uit de neuzen van kinderen onderzochten, zagen ze opnieuw geen verband tussen geografische behandelingsintensiteit en resistentie. Analyses met verschillende wiskundige modellen en alternatieve definities van behandelingsintensiteit kwamen tot dezelfde brede conclusie.
Beperkingen, kanttekeningen en het bredere beeld
De studie kan kleine overspreading‑effecten niet volledig uitsluiten, vooral omdat slechts 30 monitoringdorpen intensief werden getest, en ze onderzocht geen zeer fijnmazige verspreiding binnen huishoudens of binnen enkele dorpen. Ze gaat er ook vanuit dat afstand en aantal doseringen de belangrijkste aanjagers van verspreiding zijn, en richt zich op een tijdsvenster van twee jaar; effecten op langere termijn of andere programmavormen, zoals behandeling van volledige gemeenschappen voor oogziekten, kunnen andere patronen laten zien. Desalniettemin suggereert het bewijs dat in deze setting het grootste deel van de resistentiedruk door massale azitromycinecampagnes beperkt blijft tot de gemeenschappen die daadwerkelijk het geneesmiddel ontvangen, in plaats van stilletjes over het landschap te verspreiden.
Wat dit betekent voor toekomstige antibiotica‑campagnes
Voor volksgezondheidsfunctionarissen in landen als Niger bieden deze bevindingen voorzichtige geruststelling. Hoewel massale azitromycinebehandelingen de antibioticaresistentie binnen behandelde dorpen verhogen, vond deze studie in een periode van 24 maanden geen sterke aanwijzingen dat dergelijke resistentie uitlekt naar nabije onbehandelde dorpen. Dat betekent dat eerdere schattingen van resistentierisico’s uit deze kinderlevensonderzoeken waarschijnlijk niet sterk vertekend zijn door onopgemerkte geografische overspreading. Beleidsmakers moeten nog steeds de levensreddende voordelen van deze campagnes afwegen tegen de lokale toename van resistentie, maar ze kunnen dat doen met meer vertrouwen dat het probleem zich op zijn minst op de middellange termijn en op dorpsschaal niet snel naar buiten toe uitbreidt.
Bronvermelding: Srivathsan, A., Arzika, A.M., Maliki, R. et al. Geographic spillover of antimicrobial resistance from mass distribution of azithromycin. Nat Commun 17, 2152 (2026). https://doi.org/10.1038/s41467-026-68691-y
Trefwoorden: antimicrobiële resistentie, azitromycine, massale toediening van medicijnen, kindersterfte, Niger