Clear Sky Science · nl
Multimodale analyse ontward de genetische en microbiële verbanden tussen inflammatoire darmziekte en andere immuungerelateerde aandoeningen binnen een geharmoniseerd populatiekader
Waarom sommige immuunaandoeningen samen voorkomen
Veel mensen met inflammatoire darmziekte (IBD) — langdurige ontsteking van het darmkanaal — ontwikkelen ook andere immuungerelateerde aandoeningen, zoals artritis, psoriasis of multiple sclerose. Artsen zien deze overlap vaak, maar het was onduidelijk in welke mate die wordt veroorzaakt door gedeelde genen, door onze dagelijkse omgeving of door de microben die in onze darmen leven. Deze studie gebruikt landelijke gegevens uit Denemarken, grote genetische datasets en darmmicrobioomprofielen om te ontrafelen waarom bepaalde immuunaandoeningen geneigd zijn samen te clusteren en waarom de twee hoofdvormen van IBD, de ziekte van Crohn en colitis ulcerosa, niet altijd op dezelfde manier optreden.
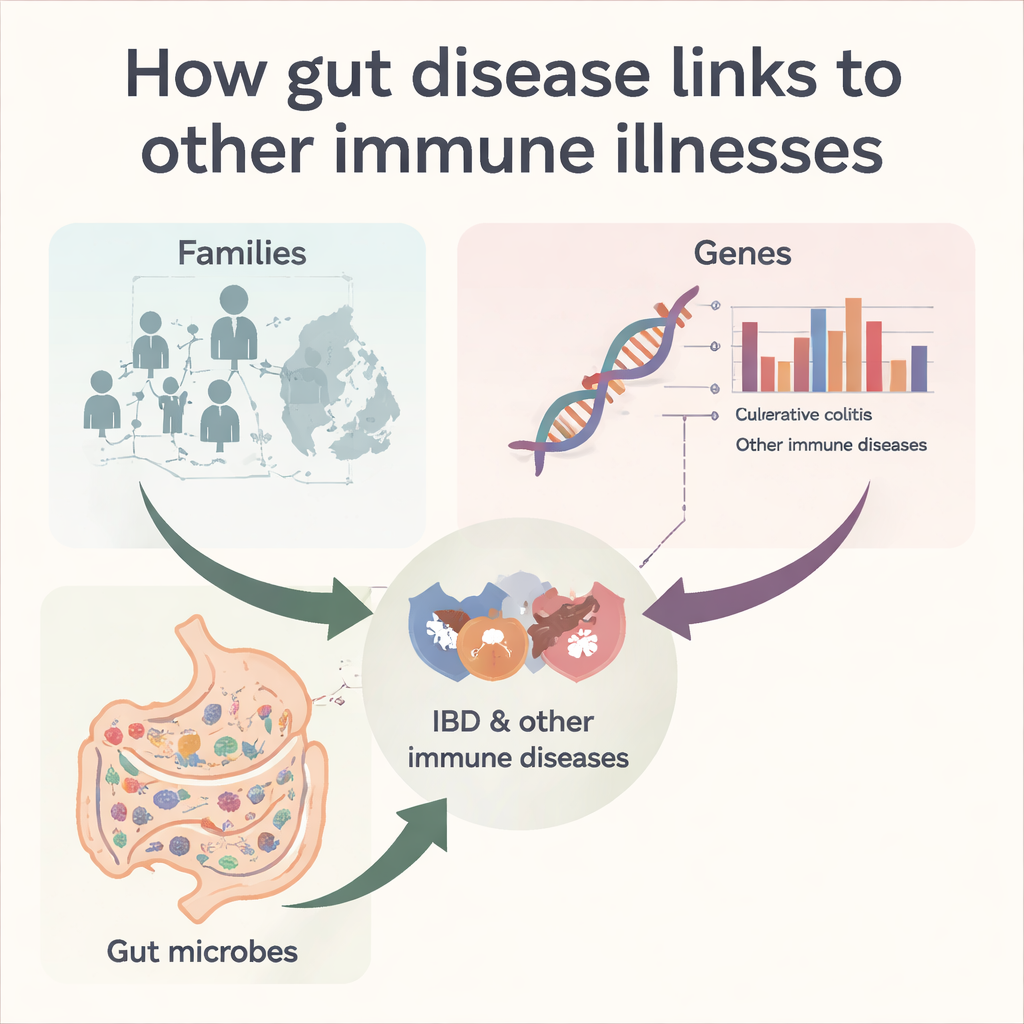
Ziektepatronen volgen binnen families
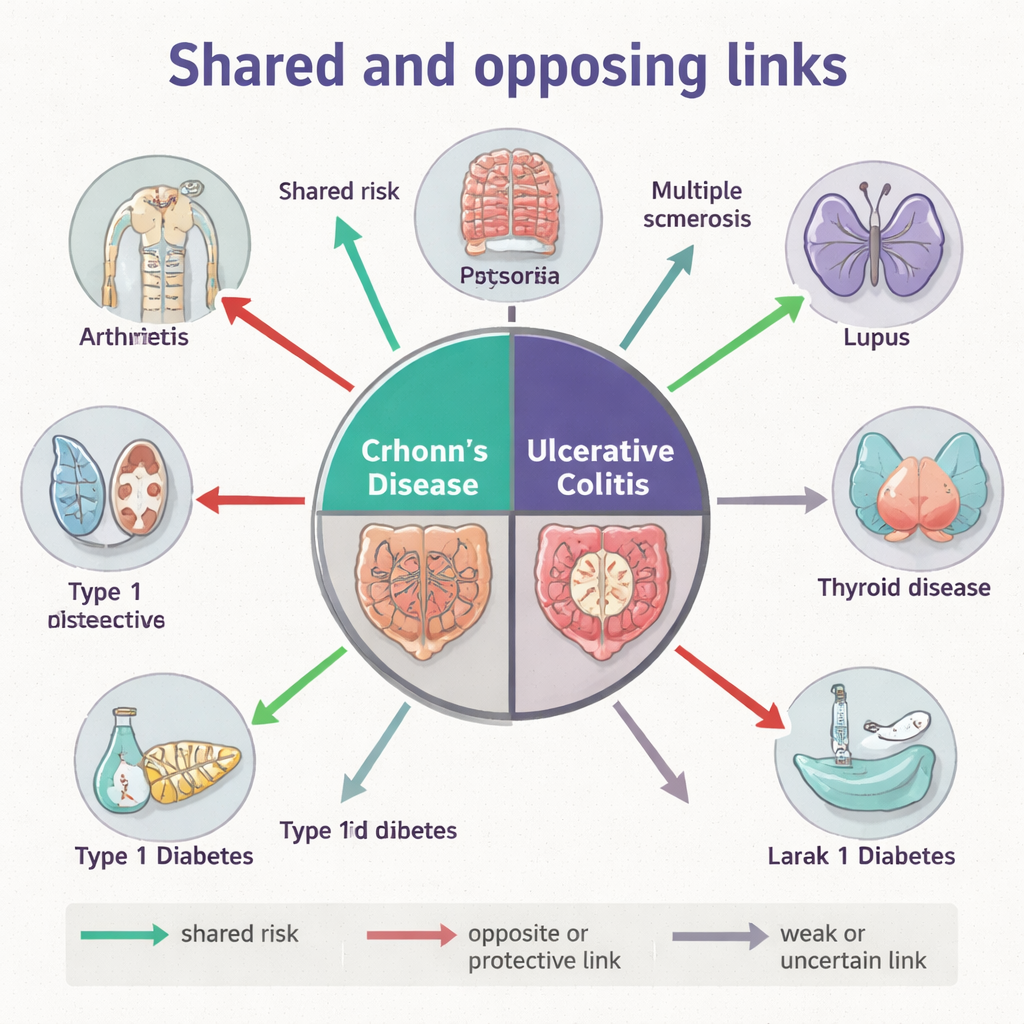
De onderzoekers begonnen met het in kaart brengen van een gigantische stamboom van de moderne Deense bevolking met behulp van burgerregistratiegegevens die ouders, kinderen en broers/zussen koppelen. Met de focus op meer dan tweeënhalf miljoen volle broers en zussen geboren tussen 1910 en 2010 onderzochten ze hoe vaak ziekte van Crohn of colitis ulcerosa samen voorkwamen met 23 andere immuun‑gemedieerde ontstekingsziekten, waaronder reumatoïde artritis, psoriasis, type 1 diabetes, multiple sclerose en lupus. Ze vonden dat zowel Crohn als colitis sterk familiair voorkomen, maar dat ze verschillende “gezellen” hebben. Zo waren beide darmziekten binnen families duidelijk verbonden met psoriasis, psoriatische artritis, reumatoïde artritis en ankyloserende spondylitis, terwijl colitis ulcerosa — maar niet de ziekte van Crohn — opvallende familiale verbanden liet zien met aandoeningen zoals sarcoïdose en lupus.
Bluiken in gedeelde genen
Familiaire patronen kunnen gedeelde genen, gedeelde omgeving of beide weerspiegelen. Om deze invloeden te scheiden, gebruikte het team genome‑wide associatiestudies, die honderden duizenden genetische markers over het genoom scannen in grote patiëntengroepen. Ze kwantificeerden in welke mate het genetische risico voor Crohn en colitis ulcerosa gedeeld wordt met andere immuunziekten. Zoals verwacht deelden de twee darmcondities een sterke genetische kern. Verder verschilden hun genetische verbanden echter. De ziekte van Crohn toonde positieve genetische overlap met astma, psoriasis, psoriatische artritis en reumatoïde artritis, terwijl colitis ulcerosa meer genetisch risico deelde met type 1 diabetes en primaire biliaire cholangitis, een leverziekte. Opvallend was dat beide IBD‑typen negatieve genetische correlaties vertoonden met multiple sclerose, en colitis ulcerosa ook met lupus, wat suggereert dat sommige genetische varianten die de kans op darmontsteking vergroten mogelijk juist beschermen tegen bepaalde hersen- of systemische immuunziekten.
Luisteren naar het microbiële “accent” van de darm
Genen zijn slechts een deel van het verhaal. De auteurs verzamelden ook fecale microbioomgegevens van duizenden mensen wereldwijd en verwerkten alle 16S rRNA‑sequencingreads op een geharmoniseerde manier zodat bacteriestammen tussen studies vergeleken konden worden. Voor zeven immuunziekten bouwden ze “microbiota‑ziekteprofielen” — statistische samenvattingen van hoe honderden bacteriële varianten verschillen tussen patiënten en gezonde controles. Vergelijking van deze profielen liet zien dat Crohn en colitis ulcerosa in grote lijnen vergelijkbare microbiële ontregelingen delen, en dat beide sterk overlappen met reumatoïde artritis en coeliakie. Toch toonde colitis ulcerosa ook microbiome‑overeenkomsten met multiple sclerose en de ziekte van Graves, zelfs wanneer de genetische overlap met die aandoeningen zwak of negatief was. Deze mismatch tussen genen en microben wijst op een krachtige rol voor omgeving en levensstijl — waaronder medicatie, dieet en blootstelling aan antibiotica — bij het vormen van gemeenschappelijke microbiële signaturen over ogenschijnlijk verreliggende immuunziekten heen.
Wat dit betekent voor patiënten en artsen
Samen onthullen de familiale, genetische en microbiële lagen dat ziekte van Crohn en colitis ulcerosa geen uitwisselbare labels zijn, maar onderscheiden leden van de immuunaandoeningenfamilie. Sommige aandoeningen, zoals psoriasis en bepaalde vormen van artritis, tonen consistente verbindingen in alle drie de lagen, wat duidt op diep gedeelde biologie. Andere, zoals multiple sclerose en lupus, laten een bijna “duw‑trek” relatie zien, waarbij gen-effecten en microbiële patronen in tegengestelde richting wijzen. Deze nuances helpen verklaren waarom mensen met IBD zeer uiteenlopende combinaties van andere immuunproblemen kunnen ervaren en waarom hetzelfde medicijn in de ene aandoening kan helpen maar in een andere zelfs averechts kan werken.
Vooruitkijken: naar meer gerichte zorg
Voor de niet‑specialist is de kernboodschap dat immuunaandoeningen niet in isolatie ontstaan. Deze studie toont dat wie welke combinatie van aandoeningen krijgt afhangt van een veranderende mix van erfelijke genen, familieachtergrond en het microscopische leven in de darm. Ze pleit ervoor dat ziekte van Crohn en colitis ulcerosa bestudeerd en behandeld worden als verwante maar onderscheiden entiteiten, met zorgvuldige aandacht voor het bredere immuunprofiel en de familiegeschiedenis van elke patiënt. In de toekomst kan het combineren van genetische risicoscores met microbiome‑signaturen artsen helpen beter te voorspellen welke aanvullende immuunziekten een persoon met IBD mogelijk zal krijgen en preventie‑ en behandelingsstrategieën te ontwerpen die echt gepersonaliseerd zijn in plaats van one‑size‑fits‑all.
Bronvermelding: Vestergaard, M.V., Alfaro-Núñez, A., Sazonovs, A. et al. Multimodal analysis disentangles the genetic and microbial associations between inflammatory bowel disease and other immune-mediated diseases across a harmonized population framework. Nat Commun 17, 1849 (2026). https://doi.org/10.1038/s41467-026-68564-4
Trefwoorden: inflammatoire darmziekte, auto-immuungeassocieerde comorbiditeit, darmmicrobioom, genetische correlatie, Ziekte van Crohn en colitis ulcerosa