Clear Sky Science · nl
In situ zelf-assemblerend celreservoirhydrogel voor het sturen van meertraps radio-immunotherapie
Straling omzetten in een slimmer wapen tegen kanker
Radiotherapie is een van de meest gebruikte behandelingen tegen kanker, maar tumoren overleven vaak door zich aan het immuunsysteem te onttrekken en door te groeien in zuurstofarme (hypoxische) omstandigheden die de werking van straling verzwakken. Deze studie beschrijft een injecteerbare “slimme” hydrogel die zich rechtstreeks in een tumor vormt en fungeert als een klein geneesmiddelfabriekje en zuurstofgenerator. Door zowel straling als zorgvuldig getimede immuunstimulerende signalen aan de tumor te leveren, probeert het systeem een moeilijk te behandelen kanker om te zetten in een doelwit dat de afweer van het lichaam kan herkennen en vernietigen.
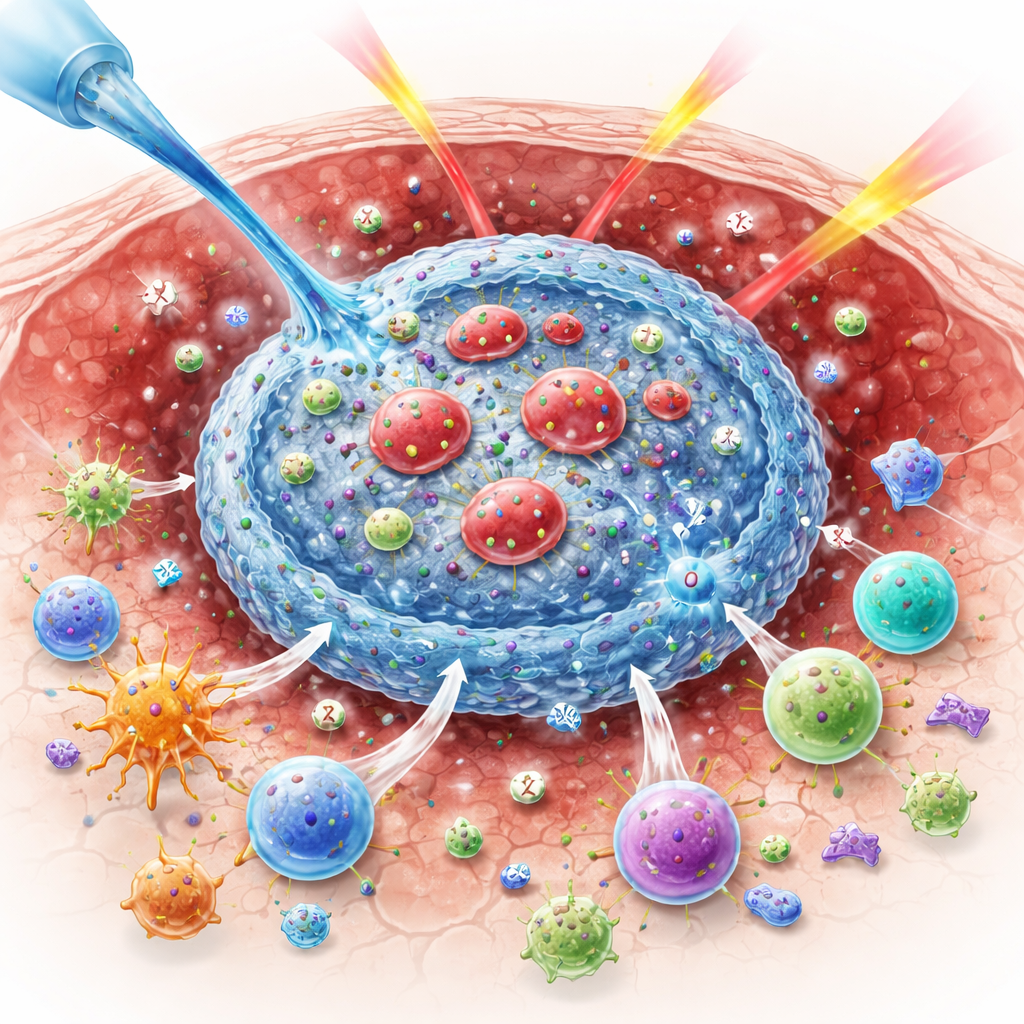
Waarom zuurstof belangrijk is om tumoren te verslaan
Straling doodt kankercellen deels door zeer reactieve zuurstofmoleculen te genereren die DNA beschadigen. Wanneer tumoren tekort hebben aan zuurstof, is deze chemie minder effectief, waardoor meer kankercellen overleven. Tegelijkertijd geeft straling gemengde signalen af aan het immuunsysteem. Het kan tumorproteïnen blootleggen die de kanker als gevaarlijk markeren, maar het kan ook remmen op immuuncellen versterken, zoals het checkpoints-eiwit CTLA-4, en regulerende T-cellen bevorderen die aanvallen onderdrukken. Deze tegengestelde effecten helpen verklaren waarom het combineren van straling met immuuntherapieën bij patiënten niet altijd zo goed heeft gewerkt als bij muizen.
Een levend gel opgebouwd in de tumor
De onderzoekers ontwikkelden een materiaal dat zich alleen assembleert in de zure omgeving van een tumor. Het bestaat uit drie belangrijke onderdelen: een natuurlijke polymeer op suikerbasis genaamd alginaat, een anorganisch poeder genaamd bariumperoxide, en rode bloedcellen die zachtjes zijn gemodificeerd om twee immuunmiddelen te dragen. Wanneer het mengsel in een tumor wordt geïnjecteerd, breken de zure omstandigheden het bariumperoxide af, waarbij bariumionen en waterstofperoxide vrijkomen. De bariumionen crosslinken onmiddellijk het alginaat tot een zachte hydrogel, waardoor de gemodificeerde rode bloedcellen op hun plaats worden gevangen en voorkomen dat de middelen wegspoelen. Tegelijkertijd zetten enzymen die van nature in rode bloedcellen aanwezig zijn het waterstofperoxide om in zuurstof, wat helpt tumorhypoxie te verminderen en de tumor voor te bereiden op effectievere bestraling.
Getimede afgifte van twee immuunsignalen
De echte kracht van het systeem ligt in de manier waarop het de afgifte van twee immuunagentia spreidt: een antilichaam dat CTLA-4 blokkeert en een cytokine genaamd interleukine-12 (IL-12). Het antilichaam is geladen binnenin de rode bloedcellen, terwijl IL-12 aan hun oppervlak is verankerd. Naarmate er zuurstof wordt geproduceerd, ontstaan er poriën in het membraan van de rode bloedcellen, waardoor het CTLA-4-blokkerende antilichaam snel kan ontsnappen. Deze vroege uitbarsting heft immuunsuppressie op, stimuleert dendritische cellen om tumorantigenen naar nabijgelegen lymfeklieren te vervoeren en helpt tumor-specifieke T-cellen te activeren. IL-12 sijpelt daarentegen langzaam naar buiten naarmate de structuur van de hydrogel geleidelijk losser wordt. Dit latere signaal zet T-cellen en natural killer-cellen ertoe aan interferon-gamma te produceren, bevordert verdere aanvoer van cytotoxische immuuncellen naar de tumor en versterkt een positieve feedbacklus tussen immuinsensoren en effectorcellen.
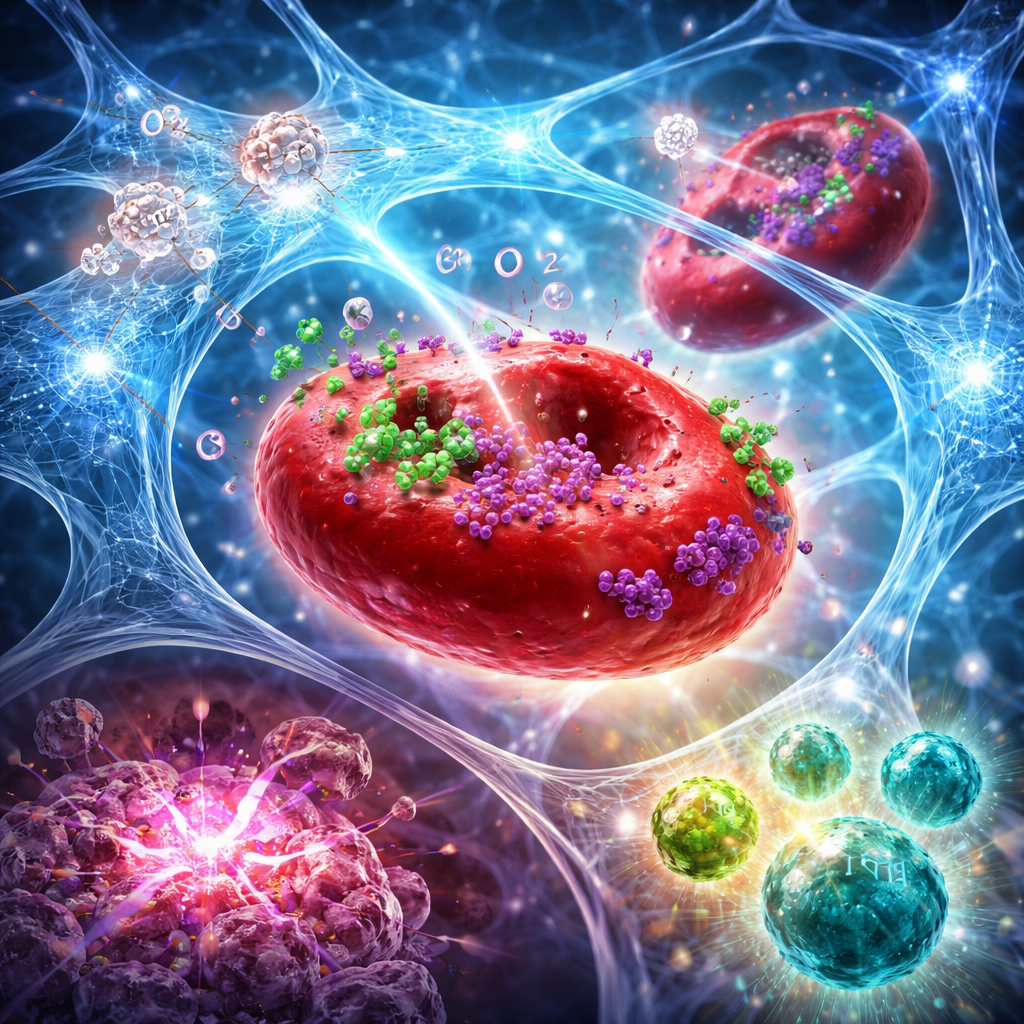
Van lokale injectie naar systemische immuunaanval
In muismodellen van agressieve borstkanker en alvleesklierkanker zorgde het combineren van deze hydrogel met gerichte bestraling niet alleen voor krimp van de behandelde tumor. De gecombineerde aanpak verhoogde de zuurstofniveaus in tumoren gedurende dagen, versterkte stralings-geïnduceerde DNA-schade en veroorzaakte een krachtiger vorm van celdood die tumoren natuurlijk markeert voor immuunherkenning. Flowcytometrie en weefselkleuring toonden een duidelijke verschuiving in de tumormicro-omgeving: meer cytotoxische CD8 T-cellen en natural killer-cellen, minder regulerende T-cellen en een hogere verhouding van “effector”- tot “suppressor”-cellen. Gespecialiseerde dendritische cellen in lymfeklieren namen ook toe, wat wijst op betere antigeenpresentatie. Veel muizen bereikten volledige tumorreductie, en sommige waren beschermd tegen tumorhergroei wanneer kankercellen weken later opnieuw werden ingebracht, wat wijst op de vorming van duurzame immuungeheugen.
Veiligheid, praktische toepasbaarheid en toekomstige richtingen
Aangezien de gel lokaal vormt en zijn lading vasthoudt, lekken er slechts kleine hoeveelheden IL-12 en anti-CTLA-4 in de bloedbaan, waardoor het risico op ernstige bijwerkingen zoals cytokine-stormen of orgaanschade — die deze middelen in het verleden hebben beperkt — wordt verminderd. De bouwstenen—alginaat, rode bloedcellen en bariumperoxide—zijn relatief goedkoop en schaalbaar, wat de hoop vergroot dat deze strategie kan worden aangepast voor verschillende kankers. Hoewel uitdagingen blijven bestaan op het gebied van productie, kwaliteitscontrole en het afleveren van de gel naar diepgelegen of wijdverspreide tumoren, toont dit werk een veelbelovende manier om straling te synchroniseren met precies getimede immuunactivatie, waardoor een fysieke kankerbehandeling verandert in een krachtige trigger voor het hele lichaam antitumorale immuniteit.
Wat dit voor patiënten zou kunnen betekenen
Waardoor deze onderzoeksresultaten concreet kunnen uitpakken: in plaats van straling en immuunmiddelen apart toe te dienen en te hopen dat ze samenwerken, zouden we ze kunnen verpakken in een slim materiaal dat in de tumor zit, zijn eigen zuurstof maakt en immuun signalen in een zorgvuldig gechoreografeerde volgorde vrijgeeft. Bij dieren maakte deze aanpak niet alleen de bestraling dodelijker voor kankercellen, maar leerde ook het immuunsysteem de tumor te herkennen en te onthouden, wat hielp voorkomen dat de tumor terugkeerde. Als vergelijkbare resultaten bij mensen kunnen worden bereikt, zouden zulke hydrogels op een dag moeilijk te behandelen tumoren kunnen veranderen in doelen die de eigen afweer van het lichaam betrouwbaar kan vinden en vernietigen.
Bronvermelding: Chen, Y., Chen, Q., Ma, Y. et al. In situ self-assembled cell reservoir hydrogel for maneuvering multistage radioimmunotherapy. Nat Commun 17, 1784 (2026). https://doi.org/10.1038/s41467-026-68490-5
Trefwoorden: radio-immunotherapie, hydrogel, kankerimmunotherapie, tumormicro-omgeving, radiotherapie