Clear Sky Science · nl
Variaties in de natuurlijke geschiedenis van hoogrisico-HPV-types na bivalente HPV-16/18-vaccinatie bij vrouwen van 18-45 jaar
Waarom deze studie van belang is voor de dagelijkse gezondheid
Baarmoederhalskanker is een van de meest te voorkomen vormen van kanker, dankzij vaccins en regelmatige screening. Toch komt het virus dat het veroorzaakt — het humaan papillomavirus, of HPV — in veel typen voor, en vaccins bestrijken niet alle typen. Deze studie volgde meer dan 7.000 vrouwen in China gedurende ongeveer tien jaar om te onderzoeken hoe een HPV-vaccin dat twee belangrijke typen (HPV‑16 en HPV‑18) richtte, niet alleen die specifieke infecties veranderde, maar ook het gedrag van andere risicovolle HPV-typen. De bevindingen suggereren dat naarmate vaccinatie wijdverbreid wordt, de regels voor baarmoederhalscreening mogelijk ook moeten evolueren.
Vrouwen een decennium lang gevolgd
Onderzoekers voerden een grootschalige gerandomiseerde klinische proef uit met een bivalent HPV‑16/18-vaccin dat geproduceerd is met E. coli. Vrouwen van 18–45 jaar werden willekeurig toegewezen om óf het HPV-vaccin óf een controlevaccin (hepatitis E) te ontvangen en werden vervolgens tot tien jaar gevolgd, inclusief een verlengingsstudie. Tijdens reguliere bezoeken namen artsen cervicale monsters af om te testen op hoogrisico-HPV-typen en om te kijken naar abnormale cellen of voorstadia die bekendstaan als CIN2+ (cervicale intra-epitheliale neoplasie graad 2 of erger). Omdat de toewijzing willekeurig was, konden verschillen die later werden waargenomen met vertrouwen aan vaccinatie worden toegeschreven en niet aan leefstijl- of achtergrondfactoren.
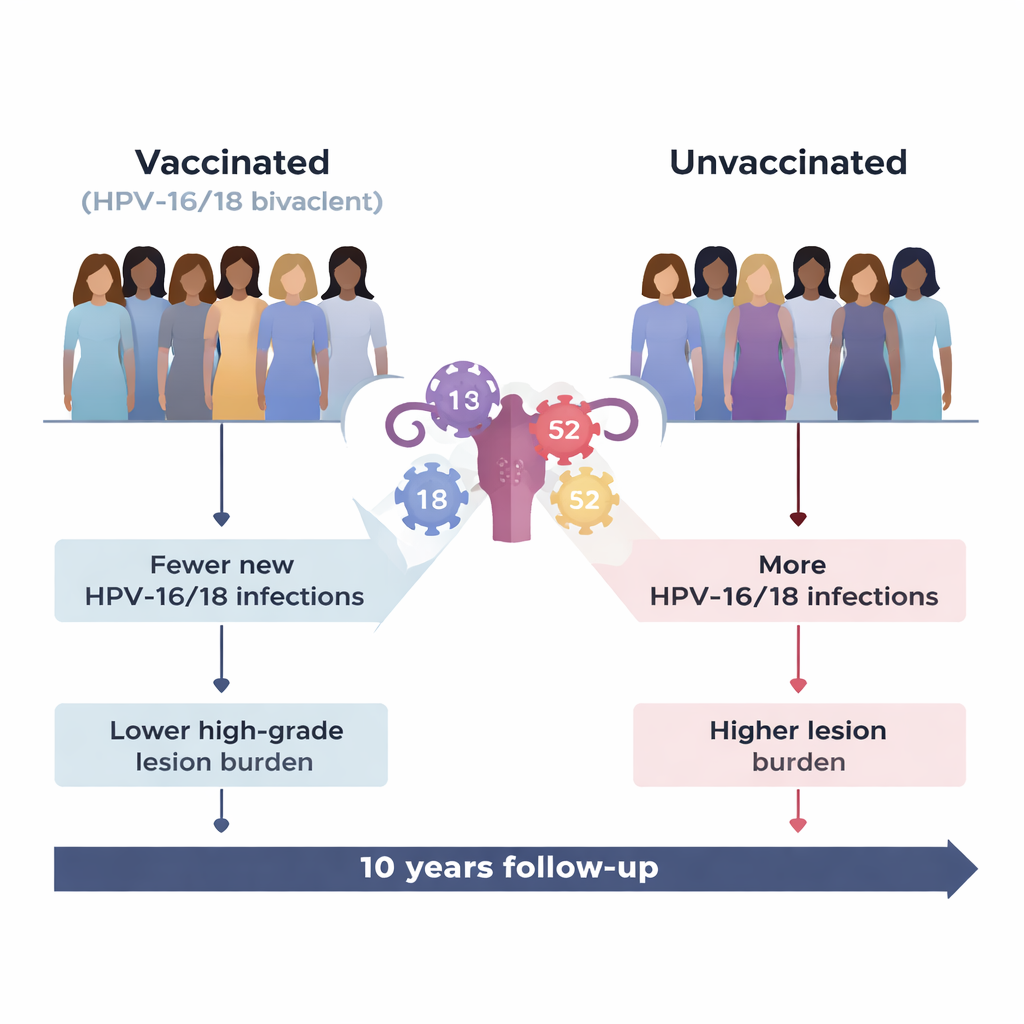
Wat het vaccin deed zoals verwacht
Het vaccin werkte zeer goed tegen de typen waarvoor het ontworpen was, HPV‑16 en HPV‑18, die samen het grootste deel van de baarmoederhalskankers wereldwijd veroorzaken. Gevaccineerde vrouwen kregen veel minder nieuwe infecties met deze typen en veel minder daarmee samenhangende hooggradige voorstadia vergeleken met niet-gevaccineerde vrouwen. Zelfs wanneer een gevaccineerde vrouw een doorbraakinfectie met HPV‑16/18 kreeg, was die infectie waarschijnlijker om vanzelf te verdwijnen en minder waarschijnlijk om te evolueren naar ernstige cervicale veranderingen. In totaal werd de last van CIN2+-laesies gekoppeld aan HPV‑16/18 in de gevaccineerde groep met bijna 90 procent verminderd.
Een onverwachte toename van een ander risicotype
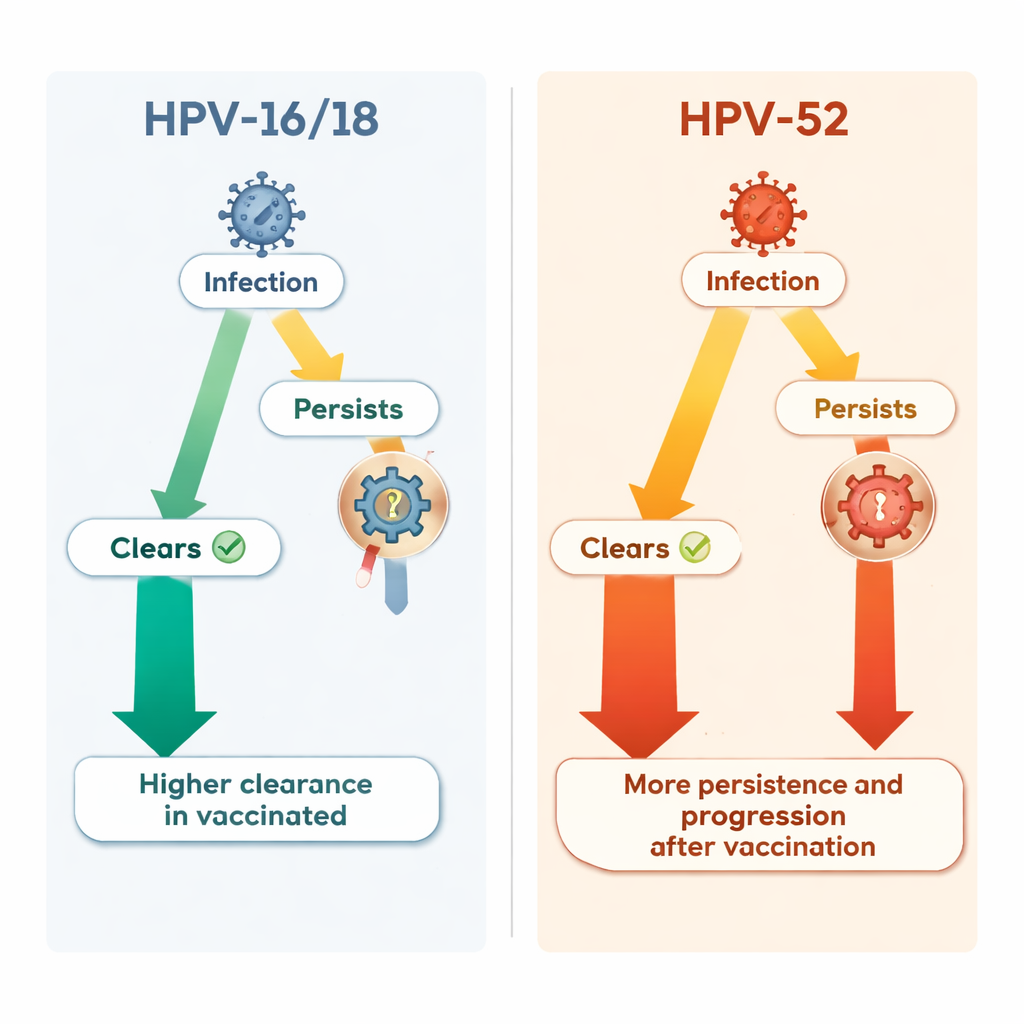
Toen de onderzoekers verder keken dan de vaccin-gerichte typen, ontstond er een ingewikkelder beeld. Eén niet-vaccin hoogrisico-type, HPV‑52, werd relatief belangrijker onder gevaccineerde vrouwen. De algemene kans om HPV‑52 op te lopen was aanvankelijk vergelijkbaar in beide groepen. Echter, zodra een vrouw met HPV‑52 was geïnfecteerd, leek de vaccinatiestatus het beloop van die infectie te veranderen. Bij gevaccineerde vrouwen verdwenen HPV‑52-infecties minder vaak, duurden ze langer en leidden ze vaker tot hooggradige voorstadia dan bij niet-gevaccineerde vrouwen. In de loop van de studie werd HPV‑52 de meest voorkomende enkele oorzaak van ernstige cervicale laesies in de gevaccineerde groep en was goed voor bijna twee op de vijf nieuwe hooggradige gevallen.
Het heroverwegen van eenvoudige verklaringen
Wetenschappers discussiëren al langer of het onderdrukken van bepaalde HPV-typen met vaccins een ecologische “leegte” kan openen die andere typen in staat stelt zich makkelijker te verspreiden, of dat interacties tussen typen tijdens co-infectie hun gedrag kunnen veranderen. Deze studie vond geen duidelijk bewijs dat HPV‑52-infecties in het algemeen frequenter werden, noch dat co-infectie met andere typen het gedrag van HPV‑52 verklaarde. In plaats daarvan suggereren de gegevens dat vaccinatie subtiel kan beïnvloeden hoe sommige niet-vaccin HPV-typen persistent zijn en progressie vertonen, via mechanismen die nog niet begrepen worden. Belangrijk is dat, ondanks deze verschuiving, het totale aantal ernstige laesies van alle hoogrisico-typen gecombineerd nog steeds lager was bij gevaccineerde vrouwen dan bij controles.
Wat dit betekent voor screening en vaccins
Voor wie zich vandaag afvraagt wat te doen, blijft de boodschap geruststellend: vaccinatie tegen HPV‑16 en HPV‑18 biedt grote bescherming en vermindert duidelijk het algemene risico op gevaarlijke cervicale veranderingen. Echter, naarmate meer gevaccineerde generaties deelnemen aan screeningsprogramma’s, kunnen tests die alleen HPV‑16/18 aanwijzen voor urgente vervolgonderzoeken niet langer voldoende zijn. Omdat HPV‑52 nu een grotere rol speelt bij gevaccineerde vrouwen, moeten richtlijnen voor HPV-testen en vervolg mogelijk worden bijgewerkt zodat hoogrisico niet-vaccin-typen herkend en adequaat beheerd worden. De auteurs stellen dat toekomstige vaccins erop gericht moeten zijn meer hoogrisico-HPV-typen te dekken, terwijl zorgsystemen screeningsstrategieën verfijnen om aan de post-vaccin realiteit te voldoen.
Bronvermelding: Chen, Q., Quan, J., Zhu, K. et al. Variations in the Natural History of High-Risk HPV Types Following HPV-16/18 Bivalent Vaccination in Females Aged 18-45 Years. Nat Commun 17, 1677 (2026). https://doi.org/10.1038/s41467-026-68379-3
Trefwoorden: HPV-vaccinatie, baarmoederhalskankerscreening, HPV-16/18 bivalent vaccin, HPV-52, voorloper van baarmoederhalskanker