Clear Sky Science · nl
Oncolytisch virus M1 heractiveert CD8+-T-celimmuniteit tegen glioblastoom via B-celafhankelijke antigeenkruispresentatie in de milt
Het immuunsysteem weer aanzetten
Glioblastoom is een van de dodelijkste hersenkankers, deels omdat het buitengewoon goed is in het uitschakelen van de verdedigingsmechanismen van het lichaam. Deze studie onderzoekt een nieuwe manier om die verdediging weer aan te zetten met behulp van een speciaal ontworpen virus, toegediend via de bloedbaan, dat zowel tumorcellen aanvalt als immuuncellen mobiliseert om de kanker te bestrijden. Het werk onthult een onverwachte hoofdrolspeler in deze respons: immuuncellen in de milt die helpen tumor-dodende T-cellen te wekken.
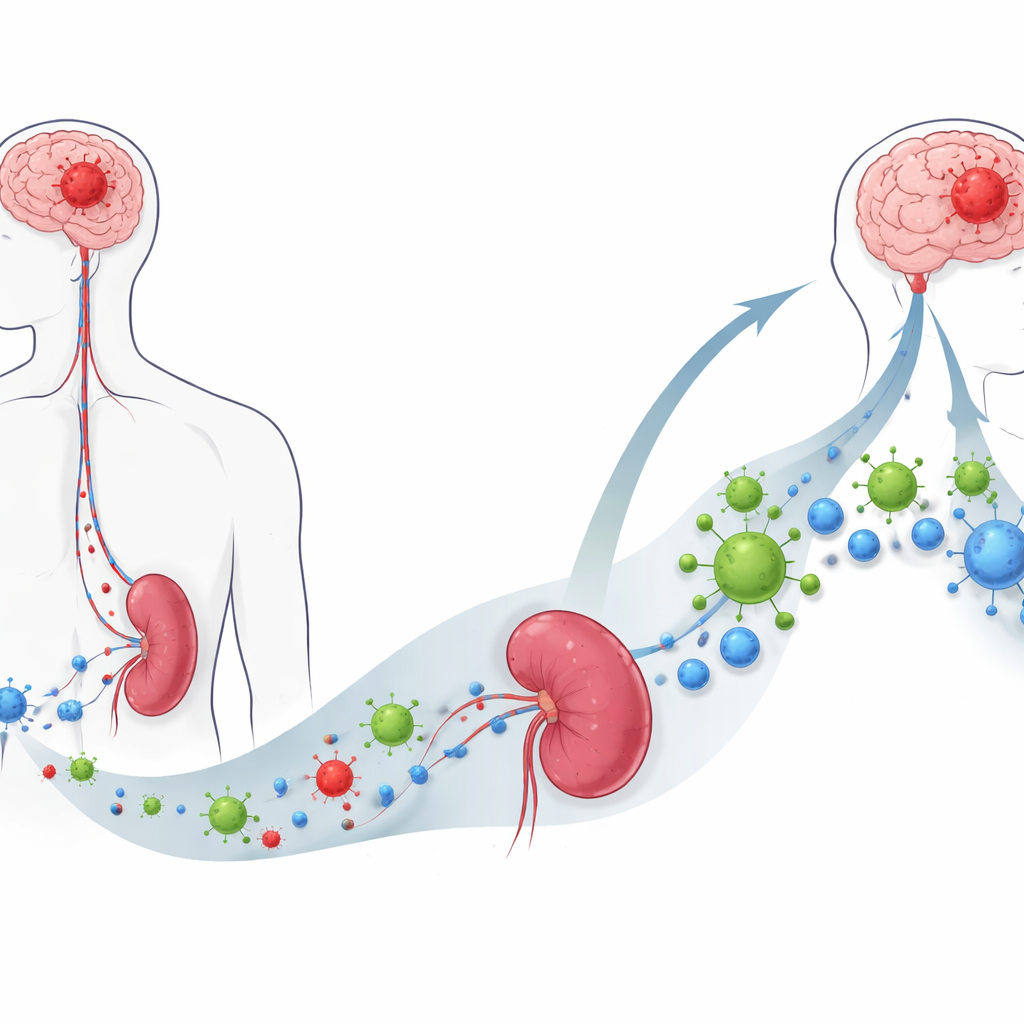
Een virus dat kankervoorkeur heeft
De onderzoekers bestudeerden een experimentele therapie genaamd oncolytisch virus M1, of OVM, een gemodificeerd alfavirus dat de voorkeur geeft aan het infecteren en doden van kankercellen terwijl normaal weefsel gespaard blijft. In kweekschalen drong OVM efficiënt uiteenlopende muis- en menselijke glioblastoomcellen binnen en bracht ze in een vorm van celdood die moleculaire “gevaarssignalen” achterlaat. Getest op vers verwijderde menselijke tumorfragmenten repliseerde OVM sterk in glioblastoomweefsel maar niet in aangrenzende niet-kankerachtige hersenmonsters, wat suggereert dat het kwaadaardige van gezonde cellen beter kan onderscheiden dan standaardchemotherapie, die beide beschadigde.
Het omkeren van immuunsuppressie in het hele lichaam
Voorbij de hersenen veroorzaakt glioblastoom een wijdverspreide immuincollaps: patiënten en muismodellen tonen verschrompelde milten en een sterke afname van circulerende T-cellen. Na intraveneuze OVM-behandeling van tumor-dragers veranderde dit beeld drastisch. De milt herwon zijn grootte, de bloedspiegels van CD4- en CD8-T-cellen herstelden zich, en immuundempende moleculen zoals IL-10 en TGF-beta namen af. In de tumor nam het aantal T-cellen—vooral CD8 “killer”-T-cellen die een model tumoraandeel herkennen—toe in de hersenen, waardoor een eerder “koud” tumormilieu veranderde in een omgeving vol immuinkrijgers.
Waarom de milt ertoe doet
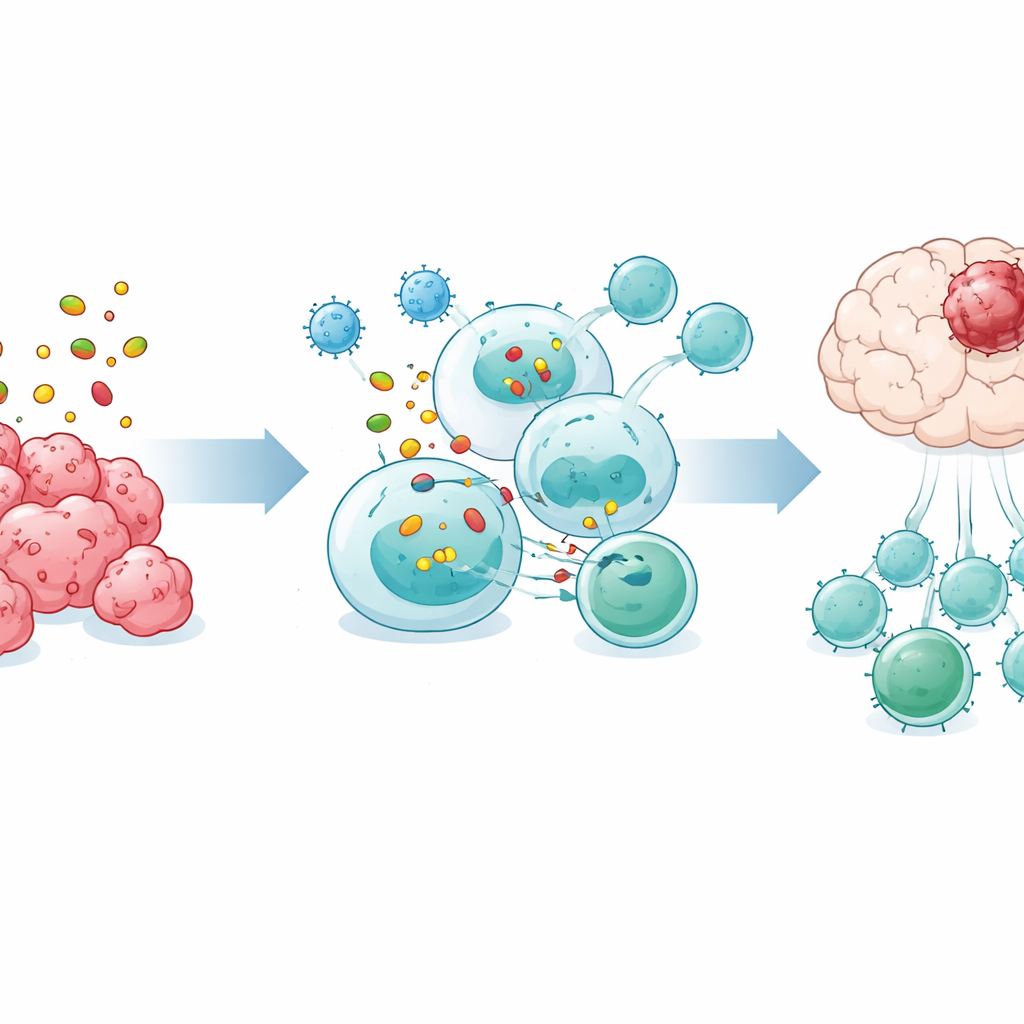
Verrassend genoeg bleek de milt essentieel voor het succes van OVM. Wanneer de milt chirurgisch werd verwijderd, vertraagde het virus de tumorgroei niet meer en verlengde het de overleving niet, en de toename van T-cellen in bloed en hersenen verdween grotendeels. Single-cell RNA-sequencing van miltimmuuncellen toonde aan dat na OVM-behandeling B-cellen in de milt bijzonder sterke communicatienetwerken met T-cellen vormden. In kweekexperimenten lieten B-cellen van OVM-behandelde muizen CD8-T-cellen veel effectiever prolifereren en activeren dan B-cellen van onbehandelde dieren, terwijl dendritische cellen diezelfde toename niet vertoonden, wat B-cellen als sleutelintermediairs aanwijst.
Speciale B-cellen die tumordoders primen
Dieper gravend, ontdekte het team een duidelijke B-celsubgroep gemarkeerd door een oppervlakte-eiwit genaamd Bst2 die na OVM-behandeling in de milt uitbreidde. Deze Bst2-positieve B-cellen waren verrijkt voor genen die betrokken zijn bij het opnemen van tumormateriaal, het verwerken ervan binnen de cel en het tonen van fragmenten op hun oppervlak op een manier waarop CD8-T-cellen “kunnen zien”. Experimenten toonden aan dat deze cellen tumorantigenen efficiënter vastlegden, nauwe contactzones met CD8-T-cellen vormden en directe cel–celcontacten en een specifiek eiwitverwerkend pad vereisten om T-cellen te activeren. Wanneer gezuiverde Bst2-positieve B-cellen werden overgebracht in B-cel–deficiënte muizen met hersentumoren, verlengden ze de overleving significant, terwijl andere B-celtypen dat niet deden.
De kracht van checkpointtherapie verhogen
De huidige toonaangevende immunotherapieën—checkpointremmers die PD-1 of PD-L1 blokkeren—hebben teleurstellende resultaten laten zien bij glioblastoom. In de hier gebruikte muismodellen deden PD-1- of PD-L1-antistoffen alleen weinig. Echter, het combineren van OVM met een PD-1-blokkerende antistof verhoogde het aantal CD8-T-cellen in de hersentumoren aanzienlijk, verschuift circulerende T-cellen van een naïeve naar een geactiveerde staat, herstelde de grootte van de milt en verlengde de overleving. OVM-behandeling verhoogde ook de PD-1-niveaus op tumorinfiltrerende CD8-T-cellen, waardoor ze gevoeliger werden voor herstel door PD-1-blokkade.
Wat dit voor patiënten zou kunnen betekenen
Samengevat suggereert dit werk dat een intraveneus toegediend oncolytisch virus meer kan doen dan alleen glioblastoomcellen infecteren en lyseren. Door een gespecialiseerde groep B-cellen in de milt te rekruteren om tumormateriaal te verwerken en aan CD8-T-cellen te tonen, bouwt OVM de systemische immuniteit opnieuw op en drijft het killer-T-cellen terug de hersenen in om de tumor aan te vallen. In preklinische modellen onderdrukt deze strategie niet alleen zelfstandig tumorgroei, maar maakt ze ook resistente hersentumoren gevoelig voor PD-1-checkpointtherapie. Als deze bevindingen op mensen te vertalen zijn, zouden OVM en Bst2-positieve B-cellen de ruggengraat kunnen vormen van nieuwe combinatietherapieën—en zelfs gepersonaliseerde vaccins—die het immuunsysteem eindelijk een reële kans geven tegen glioblastoom.
Bronvermelding: Han, Y., Guo, C., Chen, C. et al. Oncolytic virus M1 reinvigorates CD8+ T-cell immunity against glioblastoma through B-cell-dependent antigen cross-presentation in the spleen. Cell Mol Immunol 23, 349–366 (2026). https://doi.org/10.1038/s41423-026-01396-w
Trefwoorden: glioblastoom, oncolytisch virus, tumorimmunologie, B-cellen, immuuncheckpointtherapie