Clear Sky Science · nl
Glioma-zwakke plekken ontgrendelen: gerichte regulatie van celdoodroutes voor innovatieve therapieën
Waarom celdood bij hersentumoren ertoe doet
Gliomen behoren tot de meest voorkomende en dodelijke hersentumoren bij volwassenen. Zelfs met chirurgie, bestraling en chemotherapie treden ze vaak opnieuw op en zijn ze moeilijk onder controle te houden. Dit overzichtsartikel onderzoekt een nieuwe invalshoek: het uitbuiten van de verschillende manieren waarop cellen geprogrammeerd kunnen worden om te sterven. Door deze “zelfvernietigings”-routes te begrijpen en te sturen, hopen onderzoekers zwakke plekken in gliomacellen bloot te leggen en toekomstige behandelingen effectiever en persoonlijker te maken.
Hoe gliomen standaardbehandelingen te slim af zijn
Gliomen ontstaan uit ondersteunende cellen van de hersenen en lopen uiteen van langzaam groeiende tot zeer agressieve vormen zoals glioblastoom. Hun slechte prognose vloeit voort uit meerdere verstrengelde problemen: genetische mutaties, epigenetische veranderingen, moeilijk te doden stamcelachtige cellen, een abnormale bloedvoorziening en een sterk onderdrukkend immuunmilieu. Daarnaast beperkt de bloed-hersenbarrière de beschikbaarheid van geneesmiddelen in de tumor. Samen stellen deze factoren tumorcellen in staat chirurgie en standaardmedicatie te overleven, zich aan stress aan te passen en uiteindelijk opnieuw te groeien. 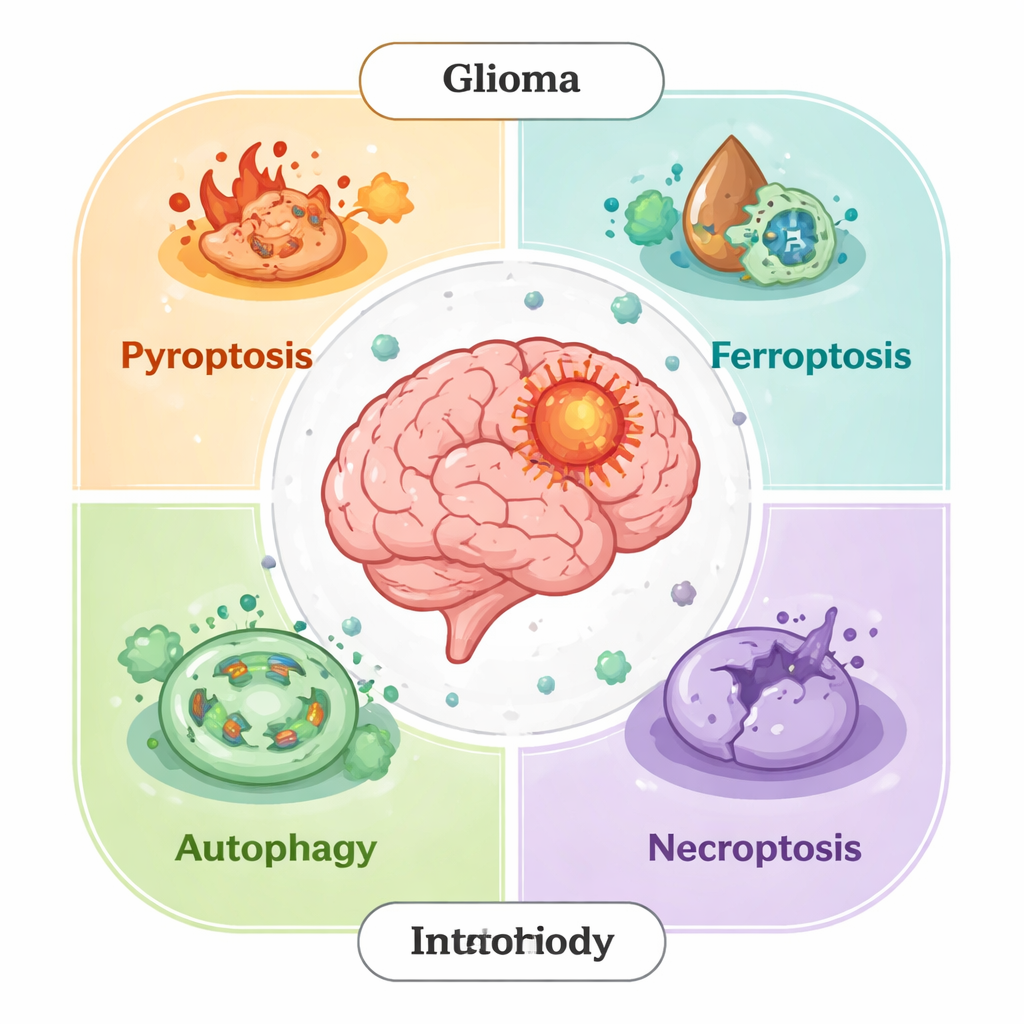
De vele gezichten van zelfvernietiging van cellen
Decennialang richtten wetenschappers zich op één hoofdvorm van geprogrammeerde celdood, apoptose genaamd. We weten nu dat dat slechts een deel van het verhaal is. Gliomacellen kunnen ook op andere gereguleerde manieren sterven: pyroptose (een vurig, ontstekingsbevorderend uitbarsten), ferroptose (ijzer-gedreven schade aan membranen), necroptose (een gecontroleerde vorm van celscheuring) en autophagie-afhankelijke dood (zelfvertering die te ver kan gaan). In gezonde weefsels verwijderen deze processen beschadigde cellen en voorkomen ze kanker. In tumoren echter herbedraden gliomacellen vaak deze routes—zij blokkeren doodsignalen, versterken antioxiderende verdedigingsmechanismen of zetten autophagie in als overlevingsstrategie—om zo therapieresistentie te ontwikkelen en een micro-omgeving te vormen die hun groei bevordert.
De doodsroutes omzetten in therapie
In plaats van deze doodspaden als een probleem te zien, leren onderzoekers ze te gebruiken als wapens. Pyroptose-inducerende strategieën maken gebruik van slimme nanopartikels, lichtgestuurde verhitting, gemodificeerde virussen of geneesmiddelomhulde hydrogels om gliomacellen te laten zwellen, barsten en gevaarssignalen vrij te geven die het immuunsysteem alarmeren. Ferroptose-gebaseerde benaderingen duwen tumorcellen in een ijzer-gestuurde ineenstorting door beschermende enzymen zoals GPX4 te remmen, de glutathionproductie te verstoren of het vetmetabolisme van tumorcellen te veranderen. Veel van deze tactieken worden afgeleverd met geavanceerde dragers, waaronder graphdiyne en andere nanopartikels, om geneesmiddelen te helpen de bloed-hersenbarrière te passeren en zich in de tumor te concentreren terwijl gezond hersenweefsel wordt ontzien. 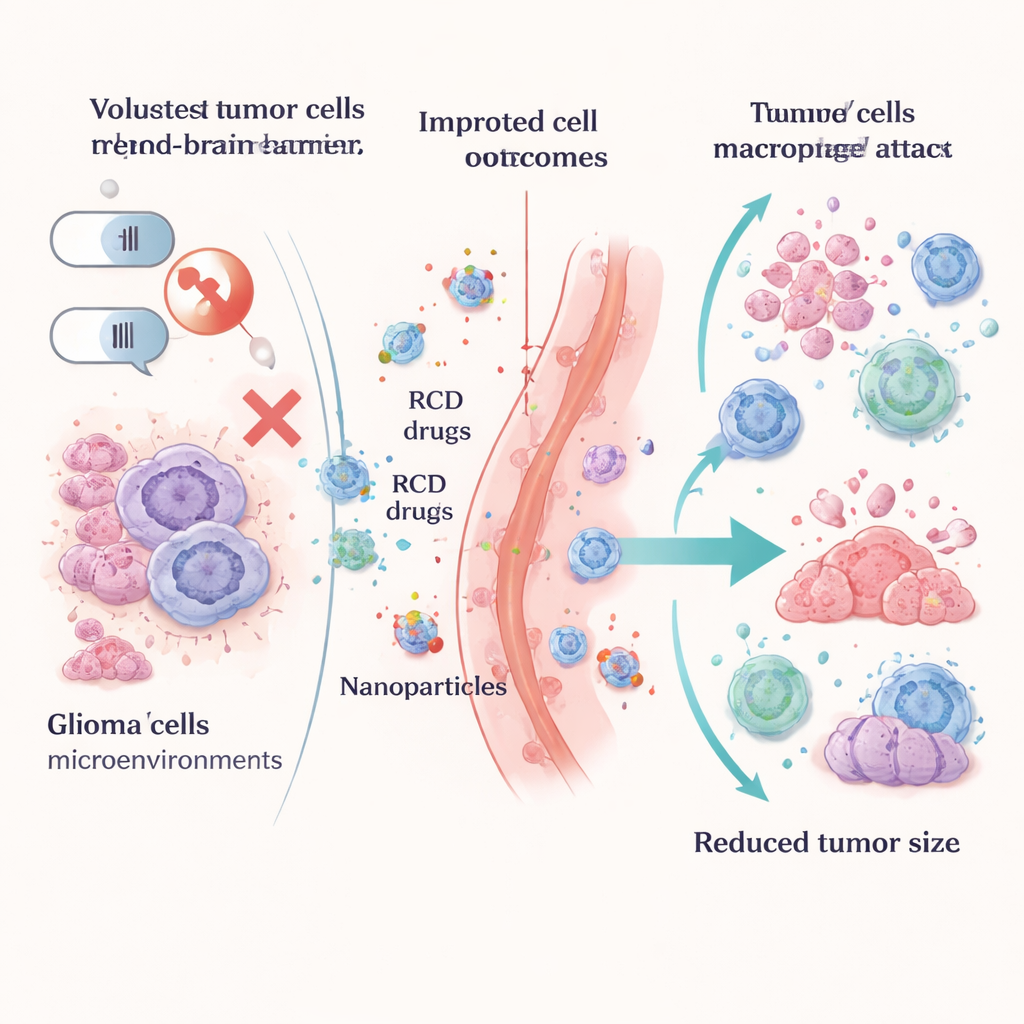
Het immuunlandschap van de tumor herstarten
Therapieën gericht op necroptose proberen resistentie te overwinnen in cellen die niet langer reageren op standaard doodsignalen. Natuurlijke stoffen zoals shikonine, emodine en celastrol-derivaten kunnen gliomacellen in necroptose duwen, wat ze niet alleen doodt maar ook moleculen vrijmaakt die immuuncellen naar de tumor lokken. Tegelijkertijd onderzoeken wetenschappers autophagie: soms blokkeren ze deze om te voorkomen dat tumorcellen via “zelfreiniging” straling en chemotherapie doorstaan, en soms duwen ze autophagie voorbij haar grenzen om celdood te veroorzaken. Vroege klinische onderzoeken met middelen zoals chloroquine en hydroxychloroquine tonen aan dat autophagie veilig moduleren bij patiënten mogelijk is, al zijn duidelijke overlevingsvoordelen nog niet aangetoond.
Van laboratoriumvondsten naar gepersonaliseerde zorg
Het vertalen van deze concepten naar behandelingen in de praktijk blijft uitdagend. Gliomen zijn sterk variabel tussen patiënten en zelfs binnen één tumor, dus geen enkele celdoodstrategie past bij iedereen. De bloed-hersenbarrière belemmert nog steeds de medicijnafgifte en het immuunsysteem kan zelfs slimme combinaties van therapieën afzwakken. De auteurs wijzen op veelbelovende richtingen: het combineren van ferroptose-inducers met immuuncheckpointremmers, het koppelen van oncolytische virussen aan middelen die “eat me”-signalen van kankercellen versterken, of het toevoegen van autophagie-modulatoren aan geselecteerde chemo-radiatieschema's. Multi-omicsprofilering en betere biomarkers zouden moeten helpen bepalen welke patiënten het meest waarschijnlijk profiteren van een specifieke mix van strategieën.
Vooruitkijken: tumoren dwingen voor zelfvernietiging te kiezen
In eenvoudige termen concludeert dit artikel dat de toekomst van gliomabehandeling mogelijk ligt in het dwingen van tumorcellen om hun eigen zelfvernietigingsknoppen in zorgvuldig gecontroleerde stappen in te drukken. Door te leren hoe pyroptose, ferroptose, necroptose en autophagie-afhankelijke dood getriggerd en gecoördineerd kunnen worden—en door deze te koppelen aan moderne immunotherapieën en precisie-afgifte van geneesmiddelen—hoffen onderzoekers van een momenteel sombere diagnose een behandelbare en uiteindelijk beter te genezen aandoening te maken.
Bronvermelding: Guo, J., Zong, L., Huang, Y. et al. Unlocking glioma vulnerabilities: targeting regulated cell death pathways for innovative therapies. Cell Death Discov. 12, 95 (2026). https://doi.org/10.1038/s41420-026-02949-8
Trefwoorden: glioma, gereguleerde celdood, pyroptose, ferroptose, glioblastoomtherapie