Clear Sky Science · nl
Prostaglandine E2 veroorzaakt disfunctie van dendritische cellen bij huidbetrokkenheid van borstkanker
Waarom kanker in de huid zo moeilijk te behandelen is
Wanneer borstkanker in de huid groeit, is het meer dan een cosmetisch probleem. Deze hardnekkige huidlaesies geven vaak weerstand tegen chirurgie, bestraling en medicatie en hangen samen met een grotere kans op terugkeer van de kanker en een hoger sterfterisico. Deze studie stelt een eenvoudige maar cruciale vraag: wat gebeurt er in de lokale immuunverdediging van de huid waardoor deze tumoren zich kunnen vestigen — en zou het herstellen van dat lokale immuundefect een nieuwe behandelroute voor patiënten kunnen openen?
De frontlinie van de huid onder druk
Onze huid zit vol immuunwachters die voortdurend op zoek zijn naar gevaar. Een van de belangrijkste groepen zijn dendritische cellen, die tegelijk grenswachter en docent zijn: ze nemen verdachte deeltjes op en leren cytotoxische T-cellen die vervolgens herkennen en aanvallen. In gezond weefsel helpt deze samenwerking het lichaam infecties en afwijkende cellen onder controle te houden. De onderzoekers bestudeerden huidmonsters van 47 vrouwen met borstkanker, deels met duidelijke tumorknobbels in de huid en deels zonder. Ze vonden dat in door kanker geïnvadeerde huid een belangrijke soort dendritische cel niet alleen minder talrijk was, maar ook ‘slaperig’ leek: ze vertoonden minder van de oppervlaktekenmerken die duiden op een actieklare immuuncel.
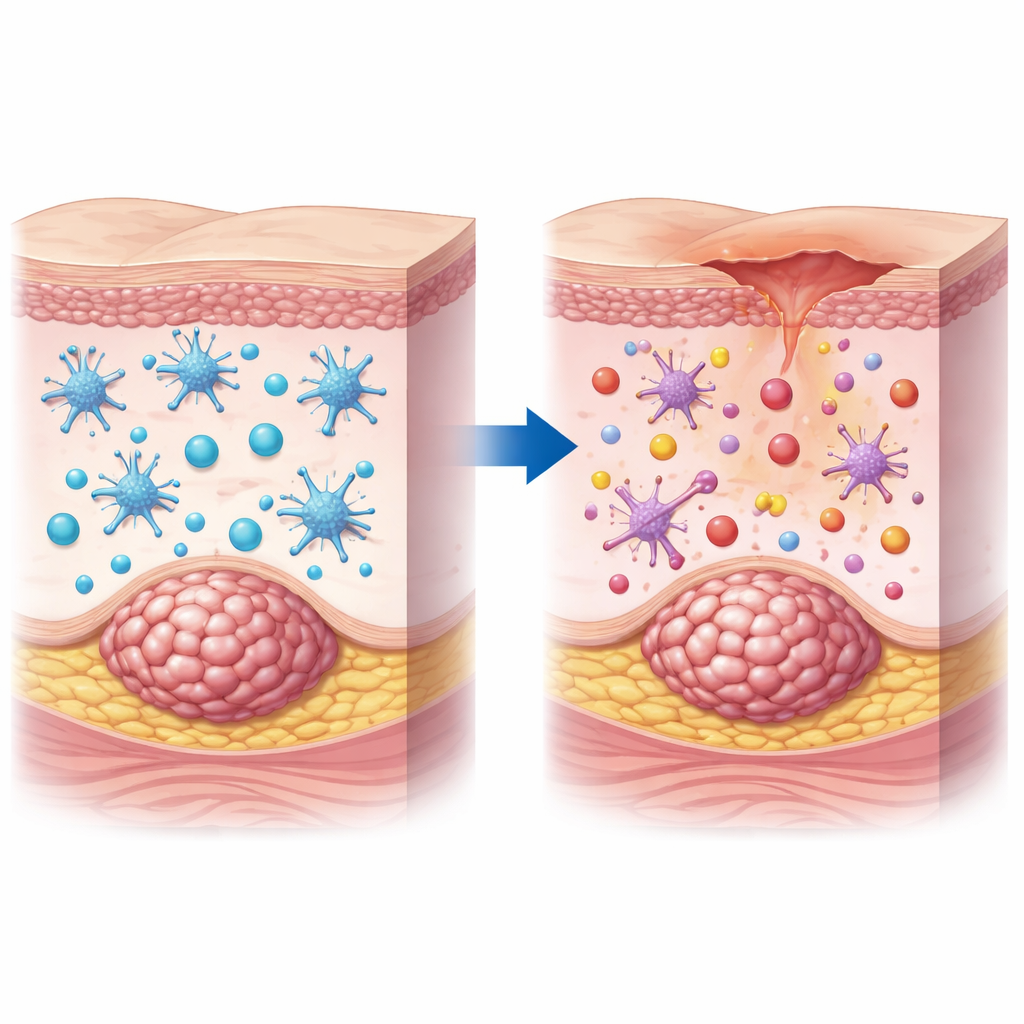
Wanneer immuunleraren stoppen met lesgeven
Om verder te gaan dan uiterlijkheden isoleerde het team dendritische cellen uit laesies en uit niet-aangetaste huid van patiënten en onderzocht welke genen aanstonden en hoe goed de cellen in het laboratorium functioneerden. In de kankeraangedane huid dempten dendritische cellen genen die nodig zijn om tumormateriaal te verwerken en aan T-cellen te presenteren. In in vitro-experimenten waren deze cellen slechter in het opnemen en verwerken van testdeeltjes en minder effectief in het activeren van T-cellen. T-cellen die waren ‘opgeleid’ door dendritische cellen uit aangetast weefsel deelden zich minder, produceerden minder toxische moleculen en waren minder efficiënt in het doden van tumorcellen. In muismodellen van borstkanker met huidbetrokkenheid trad hetzelfde patroon op: minder capabele dendritische cellen in de laesies, een verzwakte reactie op gevaarlijke signalen en een mager T-celantwoord.
Een chemische nevel die alarmsignalen dempt
Wat bracht deze immuunwachters tot zwijgen? De onderzoekers richtten zich op het chemische milieu in huidlaesies. Door kleine moleculen in muizentumoren te profileren en ze te meten in patiëntmonsters, kwamen ze uit bij prostaglandine E2, een vetachtig boodschapperstofje dat vooral bekend is als aanjager van pijn en ontsteking. De concentraties van dit molecuul waren duidelijk hoger in kankergezwellen dan in omliggende, onaangetaste huid. Belangrijker nog: wanneer menselijke dendritische cellen in het laboratorium werden blootgesteld aan prostaglandine E2, verloren ze hun scherpe kenmerken: ze toonden minder activatie, verwerkten minder materiaal en induceerden zwakkere T-celresponsen. Tumorcultuurmedia rijk aan prostaglandine E2 hadden hetzelfde dempende effect, zelfs na verhitten of behandeling om eiwitten en genetisch materiaal te vernietigen, wat aangeeft dat een stabiele chemische factor de boosdoener was.
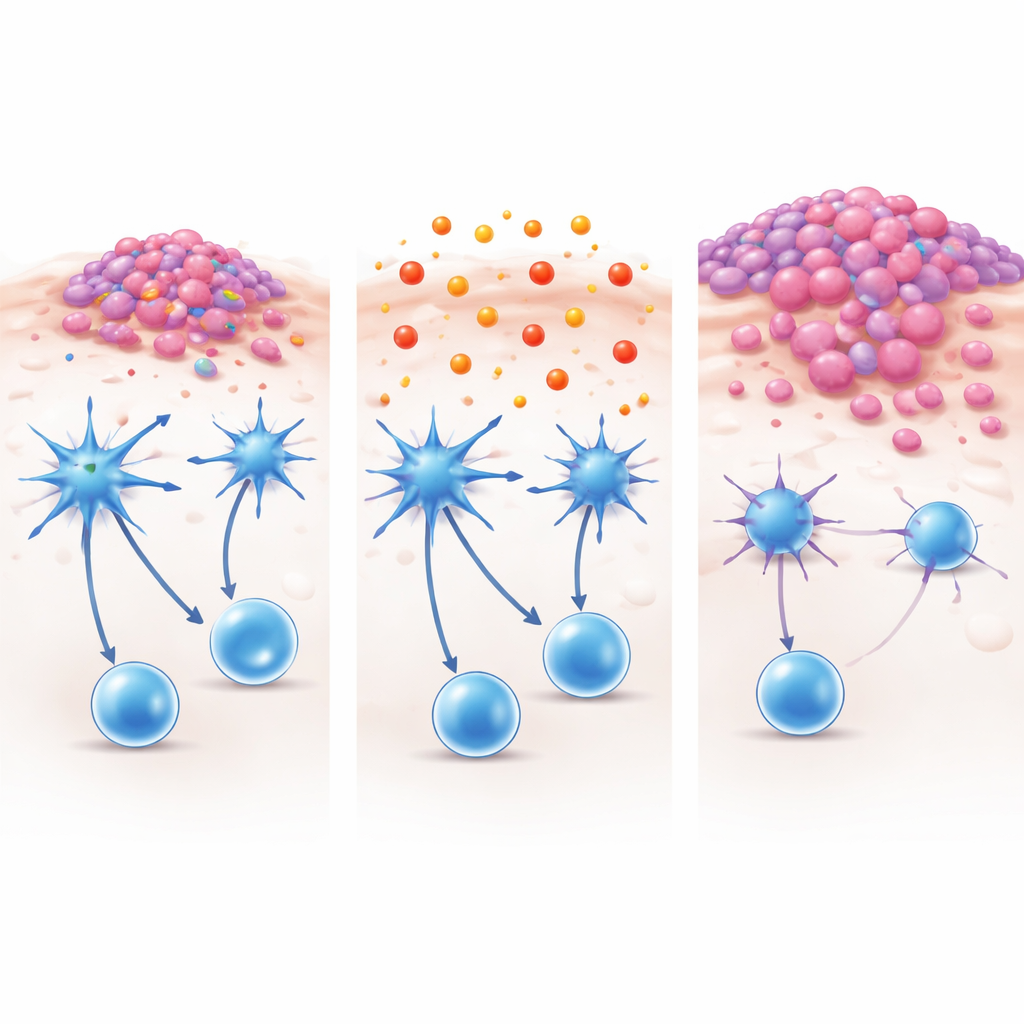
De rem blokkeren en het immuunantwoord herstellen
Het team vroeg zich vervolgens af of het weghalen van deze chemische rem de immuniteit kon herstellen. In muismodellen van borstkanker en melanoom met huidbetrokkenheid krimpten of verzachtten laesies wanneer geneesmiddelen die prostaglandine E2-signaalroutes blokkeerden of de productie ervan stillegden, werden toegepast. Na behandeling trokken er meer actieve dendritische cellen en cytotoxische T-cellen de huid in, en deze cellen herkregen in laboratoriumtests hun vermogen om tumorantigenen te herkennen en te vernietigen. Opmerkelijk was dat deze geneesmiddelen de celdeling van kankercellen in kweek niet rechtstreeks vertraagden, wat wijst op een immuungerelateerd effect. Analyse van grote openbare kanker-databanken suggereerde dat mensen met huidtumoren die rijk zijn aan genhandtekeningen van actieve dendritische cellen doorgaans langer leven, en dat hogere activiteit van de enzymen die prostaglandine E2 maken samenhangt met minder en minder functionele dendritische cellen.
Wat dit betekent voor patiënten met huidlaesies
Gezamenlijk schetst het werk een helder beeld voor niet-specialisten: bij borstkanker die de huid bereikt, veroorzaakt een lokaal chemisch signaal — prostaglandine E2 — een nevel die de immuunleraren van de huid verward. Met minder capabele dendritische cellen in dienst krijgen cytotoxische T-cellen nooit een krachtige les in wat ze moeten aanvallen, waardoor huidtumoren voet aan de grond krijgen. Door prostaglandine E2 weg te vangen of zijn signalen te blokkeren konden de auteurs, althans bij dieren, deze immuunwachters wekken en hen helpen de kanker terug te dringen. Hoewel meer klinische onderzoeken nodig zijn, vooral bij mensen met huidlaesies door borstkanker, wijst de studie erop dat het hergebruiken van bestaande geneesmiddelen die op deze route werken een veelbelovende strategie is om de eigen afweer van het lichaam te versterken precies daar waar de ziekte het meest zichtbaar is.
Bronvermelding: Wang, J., Zhong, X., Liu, X. et al. Prostaglandin E2 induces dendritic cell dysfunction in skin involvement of breast cancer. Cell Death Dis 17, 260 (2026). https://doi.org/10.1038/s41419-026-08519-1
Trefwoorden: huidbetrokkenheid bij borstkanker, dendritische cellen, prostaglandine E2, tumor immuund micro-omgeving, COX-2 remming