Clear Sky Science · nl
RIPK1 reguleert het lot van β‑cellen via werking op genexpressie en kinase‑signaaloverdracht in een muismodel van β‑cel zelfreactiviteit
Waarom het behouden van insulineproducerende cellen ertoe doet
Type 1 diabetes ontstaat wanneer het eigen immuunsysteem van het lichaam de insulineproducerende bètacellen in de alvleesklier vernietigt. Zodra deze cellen verdwenen zijn, zijn mensen aangewezen op levenslange insuline-injecties. Deze studie onderzoekt een belangrijke interne "schakelaar" in bètacellen, genaamd RIPK1, die helpt beslissen of deze cellen overleven of sterven tijdens immuunaanvallen. Het begrijpen en controleren van deze schakelaar kan nieuwe manieren openen om resterende bètacellen te beschermen en mogelijk het verloop van type 1 diabetes te vertragen of verzachten.
Een stressschakelaar in bètacellen
Bètacellen liggen in een vijandige omgeving wanneer type 1 diabetes zich ontwikkelt. Immuuncellen geven ontstekingssignalen af—zoals TNFα en IFNγ—die bètacellen naar stress en celdood duwen. Het eiwit RIPK1 fungeert als een centrale beslisser in veel celtypen, integreert deze signalen en stuurt cellen ofwel naar overleving ofwel naar verschillende vormen van geprogrammeerde celdood. In dit werk vroegen de onderzoekers of RIPK1 dezelfde rol speelt in bètacellen die onder immuunaanval staan, en of het terugschakelen van RIPK1‑activiteit deze cellen kan helpen te overleven.
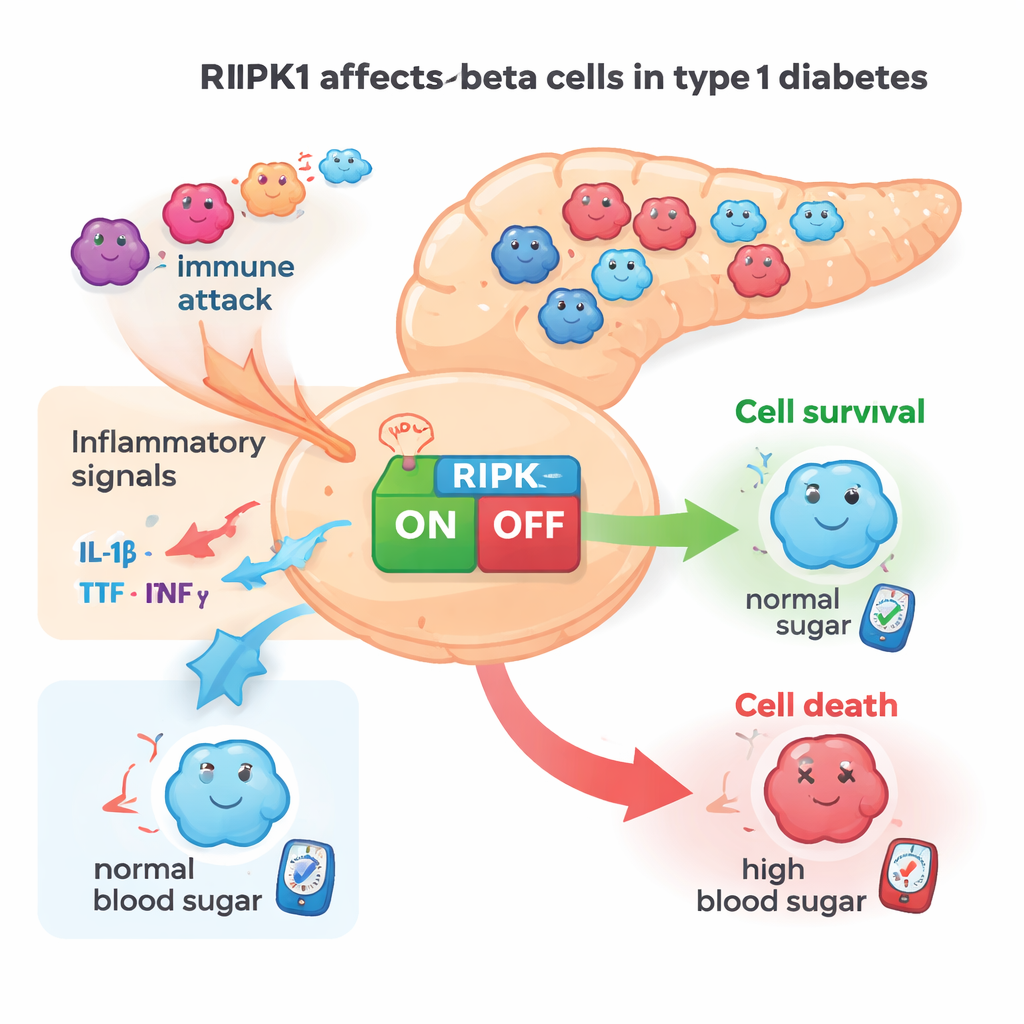
RIPK1‑niveaus stijgen in diabetesgevoelige cellen
Het team zocht eerst naar aanwijzingen dat RIPK1 überhaupt bij type 1 diabetes betrokken is. Ze ontdekten dat ontstekingssignalen RIPK1‑activiteit verhoogden in bètacellijnen van muizen en in humane bètacellen gekweekt in het laboratorium. In pancreasspecimens van zowel muizen als mensen was RIPK1 duidelijk aanwezig in insulineproducerende cellen. Belangrijk was dat eilandjes van diabetesgevoelige NOD‑muizen hogere Ripk1‑genactiviteit lieten zien naarmate de dieren ouder werden en de autoimmuniteit toenam. Enkelcelligenggevens van menselijke donoren toonden een vergelijkbaar patroon: bètacellen van personen met type 1 diabetes hadden meer RIPK1‑RNA dan die van niet‑diabetische donoren. Samen wezen deze waarnemingen op RIPK1 als een stressgerelateerd eiwit dat actiever wordt juist wanneer bètacellen onder autoimmune druk staan.
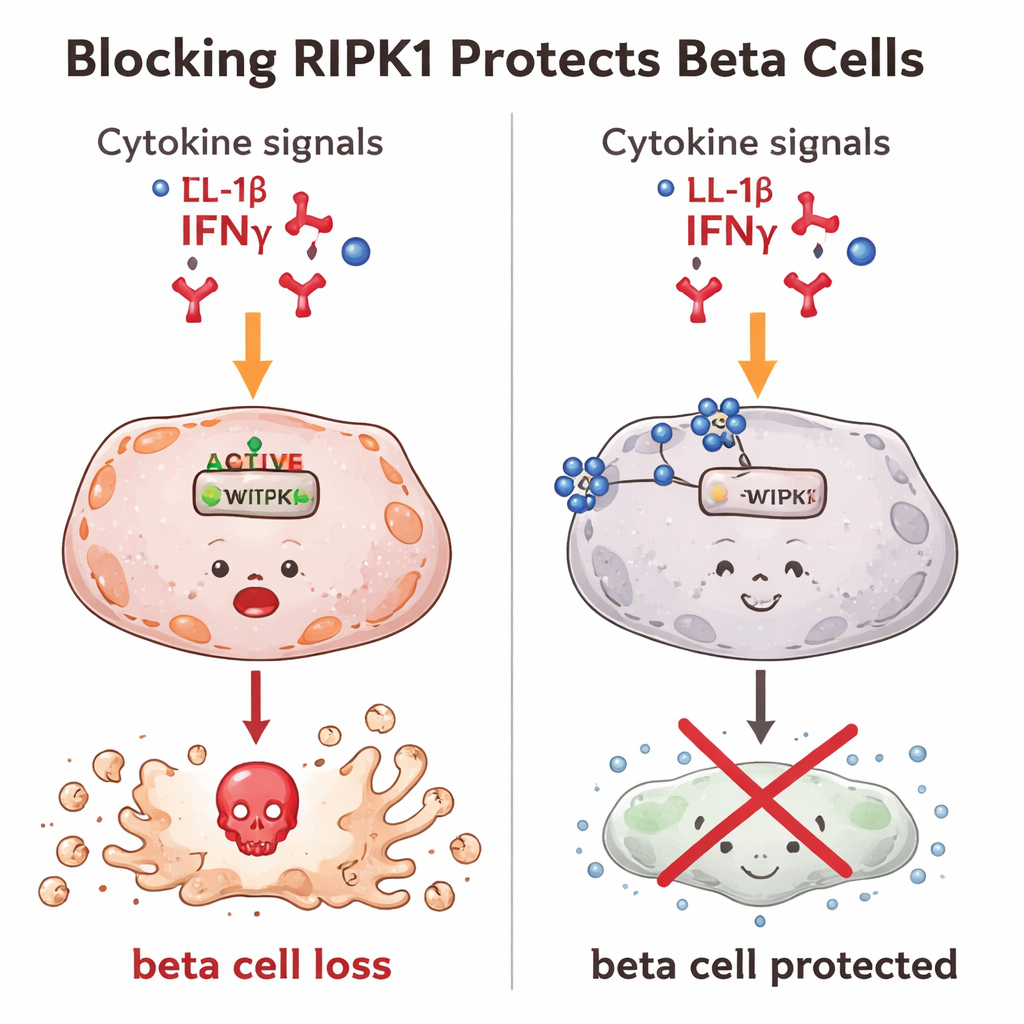
RIPK1 blokkeren helpt bètacellen te overleven
Vervolgens testten de onderzoekers wat er gebeurt als RIPK1 wordt geblokkeerd. In muizenbètacellen die aan ontstekingssignalen werden blootgesteld, wordt RIPK1 normaal gesproken geactiveerd en neemt celdood toe. Wanneer de wetenschappers kleine, medicijnachtige moleculen gebruikten om de activiteit van RIPK1 te remmen of om de hoeveelheid ervan in de cel te verminderen, stierven veel minder bètacellen. Daarna gebruikten ze genbewerkingsmiddelen om het Ripk1‑gen zelf te verzwakken, waardoor bètacellen met veel lagere RIPK1‑niveaus ontstonden. Deze bewerkte cellen waren opvallend resistent tegen zowel klassieke „geprogrammeerde” celdood als een meer explosieve, ontstekingsgerichte vorm van celdood. Met andere woorden: het terugdraaien van RIPK1 hield meer bètacellen in leven, zelfs bij sterke schadelijke signalen.
Diepe veranderingen in celprogramma’s en signalering
Het beschermen van bètacellen was niet alleen een kwestie van één doodspad stoppen. Met behulp van grootschalige RNA‑sequencing vond het team dat het verwijderen van RIPK1 veel genprogramma’s binnen bètacellen herschikte. Genen gekoppeld aan ontsteking en aangeboren immuunreacties werden afgezwakt, terwijl meerdere genen die verbonden zijn met bètacelidentiteit en insulineproductie toenamen. Tegelijkertijd toonde een brede inventarisatie van actieve enzymen aan dat verlies van RIPK1 meerdere signaalroutes herbedrade, waaronder MAPK‑ en JAK‑systemen die stress‑ en immuunsignalen doorgeven. Deze veranderingen suggereren dat RIPK1 niet alleen beïnvloedt of een bètacel sterft, maar ook hoe "ontstoken", herkenbaar en functioneel deze is tijdens een auto‑immuunaanval.
Weerstand tegen immuunaanval in het lichaam
Om te zien of deze bevindingen in een realistischer setting van belang zijn, mengden de onderzoekers diabetesveroorzakende immuuncellen van NOD‑muizen met normale of RIPK1‑deficiënte bètacellen. Beide celtypen konden de immuuncellen nog activeren, maar de RIPK1‑deficiënte cellen werden slechts ongeveer half zo vaak gedood als normale cellen. In een muismodel implanteerde het team zowel normale als RIPK1‑deficiënte bètacellen in dezelfde dieren en activeerde daarna een auto‑immuunaanval. In de loop van de tijd verdwenen de gewone bètaceltransplantaten vrijwel, terwijl de RIPK1‑deficiënte grafts tientallen tot meer dan honderd keer feller bleven in bioluminescente beeldvorming, wat aangeeft dat veel meer cellen de immuunaanval overleefden.
Wat dit kan betekenen voor mensen met type 1 diabetes
Dit werk laat zien dat RIPK1 fungeert als een centrale stressschakelaar die helpt bepalen of insulineproducerende cellen leven of sterven tijdens auto‑immuunaanvallen. Wanneer RIPK1 wordt teruggeschakeld, zijn bètacellen minder geneigd te sterven, minder geneigd ontstekingssignalen uit te sturen en meer geneigd hun identiteit en functie te behouden. Geneesmiddelen die veilig op RIPK1 gericht zijn, worden al onderzocht voor andere ziekten, dus het aanpassen van vergelijkbare strategieën om bètacellen te beschermen kan een nieuwe invalshoek bieden voor het voorkomen of vertragen van type 1 diabetes, vooral vroeg in de ziekte wanneer nog enkele bètacellen aanwezig zijn.
Bronvermelding: Contreras, C.J., Mukherjee, N., Harris-Kawano, A. et al. RIPK1 regulates β-cell fate via actions on gene expression and kinase signaling in a mouse model of β-cell self-reactivity. Cell Death Dis 17, 220 (2026). https://doi.org/10.1038/s41419-026-08471-0
Trefwoorden: type 1 diabetes, bètacellen, RIPK1, autoimmuniteit, celdood