Clear Sky Science · nl
Mechanismen van immuunontsnapping en therapeutische vooruitgang bij virus-geassocieerde hematologische maligniteiten
Virussen en verborgen bloedkankers
De meesten van ons denken bij virussen aan kortdurende ziekten zoals verkoudheid of griep. Maar een handvol virussen kan langdurig stilletjes in ons lichaam verblijven en jaren later bijdragen aan ernstige bloedkankers zoals lymfomen en leukemieën. Dit overzichtsartikel bundelt wat onderzoekers nu weten over hoe deze virussen onze immuunafweer omzeilen en hoe die kennis de weg vrijmaakt voor preciezere, minder toxische behandelingen.
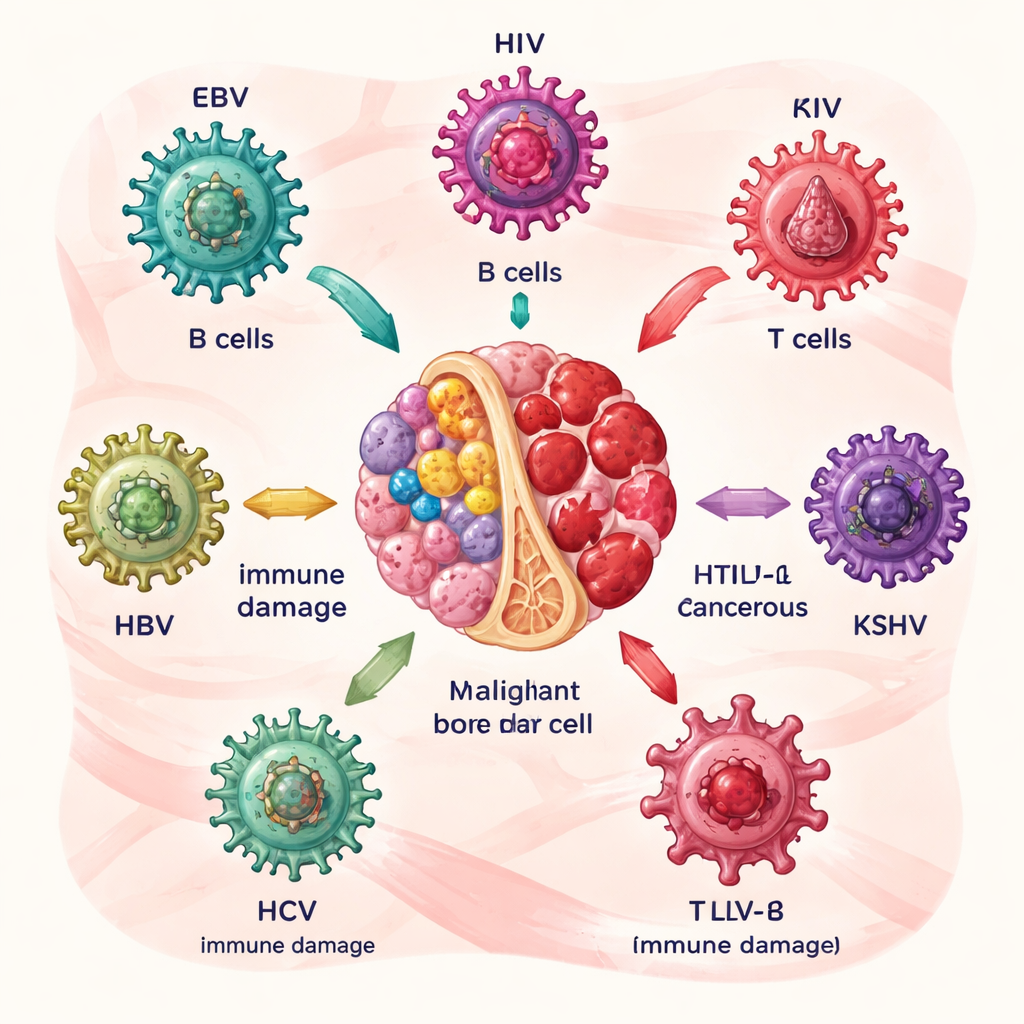
Hoe bepaalde virussen het toneel klaarmaken voor bloedkanker
De auteurs beschrijven eerst zes belangrijke daders: het Epstein–Barr-virus (EBV), het humaan immunodeficiëntievirus (HIV), het humaan T-cel-leukemievirus type 1 (HTLV‑1), het Kaposi-sarcoom-geassocieerde herpesvirus (KSHV) en de hepatitis B- en C‑virussen (HBV en HCV). Elk richt zich op bloed- of immuuncellen op een eigen manier. EBV en HCV verstoren vooral B‑cellen, de antilichaamproducerende cellen; HTLV‑1 valt T‑cellen aan; HIV verzwakt het algehele immuunsysteem; KSHV bevordert abnormale groei van bepaalde witte bloedcellen; en HBV en HCV kunnen zich schuilhouden in lymfocyten en stamcellen. In de loop van jaren stimuleren virale eiwitten geïnfecteerde cellen tot deling, voorkomen ze normale celdood en laten ze DNA‑schade ophopen, waardoor het risico op lymfomen en aanverwante aandoeningen geleidelijk toeneemt.
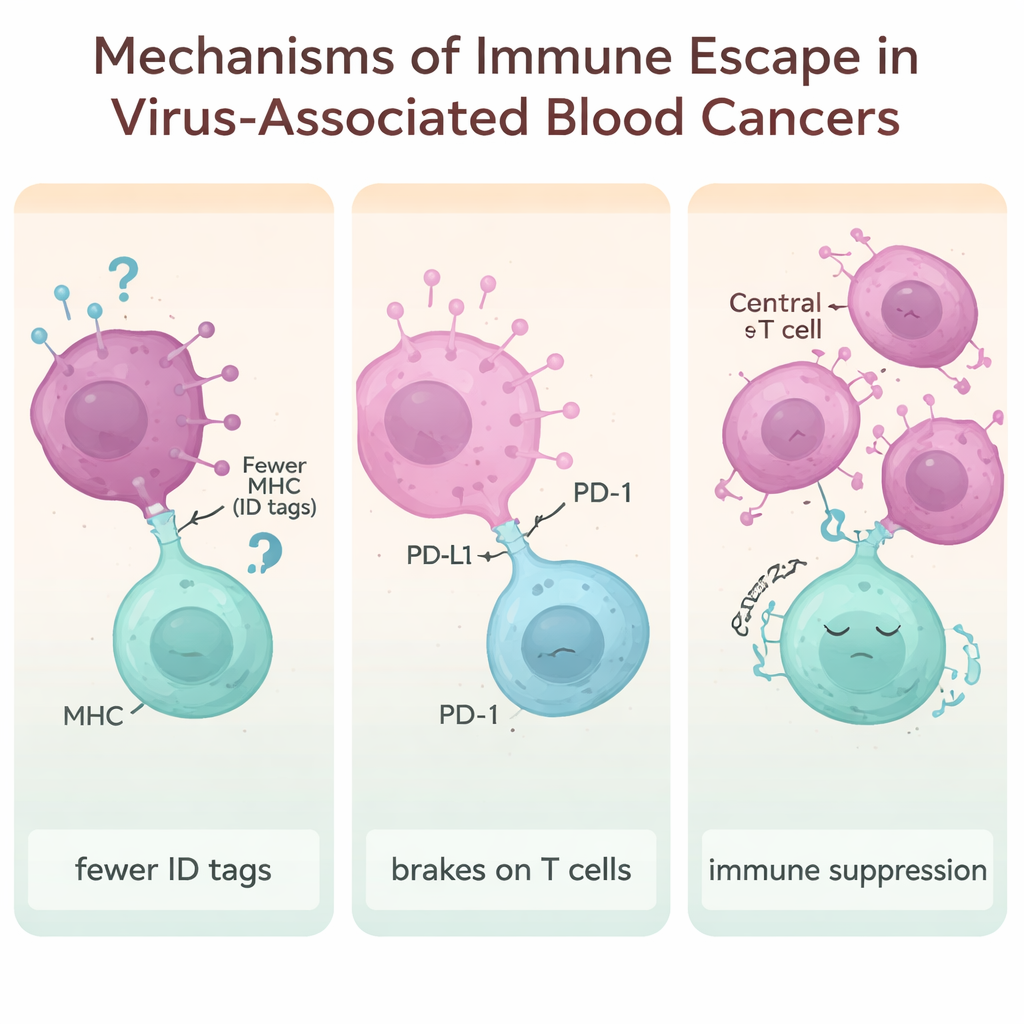
Hoe kankercellen leren zich te verbergen voor het immuunsysteem
Een centraal thema van het artikel is “immuunontsnapping” – de trucs die door virussen aangedreven kankers gebruiken om onzichtbaar of onaantastbaar te blijven voor onze afweer. Een strategie is het verminderen van de moleculaire “ID‑badges” (genoemd MHC‑moleculen) op het celoppervlak die T‑cellen normaal scannen om gevaar te detecteren. Virale eiwitten van EBV, HTLV‑1, HIV en HBV kunnen deze ID‑badges omlaag reguleren, waardoor afwijkende cellen minder snel worden herkend en aangevallen. Een andere tactiek is het uitbuiten van immuunremmers zoals PD‑1, PD‑L1, CTLA‑4, LAG‑3 en TIM‑3. Wanneer deze checkpointmoleculen overactief zijn, raken T‑cellen uitgeput en traag. Veel virus‑geassocieerde lymfomen vertonen zeer hoge niveaus van deze remmen, vooral in tumoren geassocieerd met EBV en HBV.
Immuuncellen die van strijders vredestichters worden
Het overzicht belicht ook een subtieler kunststukje: het herschikken van de immuunomgeving zodat die de tumor bevoordeelt. Regulerende T‑cellen – een subgroep T‑cellen die normaal overmatige ontsteking voorkomen – kunnen door langdurige virale infecties worden uitgebreid en geactiveerd. Signalen zoals de immuunboodschappers IL‑10 en TGF‑β stimuleren deze regulatorische cellen om zich te vermenigvuldigen en nabijgelegen “killer” T‑cellen te onderdrukken. Bij chronische infecties zoals HTLV‑1, HBV en HIV creëert deze verstoorde balans een beschermende bubbel rond opkomende kankercellen, wat het voor het lichaam nog moeilijker maakt een effectieve respons op te bouwen.
Nieuwe behandelstrategieën gebaseerd op virale zwakke plekken
Gewapend met een helderder beeld van deze mechanismen ontwikkelen onderzoekers therapieën die specifiek het virale apparaat of het verstoorde immuunlandschap aanpakken. Kleinmoleculaire geneesmiddelen worden ontworpen om sleutelvirale eiwitten van EBV en HTLV‑1 te blokkeren, of ze zelfs in de cel te markeren voor afbraak. Immune checkpoint‑remmers – antilichamen die de PD‑1/PD‑L1‑ of CTLA‑4‑rem loslaten – worden getest bij een reeks virusgerelateerde lymfomen, vaak in combinatie met standaardchemotherapie. Oncolytische virussen, zo gemodificeerd dat ze selectief kankercellen infecteren en doen uiteenspatten terwijl ze een frisse immuunrespons opwekken, komen in vroege klinische studies. Tegelijkertijd proberen complexere benaderingen zoals virus‑specifieke T‑celinfusies, CAR‑T‑celtherapie en therapeutische vaccins het immuunsysteem te herbouwen of te hertrainen zodat het virusdoelen en tumorcellen efficiënter en langduriger herkent.
Wat dit betekent voor patiënten en toekomstige zorg
Het artikel betoogt samenvattend dat virus‑geassocieerde bloedkankers niet zomaar gewone tumoren met een virus eraan zijn. Het zijn ziekten waarvan het bestaan berust op een langdurig touwtrekken tussen virussen, bloedcellen en het immuunsysteem. Door precies te begrijpen hoe virussen kankercellen helpen zich te verbergen en te gedijen, kunnen artsen slimmere combinaties van behandelingen ontwerpen die ontsnappingsroutes blokkeren, uitgeputte immuuncellen wekken en direct virus‑geïnfecteerde cellen opruimen. Hoewel veel van deze strategieën nog in klinische proeven zitten, wijzen ze op een toekomst waarin patiënten met deze complexe vormen van kanker mogelijk meer gepersonaliseerde, effectieve therapieën krijgen – en in sommige gevallen langdurige beheersing of zelfs genezing.
Bronvermelding: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
Trefwoorden: virus-geassocieerde lymfoom, immuunontsnapping, immuuncheckpointtherapie, CAR-T- en T-celtherapie, therapeutische kankervaccins